دوره 26، شماره 3 - ( پاییز 1404 )
دوره، شماره، فصل و سال، شماره مسلسل |
برگشت به فهرست نسخه ها
Ethics code: IR.SBU.RETECH.REC.1402.859
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Khademi Kalantari S. The Impact of Architectural Elements In Occupational Therapy Centers On The Sensory Profile of Children With Attention Deficit Hyperactivity Disorder. jrehab 2025; 26 (3) :446-463
URL: http://rehabilitationj.uswr.ac.ir/article-1-3639-fa.html
URL: http://rehabilitationj.uswr.ac.ir/article-1-3639-fa.html
خادمی کلانتری ساسان. بررسی تأثیر اصلاح ویژگیهای معماری محیطهای توانبخشی بر بهبود یکپارچگی حسی در کودکان مبتلا به اختلال نقص توجه بیشفعالی. مجله توانبخشی. 1404; 26 (3) :446-463
URL: http://rehabilitationj.uswr.ac.ir/article-1-3639-fa.html
گروه معماری، دانشکده معماری و شهرسازی، دانشگاه شهید بهشتی، تهران، ایران. ، sasankhademic2w@gmail.com
متن کامل [PDF 1854 kb]
(231 دریافت)
| چکیده (HTML) (1047 مشاهده)
متن کامل: (315 مشاهده)
مقدمه
اختلال نقص توجه بیشفعالی از شایعترین اختلالات روانعصبی دوران کودکی است. اختلال نقص توجه بیشفعالی یک وضعیت عصبیرشدی است که معمولاً در دوران کودکی شروع میشود و ممکن است تا بزرگسالی ادامه یابد. افراد مبتلا به نقص توجه بیشفعالی معمولاً دچار مشکلاتی در تمرکز، کنترل رفتار و تنظیم فعالیتهای حرکتی خود هستند که این میتواند بهصورت بیتوجهی، بیشفعالی یا تکانشگری بروز کند. بیتوجهی ممکن است شامل دشواری در حفظ تمرکز روی وظایف، فراموشی و عدم سازماندهی باشد، درحالیکه بیشفعالی بهصورت بیقراری مفرط و فعالیت بیشازحد ظاهر میشود. تکانشگری نیز باعث انجام رفتارهای ناگهانی و بدون فکر قبلی میشود که ممکن است به مشکلات اجتماعی و تحصیلی منجر شود. دلایل نقص توجه بیشفعالی ترکیبی از عوامل ژنتیکی و محیطی است و درمان آن معمولاً شامل دارودرمانی، رواندرمانی و آموزش مهارتهای رفتاری است [1]. این اختلال میتواند بر عملکرد تحصیلی، اجتماعی و زندگی روزمره کودک تأثیرگذار باشد [1]. مطالعات متعددی نشان دادهاند بسیاری از کودکان مبتلا به نقص توجه بیشفعالی دارای اختلال در یکپارچگی حسی نیز هستند. بهطوریکه ناتوانی در پردازش و پاسخدهی مناسب به محرکهای حسیمحیطی میتواند موجب افزایش مشکلات رفتاری و کاهش اثربخشی مداخلات درمانی و مشکلات آموزشی شود [2].
روشهای درمانی مختلفی برای کودکان مبتلا به نقص توجه بیشفعالی مورد استفاده قرار گرفتهاند که شامل دارودرمانی، رفتاردرمانی و کاردرمانی با رویکرد یکپارچگی حسی و بررسی پردازش حسی است [3]. در این میان، رویکردهای مبتنی بر کاردرمانی حسی بر بهبود توانایی مغز در پردازش و سازماندهی اطلاعات حسی با هدف بهبود تعامل کودک با محیط تمرکز دارند [4]. بااینحال یکی از عوامل کمتر مورد توجه در موفقیت این مداخلات درمانی، ویژگیهای فیزیکی و فضایی محیط درمان است [5].
برای بررسی میزان و شدت اختلال و نیز بررسی میزان تأثیر برنامههای درمانی برای این کودکان روشهای ارزیابی مختلفی مطرح شده است. یکی از روشهای استاندارد ارزیابی یکپارچگی حسی کودکان استفاده از نمایه حسی کوتاهشده است. فرم کوتاه پروفایل حسی کودکان نخستین بار توسط وینی دان طراحی شد و در سال 1999 منتشر شد [6]. این ابزار بهطور گسترده برای ارزیابی مشکلات پردازش حسی در کودکان 3 تا 14 سال به کار میرود. در ایران، ترجمه و هنجاریابی فارسی فرم کوتاه پروفایل حسی توسط میرزاخانی و همکاران انجام شده است [7]. مطالعات مختلف نشان دادهاند کودکان مبتلا به نقص توجه بیشفعالی در مقایسه با همسالان سالم خود، نمرات پایینتری در نسخه نمایه حسی کوتاهشده کسب میکنند [8].
باتوجهبه اختلال پردازش حسی این کودکان، هرگونه تحریک حسیمحیطی میتواند بر روند درمان آنها تأثیرگذار باشد. معماری سلامت، بهعنوان شاخهای نوین در طراحی فضاهای درمانی، نقش حیاتی در بهبود تجربه بیماران، بهویژه افراد با اختلالات پردازش حسی، مانند اتیسم و نقص توجه بیشفعالی ایفا میکند [9]. طراحی محیطهای درمانی با در نظر گرفتن نیازهای حسی میتواند به کاهش اضطراب، بهبود تمرکز و ارتقای کیفیت زندگی این افراد منجر شود [10]. مطالعات نشان دادهاند استفاده از نور طبیعی، رنگهای ملایم و مواد طبیعی، مانند چوب و سنگ در فضاهای درمانی میتواند به کاهش تحریکات حسی و ایجاد محیطی آرامشبخش کمک کند [11]. همچنین کنترل صدا ازطریق استفاده از مواد جاذب صوت و طراحی مناسب فضاها میتواند به کاهش استرس و افزایش راحتی بیماران منجر شود. طراحی فضاهای انعطافپذیر و قابلتنظیم، مانند اتاقهای حسی یا Snoezelen، امکان تنظیم محرکهای حسی براساس نیازهای فردی را فراهم میکند [12]. این فضاها با ارائه نور قابلتنظیم، صداهای آرامشبخش و سطوح لمسی متنوع، به بیماران کمک میکنند تا احساس کنترل بیشتری بر محیط خود داشته باشند و به تنظیم هیجانی بهتری دست یابند. علاوهبراین طراحی مسیرهای واضح و قابلپیشبینی در فضاهای درمانی میتواند به کاهش اضطراب و افزایش احساس امنیت در بیماران کمک کند. استفاده از نشانههای بصری و رنگهای راهنما در این مسیرها میتواند به بهبود جهتیابی و کاهش سردرگمی بیماران منجر شود [13]. درنهایت، معماری سلامت با تمرکز بر نیازهای حسی بیماران، میتواند به ایجاد محیطهایی فراگیر و حمایتکننده منجر شود که نهتنها به بهبود تجربه بیماران با اختلالات پردازش حسی کمک میکند، بلکه برای تمامی کاربران فضاهای درمانی مفید است [6، 7].
تأثیر محیط بر توانایی پردازش حسی کودکان نهتنها در فضای درونی، بلکه در محیطهای باز هم مورد بررسی محققین قرار گرفته است [14]. در مطالعه فینگان در سال 2024 [15] افرادی که تجربه زندگی با شرایطی مانند اتیسم، نقص توجه بیشفعالی و دیسلکسی داشتند، مورد بررسی قرار گرفتند. نتایج این مطالعه نشان داد ویژگیهای خاصی از محیطهای ساختهشده میتوانند بهعنوان موانع یا عوامل حمایتی برای افراد با الگوی پردازش عصبی و حسی متفاوت، همچون کودکان مبتلا به نقص توجه بیشفعالی عمل کنند. بهعنوان مثال، تغییرات جزئی در طراحی فضاهای باز مانند نوع مصالح، کیفیت نور، صدا، طراحی فضا و دسترسی به طبیعت میتوانند تأثیرات قابلتوجهی بر تجربه حسی و عملکرد رفتاری این کودکان داشته باشند. این مقاله چارچوبی نظری به نام چارچوب محیط های محرک حواس ارائه میدهد که بر اهمیت طراحی محیطهای چندحسی و پاسخگو به نیازهای حسی افراد نورودایورجنت تأکید دارد. این چارچوب راهنمایی برای معماران، طراحان شهری و متخصصان آموزش ارائه داده است تا فضاهایی فراگیرتر و حمایتکنندهتر ایجاد کنند.
با وجود افزایش آگاهی از نیازهای خاص کودکان مبتلا به اختلال نقص توجه بیشفعالی که ناشی از مشکلات پردازش حسی و تنظیم هیجانی است، هنوز استانداردها و معیارهای مشخص، مدون و جامع برای طراحی معماری و محیطهای درمانی متناسب با ویژگیهای حسی، رفتاری و شناختی این کودکان، بهویژه در ایران، بهطور کامل تدوین و اجرایی نشده است [16]. این خلأ موجب شده بسیاری از مراکز درمانی و توانبخشی کشور فاقد فضایی باشند که بتواند بهطور هدفمند و علمی بر فرایندهای توجه، تمرکز، تنظیم هیجانی و کاهش استرس این کودکان اثرگذار باشد. درحالیکه در کشورهای پیشرفته، تحقیقات بینرشتهای و شواهد تجربی منجر به توسعه اصولی، مانند طراحی فضاهای کمتحریک، استفاده از رنگهای آرامشبخش و خنثی، کنترل دقیق نویز، نورپردازی طبیعی و قابلتنظیم و توجه ویژه به عوامل فضاییمحیطی شده است [17]. این اصول بهعنوان استاندارد در مراکز درمانی کودکان با نیازهای ویژه نهادینه شدهاند.
در ایران این موضوع به شکل پراکنده و غیرسیستماتیک مورد توجه قرار گرفته است. اغلب طراحیها براساس معیارهای کلی و استانداردهای عمومی بنا شدهاند و به نیازهای اختصاصی کودکان مبتلا به نقص توجه بیشفعالی که ویژگیهای پردازش حسی متنوع و پیچیدهای دارند، توجه کافی نشده است. علاوهبراین نبود دستورالعملهای رسمی و مدون درزمینه طراحی محیطهای درمانی تخصصی برای این گروه از کودکان، عدم تعامل و همکاری مؤثر بین متخصصان معماری، کاردرمانی، روانشناسی کودک و سایر حوزههای مرتبط و کمبود پژوهشهای بینرشتهای و کاربردی که بتوانند چارچوبی علمی برای طراحی ارائه دهند، ازجمله مهمترین موانع توسعه این حوزه در ایران هستند. این خلأ علمی و اجرایی نهتنها کیفیت محیطهای درمانی را کاهش میدهد، بلکه میتواند بهطور مستقیم بر اثربخشی درمانها و تجربه روانی کودکان اثر منفی داشته باشد [18].
توجه به طراحی محیطی مبتنی بر شواهد و نیازهای حسیشناختی کودکان مبتلا به نقص توجه بیشفعالی میتواند به کاهش اضطراب محیطی، افزایش تمرکز، بهبود تنظیم هیجانی و درنهایت ارتقای کیفیت زندگی این کودکان کمک کند و زمینهساز توسعه رویکردهای نوین درمانی و توانبخشی باشد. بنابراین انجام پژوهشهای میانرشتهای، توسعه دستورالعملهای بومی و اجرایی و سیاستگذاری هدفمند درزمینه طراحی محیطهای درمانی ویژه کودکان مبتلا به نقص توجه بیشفعالی در ایران، یک ضرورت حیاتی و اساسی است که باید در اولویت برنامههای علمی و عملی قرار گیرد.
این پژوهش در ادامه مطالعهای که طی آن عوامل مؤثر در معماری محیطهای توانبخشی کودکان مبتلا به نقص توجه بیشفعالی و اتیسم شناسایی و تحلیل شدند، طراحی و انجام شد [19]. در مطالعه حاضر تلاش شد تا با ارزیابی 12 مرکز کاردرمانی در شهر تهران و کرج، تأثیر اصلاح ویژگیهای معماری این مراکز بر عملکرد حسی کودکان مورد بررسی تجربی قرار گیرد.
روشها
نوع پژوهش و شرکتکنندگان
این مطالعه به روش نیمهتجربی و در 2 فاز مجزا طراحی و اجرا شد. فاز اول شامل مقایسه محیطهای توانبخشی با ویژگیهای معماری مطلوب و نامطلوب بر عملکرد پردازش حسی کودکان مبتلا به نقص توجه بیشفعالی بود. در فاز دوم، مراکزی که در فاز اول بهعنوان نامطلوب شناسایی شده بودند، تحت اصلاحات معماری قرار گرفتند و میزان تغییر و بهبودی کودکان تحت درمان با میزان بهبودی آنان در فاز 1 ارزیابی و مقایسه شد. در این پژوهش، 64 کودک مبتلا به نقص توجه بیشفعالی با میانگین سنی 2/2±8/5 سال (20 دختر و 44 پسر) که کمتر از یک هفته از پذیرش آنها در مرکز توانبخشی میگذشت و سابقه درمانی قبلی نداشتند، در 12 کلینیک کاردرمانی در سال 1403 در شهر تهران و کرج با روش ساده دردسترس انتخاب شدند. برای تعیین حجم نمونه، سطح معنیداری (α) برابر 0/05 و توان آزمون برابر 80 درصد در نظر گرفته شد. با فرض اندازه اثر متوسط (Cohen’s d =0/5) حجم نمونه موردنیاز برای مقایسه میانگینها 50 نفر محاسبه شد. باتوجهبه احتمال ریزش نمونهها، اندازه نمونه به 64 افزایش یافت. معیارهای ورود به پژوهش برای کودکان و والدین کودکان: سن کودک بین 5 تا 10 سال، تشخیص شدت نقص توجه بیشفعالی براساس راهنمای تشخیصی اختلالات روانی توسط روانپزشک یا فوقتخصص مغز و اعصاب، عدم وجود اختلال شدید همراه (مانند اتیسم یا عقبماندگی ذهنی)، حضور منظم کودک در جلسات کاردرمانی (2 جلسه در هفته) و رضایت کتبی والدین از شرکت در پژوهش. درمجموع 64 کودک در مطالعه شرکت داشتند و در 2 گروه تقسیمبندی شدند: مراکز با محیط مطلوب (25 کودک) و نامطلوب (39 کودک) .
ابزار گردآوری دادهها
با استفاده از چکلیست معماری طراحیشده در مطالعه پیشین [19، 20] که حاوی 30 سؤال بود، هر مرکز توانبخشی با 6 شاخص معماری شامل نورپردازی، صدا، رنگ، دسترسی و چیدمان، تهویه، نظم و ایمنی فضایی، ارزیابی و نمرهدهی شد. نمرهدهی براساس سیستم نمرهدهی 5 درجهای لیکرت انجام شد. مراکزی که نمره کل آنها بالاتر از میانگین کلی (65 از 90) بود (7 مرکز)، در گروه «مطلوب» و مراکزی که نمره پایینتر داشتند (5 مرکز)، در گروه «نامطلوب» قرار گرفتند. روایی صوری و محتوایی این پرسشنامه با ضریب آلفای 0/81 تأیید شده بود.
برای سنجش عملکرد پردازش حسی، از نسخه فارسی پرسشنامه کوتاهشده حسی استفاده شد [6]. پرسشنامه پروفایل حسی کوتاه ابزاری استاندارد برای ارزیابی مشکلات پردازش حسی در کودکان 3 تا 14 ساله است. این ابزار شامل 7 آیتم و 38 سؤال است که علاوه بر وضعیت پردازش حسی میتواند الگوهای جستوجوی حسی، اجتناب حسی، حساسیت حسی و ثبت حسی را مشخص کند. نمرهگذاری پرسشنامه در طیف 5 درجهای لیکرت (همیشه، اغلب، گاهی اوقات، بهندرت، تقریباً و هرگز) است. حداکثر نمره پرسشنامه 190 و حداقل نمره 38 است نمرات پایینتر نشاندهنده مشکلات بیشتر در پردازش حسی هستند. محدوده نمرات نمایه حسی کوتاهشده در عملکرد طبیعی نمره بالاتر از 155 و نمرات بین 142 تا 154 نشاندهنده تفاوت احتمالی و نمرات کمتر از 141 نشاندهنده تفاوت قطعی است.این طبقهبندی براساس دادههای هنجاری از نمونهای متشکل از کودکان بدون اختلالات عصبیرشدی است [8]. نسخه فارسی این پرسشنامه توسط میرزاخانی و همکاران تهیه و روایی و پایایی آن مورد بررسی و تأیید قرار گرفته است. این پرسشنامه پیش از مداخله و پس از 12 جلسه، توسط والدین کودکان تکمیل شد [7].
مداخلات کاردرمانی
تمام کودکان شرکتکننده در پژوهش، تحت برنامه کاردرمانی با رویکرد یکپارچگی حسی براساس وضعیت پردازش حسی قرار گرفتند. این برنامه شامل فعالیتهای هدفمند مبتنی بر بازی، تحریک سیستمهای حسی مختلف (وستیبولار، عمقی، لامسه و بینایی) و تمرینات تعدیلشده برای بهبود پاسخدهی به محرکهای محیطی بود. طول مداخله در هر فاز، 12 جلسه 45 دقیقهای طی 6 هفته بود.
اصلاح معماری محیط درمانی در مراکز نامطلوب
تغییرات معماری بهصورت مشخص و هدفمند در چند محور اصلی در 5 مرکزی که جزو مراکز نامطلوب ازنظر رعایت ویژگیهای معماری مؤثر بر نتیجه درمان کودکان مبتلا به نقص توجه بیشفعالی بودند، اعمال شد. پس از اعمال این تغییرات برنامه درمانی کودکان ادامه یافت و تأثیر این تغییرات بر بهبود عملکرد پردازش حسی کودکان مبتلا به نقص توجه بیشفعالی بررسی شد. اصلاحات انجامشده شامل کنترل نور طبیعی با استفاده از پرده برای کاهش شدت نور مستقیم، بهبود عایقسازی صوتی جهت کاهش نویز پسزمینه و جلوگیری از تحریکهای شنیداری ناگهانی، انتخاب رنگهای سرد و ملایم برای دیوارها، کفپوشها و مبلمان (با استفاده از روکش) و طراحی مجزای فضاهای فعالیتی با سطح تحریک متفاوت بود .
روش تحلیل آماری
برای تجزیهوتحلیل دادهها از نرمافزار SPSS نسخه 26 استفاده شد. آزمون تی مستقل برای مقایسه میانگین نمرات گروهها در فاز اول و آزمون تی زوجی برای بررسی تغییرات پیشآزمون و پسآزمون در فاز دوم به کار رفت. سطح معنیداری در کلیه تحلیلها 0/05 در نظر گرفته شد.
یافتهها
مقایسه میانگین نمرات پردازش حسی در مراکز با معماری مطلوب و نامطلوب (فاز اول)
در فاز اول، پس از 12 جلسه مداخله کاردرمانی، میانگین نمرات کل پروفایل حسی در 2 گروه مورد مقایسه قرار گرفت. مقایسه پیشآزمون و پسآزمون نمرات پردازش حسی در 2 گروه نشان داد کودکان در مراکز دارای ویژگیهای معماری مطلوب، بهبود معنادار بیشتری در شاخصهای پردازش حسی داشتند (جدول شماره 1).
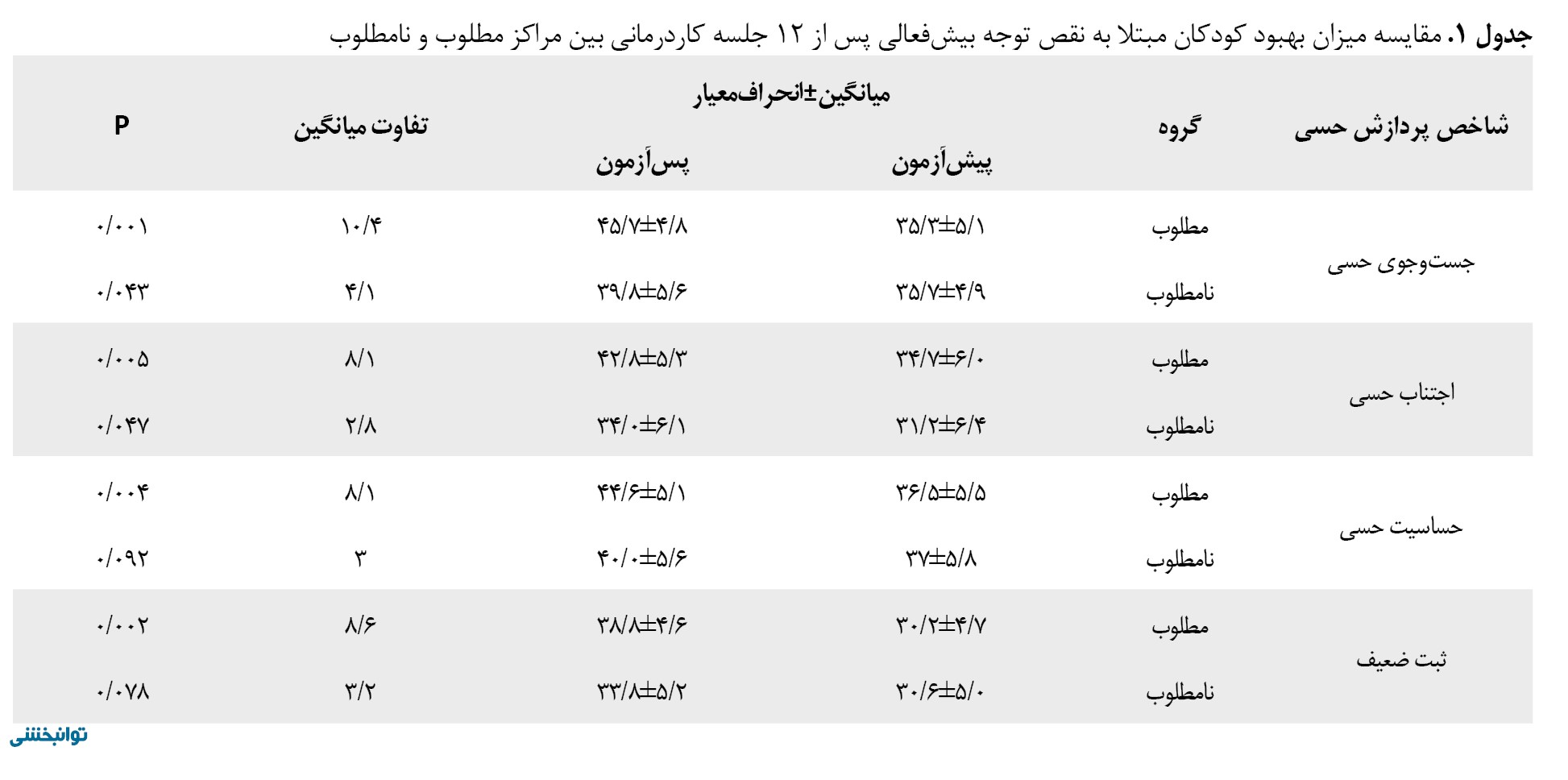
نمره کل پرسشنامه در هر دو گروه افزایش معنیداری را نشان میدهد (در مراکز نامطلوب این افزایش کمتر و در مرز معنیداری بود، p=0/48) که نشاندهنده بهبود عملکرد پردازش حسی در هر دو مرکز است. بااینحال در مراکز با محیط مطلوب، این بهبودی بهطور معنادار بیشتر از مراکز نامطلوب بود (p<0/001).
مقایسه زیرمقیاسهای پرسشنامه پروفایل حسی بین 2 گروه محیطهای درمانی
محیطهای توانبخشی با ویژگیهای مطلوب معماری در مقایسه با مراکز نامطلوب افزایش معناداری در بهبود تمامی زیرمقیاسهای پردازش حسی کودکان مبتلا به نقص توجه بیشفعالی نشان دادند (جدول شماره 2).
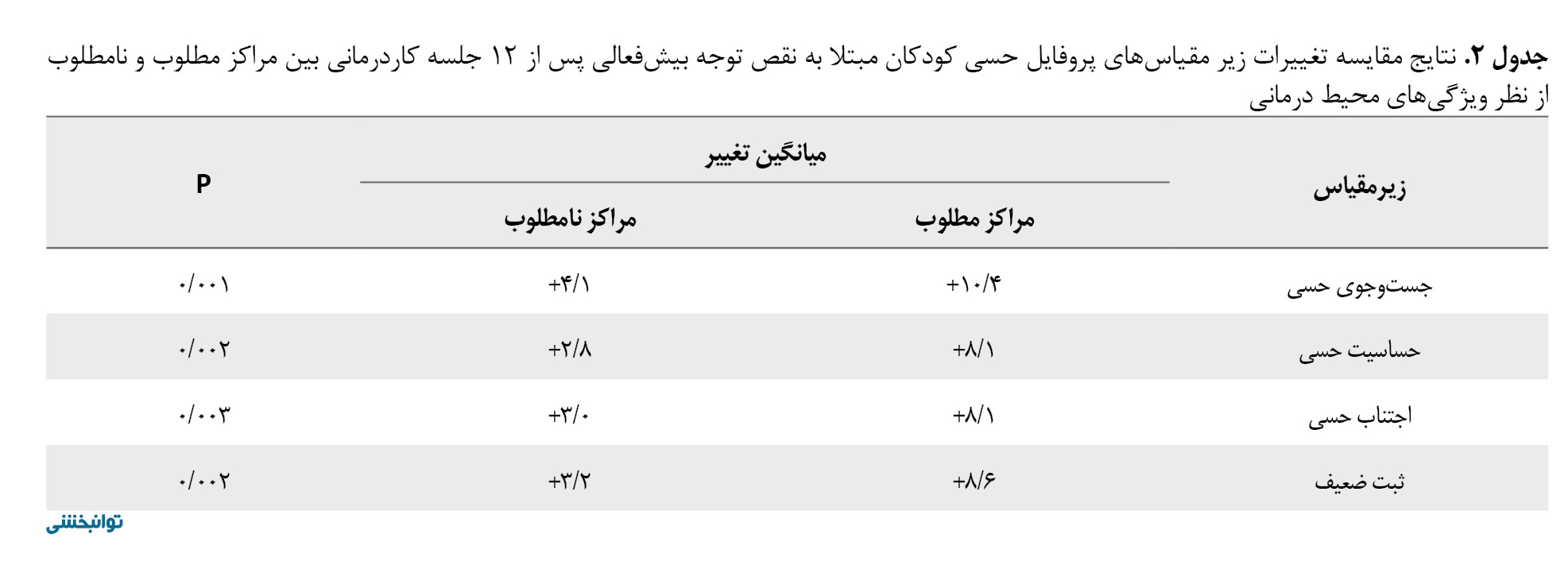
در هر دو گروه مراکز، بیشترین بهبودی در شاخص جستوجوی حسی مشاهده شد و بقیه شاخصها تقریباً به میزان مشابهی بهبودی را نشان دادهاند.
تأثیر اصلاحات معماری در مراکز نامطلوب (فاز دوم)
در فاز دوم، تا حد امکان اصلاحاتی در 5 مرکز «نامطلوب» انجام شد، شامل کنترل نور طبیعی با استفاده از پرده برای کاهش شدت نور مستقیم، بهبود عایقسازی صوتی جهت جلوگیری از تحریکهای شنیداری ناگهانی، انتخاب رنگهای سرد و ملایم برای دیوارها و کفپوشها و طراحی مجزای فضاهای فعالیتی با سطح تحریک متفاوت. پس از اصلاح، کودکان موردمطالعه در فاز اول همان مراکز در یک دوره جدید 12 جلسهای تحت کاردرمانی قرار گرفتند. میزان بهبودی پس از 12 جلسه مداخله مجدداً با میزان بهبودی 12 جلسهای این مراکز در فاز اول مطالعه ازنظر تغییر نمره نمایه حسی کوتاهشده مقایسه شد. نتایج نشان داد گرچه میانگین نمره پس از اصلاحات بهبودیافته، اما میزان این تغییرات نسبت به تغییرات مشاهدهشده در فاز قبلی مطالعه، ازنظر آماری معنادار نبوده است (p=0/06) (جدول شماره 3).
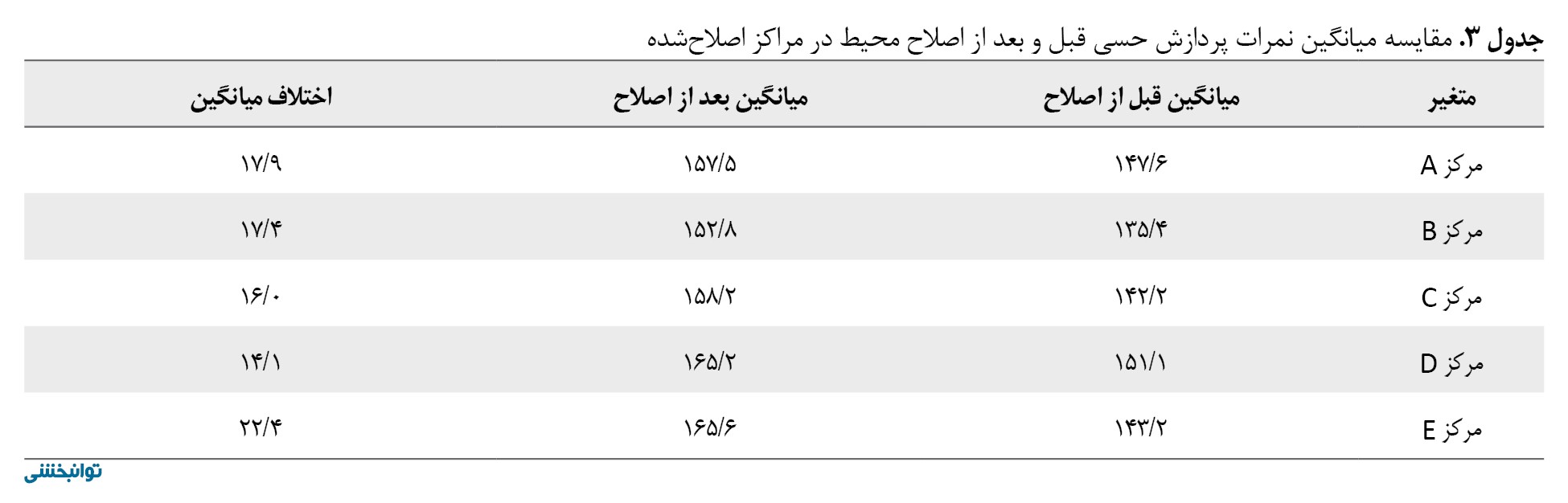
از طرفی میزان تغییرات نمره نمایه حسی کوتاهشده این مراکز پس از اصلاحات و به دنبال 21 جلسه درمانی، در مقایسه با مراکز مطلوب تفاوت معنیداری را نشان داده است (p=0/01) (تصویر شماره 1).
اختلال نقص توجه بیشفعالی از شایعترین اختلالات روانعصبی دوران کودکی است. اختلال نقص توجه بیشفعالی یک وضعیت عصبیرشدی است که معمولاً در دوران کودکی شروع میشود و ممکن است تا بزرگسالی ادامه یابد. افراد مبتلا به نقص توجه بیشفعالی معمولاً دچار مشکلاتی در تمرکز، کنترل رفتار و تنظیم فعالیتهای حرکتی خود هستند که این میتواند بهصورت بیتوجهی، بیشفعالی یا تکانشگری بروز کند. بیتوجهی ممکن است شامل دشواری در حفظ تمرکز روی وظایف، فراموشی و عدم سازماندهی باشد، درحالیکه بیشفعالی بهصورت بیقراری مفرط و فعالیت بیشازحد ظاهر میشود. تکانشگری نیز باعث انجام رفتارهای ناگهانی و بدون فکر قبلی میشود که ممکن است به مشکلات اجتماعی و تحصیلی منجر شود. دلایل نقص توجه بیشفعالی ترکیبی از عوامل ژنتیکی و محیطی است و درمان آن معمولاً شامل دارودرمانی، رواندرمانی و آموزش مهارتهای رفتاری است [1]. این اختلال میتواند بر عملکرد تحصیلی، اجتماعی و زندگی روزمره کودک تأثیرگذار باشد [1]. مطالعات متعددی نشان دادهاند بسیاری از کودکان مبتلا به نقص توجه بیشفعالی دارای اختلال در یکپارچگی حسی نیز هستند. بهطوریکه ناتوانی در پردازش و پاسخدهی مناسب به محرکهای حسیمحیطی میتواند موجب افزایش مشکلات رفتاری و کاهش اثربخشی مداخلات درمانی و مشکلات آموزشی شود [2].
روشهای درمانی مختلفی برای کودکان مبتلا به نقص توجه بیشفعالی مورد استفاده قرار گرفتهاند که شامل دارودرمانی، رفتاردرمانی و کاردرمانی با رویکرد یکپارچگی حسی و بررسی پردازش حسی است [3]. در این میان، رویکردهای مبتنی بر کاردرمانی حسی بر بهبود توانایی مغز در پردازش و سازماندهی اطلاعات حسی با هدف بهبود تعامل کودک با محیط تمرکز دارند [4]. بااینحال یکی از عوامل کمتر مورد توجه در موفقیت این مداخلات درمانی، ویژگیهای فیزیکی و فضایی محیط درمان است [5].
برای بررسی میزان و شدت اختلال و نیز بررسی میزان تأثیر برنامههای درمانی برای این کودکان روشهای ارزیابی مختلفی مطرح شده است. یکی از روشهای استاندارد ارزیابی یکپارچگی حسی کودکان استفاده از نمایه حسی کوتاهشده است. فرم کوتاه پروفایل حسی کودکان نخستین بار توسط وینی دان طراحی شد و در سال 1999 منتشر شد [6]. این ابزار بهطور گسترده برای ارزیابی مشکلات پردازش حسی در کودکان 3 تا 14 سال به کار میرود. در ایران، ترجمه و هنجاریابی فارسی فرم کوتاه پروفایل حسی توسط میرزاخانی و همکاران انجام شده است [7]. مطالعات مختلف نشان دادهاند کودکان مبتلا به نقص توجه بیشفعالی در مقایسه با همسالان سالم خود، نمرات پایینتری در نسخه نمایه حسی کوتاهشده کسب میکنند [8].
باتوجهبه اختلال پردازش حسی این کودکان، هرگونه تحریک حسیمحیطی میتواند بر روند درمان آنها تأثیرگذار باشد. معماری سلامت، بهعنوان شاخهای نوین در طراحی فضاهای درمانی، نقش حیاتی در بهبود تجربه بیماران، بهویژه افراد با اختلالات پردازش حسی، مانند اتیسم و نقص توجه بیشفعالی ایفا میکند [9]. طراحی محیطهای درمانی با در نظر گرفتن نیازهای حسی میتواند به کاهش اضطراب، بهبود تمرکز و ارتقای کیفیت زندگی این افراد منجر شود [10]. مطالعات نشان دادهاند استفاده از نور طبیعی، رنگهای ملایم و مواد طبیعی، مانند چوب و سنگ در فضاهای درمانی میتواند به کاهش تحریکات حسی و ایجاد محیطی آرامشبخش کمک کند [11]. همچنین کنترل صدا ازطریق استفاده از مواد جاذب صوت و طراحی مناسب فضاها میتواند به کاهش استرس و افزایش راحتی بیماران منجر شود. طراحی فضاهای انعطافپذیر و قابلتنظیم، مانند اتاقهای حسی یا Snoezelen، امکان تنظیم محرکهای حسی براساس نیازهای فردی را فراهم میکند [12]. این فضاها با ارائه نور قابلتنظیم، صداهای آرامشبخش و سطوح لمسی متنوع، به بیماران کمک میکنند تا احساس کنترل بیشتری بر محیط خود داشته باشند و به تنظیم هیجانی بهتری دست یابند. علاوهبراین طراحی مسیرهای واضح و قابلپیشبینی در فضاهای درمانی میتواند به کاهش اضطراب و افزایش احساس امنیت در بیماران کمک کند. استفاده از نشانههای بصری و رنگهای راهنما در این مسیرها میتواند به بهبود جهتیابی و کاهش سردرگمی بیماران منجر شود [13]. درنهایت، معماری سلامت با تمرکز بر نیازهای حسی بیماران، میتواند به ایجاد محیطهایی فراگیر و حمایتکننده منجر شود که نهتنها به بهبود تجربه بیماران با اختلالات پردازش حسی کمک میکند، بلکه برای تمامی کاربران فضاهای درمانی مفید است [6، 7].
تأثیر محیط بر توانایی پردازش حسی کودکان نهتنها در فضای درونی، بلکه در محیطهای باز هم مورد بررسی محققین قرار گرفته است [14]. در مطالعه فینگان در سال 2024 [15] افرادی که تجربه زندگی با شرایطی مانند اتیسم، نقص توجه بیشفعالی و دیسلکسی داشتند، مورد بررسی قرار گرفتند. نتایج این مطالعه نشان داد ویژگیهای خاصی از محیطهای ساختهشده میتوانند بهعنوان موانع یا عوامل حمایتی برای افراد با الگوی پردازش عصبی و حسی متفاوت، همچون کودکان مبتلا به نقص توجه بیشفعالی عمل کنند. بهعنوان مثال، تغییرات جزئی در طراحی فضاهای باز مانند نوع مصالح، کیفیت نور، صدا، طراحی فضا و دسترسی به طبیعت میتوانند تأثیرات قابلتوجهی بر تجربه حسی و عملکرد رفتاری این کودکان داشته باشند. این مقاله چارچوبی نظری به نام چارچوب محیط های محرک حواس ارائه میدهد که بر اهمیت طراحی محیطهای چندحسی و پاسخگو به نیازهای حسی افراد نورودایورجنت تأکید دارد. این چارچوب راهنمایی برای معماران، طراحان شهری و متخصصان آموزش ارائه داده است تا فضاهایی فراگیرتر و حمایتکنندهتر ایجاد کنند.
با وجود افزایش آگاهی از نیازهای خاص کودکان مبتلا به اختلال نقص توجه بیشفعالی که ناشی از مشکلات پردازش حسی و تنظیم هیجانی است، هنوز استانداردها و معیارهای مشخص، مدون و جامع برای طراحی معماری و محیطهای درمانی متناسب با ویژگیهای حسی، رفتاری و شناختی این کودکان، بهویژه در ایران، بهطور کامل تدوین و اجرایی نشده است [16]. این خلأ موجب شده بسیاری از مراکز درمانی و توانبخشی کشور فاقد فضایی باشند که بتواند بهطور هدفمند و علمی بر فرایندهای توجه، تمرکز، تنظیم هیجانی و کاهش استرس این کودکان اثرگذار باشد. درحالیکه در کشورهای پیشرفته، تحقیقات بینرشتهای و شواهد تجربی منجر به توسعه اصولی، مانند طراحی فضاهای کمتحریک، استفاده از رنگهای آرامشبخش و خنثی، کنترل دقیق نویز، نورپردازی طبیعی و قابلتنظیم و توجه ویژه به عوامل فضاییمحیطی شده است [17]. این اصول بهعنوان استاندارد در مراکز درمانی کودکان با نیازهای ویژه نهادینه شدهاند.
در ایران این موضوع به شکل پراکنده و غیرسیستماتیک مورد توجه قرار گرفته است. اغلب طراحیها براساس معیارهای کلی و استانداردهای عمومی بنا شدهاند و به نیازهای اختصاصی کودکان مبتلا به نقص توجه بیشفعالی که ویژگیهای پردازش حسی متنوع و پیچیدهای دارند، توجه کافی نشده است. علاوهبراین نبود دستورالعملهای رسمی و مدون درزمینه طراحی محیطهای درمانی تخصصی برای این گروه از کودکان، عدم تعامل و همکاری مؤثر بین متخصصان معماری، کاردرمانی، روانشناسی کودک و سایر حوزههای مرتبط و کمبود پژوهشهای بینرشتهای و کاربردی که بتوانند چارچوبی علمی برای طراحی ارائه دهند، ازجمله مهمترین موانع توسعه این حوزه در ایران هستند. این خلأ علمی و اجرایی نهتنها کیفیت محیطهای درمانی را کاهش میدهد، بلکه میتواند بهطور مستقیم بر اثربخشی درمانها و تجربه روانی کودکان اثر منفی داشته باشد [18].
توجه به طراحی محیطی مبتنی بر شواهد و نیازهای حسیشناختی کودکان مبتلا به نقص توجه بیشفعالی میتواند به کاهش اضطراب محیطی، افزایش تمرکز، بهبود تنظیم هیجانی و درنهایت ارتقای کیفیت زندگی این کودکان کمک کند و زمینهساز توسعه رویکردهای نوین درمانی و توانبخشی باشد. بنابراین انجام پژوهشهای میانرشتهای، توسعه دستورالعملهای بومی و اجرایی و سیاستگذاری هدفمند درزمینه طراحی محیطهای درمانی ویژه کودکان مبتلا به نقص توجه بیشفعالی در ایران، یک ضرورت حیاتی و اساسی است که باید در اولویت برنامههای علمی و عملی قرار گیرد.
این پژوهش در ادامه مطالعهای که طی آن عوامل مؤثر در معماری محیطهای توانبخشی کودکان مبتلا به نقص توجه بیشفعالی و اتیسم شناسایی و تحلیل شدند، طراحی و انجام شد [19]. در مطالعه حاضر تلاش شد تا با ارزیابی 12 مرکز کاردرمانی در شهر تهران و کرج، تأثیر اصلاح ویژگیهای معماری این مراکز بر عملکرد حسی کودکان مورد بررسی تجربی قرار گیرد.
روشها
نوع پژوهش و شرکتکنندگان
این مطالعه به روش نیمهتجربی و در 2 فاز مجزا طراحی و اجرا شد. فاز اول شامل مقایسه محیطهای توانبخشی با ویژگیهای معماری مطلوب و نامطلوب بر عملکرد پردازش حسی کودکان مبتلا به نقص توجه بیشفعالی بود. در فاز دوم، مراکزی که در فاز اول بهعنوان نامطلوب شناسایی شده بودند، تحت اصلاحات معماری قرار گرفتند و میزان تغییر و بهبودی کودکان تحت درمان با میزان بهبودی آنان در فاز 1 ارزیابی و مقایسه شد. در این پژوهش، 64 کودک مبتلا به نقص توجه بیشفعالی با میانگین سنی 2/2±8/5 سال (20 دختر و 44 پسر) که کمتر از یک هفته از پذیرش آنها در مرکز توانبخشی میگذشت و سابقه درمانی قبلی نداشتند، در 12 کلینیک کاردرمانی در سال 1403 در شهر تهران و کرج با روش ساده دردسترس انتخاب شدند. برای تعیین حجم نمونه، سطح معنیداری (α) برابر 0/05 و توان آزمون برابر 80 درصد در نظر گرفته شد. با فرض اندازه اثر متوسط (Cohen’s d =0/5) حجم نمونه موردنیاز برای مقایسه میانگینها 50 نفر محاسبه شد. باتوجهبه احتمال ریزش نمونهها، اندازه نمونه به 64 افزایش یافت. معیارهای ورود به پژوهش برای کودکان و والدین کودکان: سن کودک بین 5 تا 10 سال، تشخیص شدت نقص توجه بیشفعالی براساس راهنمای تشخیصی اختلالات روانی توسط روانپزشک یا فوقتخصص مغز و اعصاب، عدم وجود اختلال شدید همراه (مانند اتیسم یا عقبماندگی ذهنی)، حضور منظم کودک در جلسات کاردرمانی (2 جلسه در هفته) و رضایت کتبی والدین از شرکت در پژوهش. درمجموع 64 کودک در مطالعه شرکت داشتند و در 2 گروه تقسیمبندی شدند: مراکز با محیط مطلوب (25 کودک) و نامطلوب (39 کودک) .
ابزار گردآوری دادهها
با استفاده از چکلیست معماری طراحیشده در مطالعه پیشین [19، 20] که حاوی 30 سؤال بود، هر مرکز توانبخشی با 6 شاخص معماری شامل نورپردازی، صدا، رنگ، دسترسی و چیدمان، تهویه، نظم و ایمنی فضایی، ارزیابی و نمرهدهی شد. نمرهدهی براساس سیستم نمرهدهی 5 درجهای لیکرت انجام شد. مراکزی که نمره کل آنها بالاتر از میانگین کلی (65 از 90) بود (7 مرکز)، در گروه «مطلوب» و مراکزی که نمره پایینتر داشتند (5 مرکز)، در گروه «نامطلوب» قرار گرفتند. روایی صوری و محتوایی این پرسشنامه با ضریب آلفای 0/81 تأیید شده بود.
برای سنجش عملکرد پردازش حسی، از نسخه فارسی پرسشنامه کوتاهشده حسی استفاده شد [6]. پرسشنامه پروفایل حسی کوتاه ابزاری استاندارد برای ارزیابی مشکلات پردازش حسی در کودکان 3 تا 14 ساله است. این ابزار شامل 7 آیتم و 38 سؤال است که علاوه بر وضعیت پردازش حسی میتواند الگوهای جستوجوی حسی، اجتناب حسی، حساسیت حسی و ثبت حسی را مشخص کند. نمرهگذاری پرسشنامه در طیف 5 درجهای لیکرت (همیشه، اغلب، گاهی اوقات، بهندرت، تقریباً و هرگز) است. حداکثر نمره پرسشنامه 190 و حداقل نمره 38 است نمرات پایینتر نشاندهنده مشکلات بیشتر در پردازش حسی هستند. محدوده نمرات نمایه حسی کوتاهشده در عملکرد طبیعی نمره بالاتر از 155 و نمرات بین 142 تا 154 نشاندهنده تفاوت احتمالی و نمرات کمتر از 141 نشاندهنده تفاوت قطعی است.این طبقهبندی براساس دادههای هنجاری از نمونهای متشکل از کودکان بدون اختلالات عصبیرشدی است [8]. نسخه فارسی این پرسشنامه توسط میرزاخانی و همکاران تهیه و روایی و پایایی آن مورد بررسی و تأیید قرار گرفته است. این پرسشنامه پیش از مداخله و پس از 12 جلسه، توسط والدین کودکان تکمیل شد [7].
مداخلات کاردرمانی
تمام کودکان شرکتکننده در پژوهش، تحت برنامه کاردرمانی با رویکرد یکپارچگی حسی براساس وضعیت پردازش حسی قرار گرفتند. این برنامه شامل فعالیتهای هدفمند مبتنی بر بازی، تحریک سیستمهای حسی مختلف (وستیبولار، عمقی، لامسه و بینایی) و تمرینات تعدیلشده برای بهبود پاسخدهی به محرکهای محیطی بود. طول مداخله در هر فاز، 12 جلسه 45 دقیقهای طی 6 هفته بود.
اصلاح معماری محیط درمانی در مراکز نامطلوب
تغییرات معماری بهصورت مشخص و هدفمند در چند محور اصلی در 5 مرکزی که جزو مراکز نامطلوب ازنظر رعایت ویژگیهای معماری مؤثر بر نتیجه درمان کودکان مبتلا به نقص توجه بیشفعالی بودند، اعمال شد. پس از اعمال این تغییرات برنامه درمانی کودکان ادامه یافت و تأثیر این تغییرات بر بهبود عملکرد پردازش حسی کودکان مبتلا به نقص توجه بیشفعالی بررسی شد. اصلاحات انجامشده شامل کنترل نور طبیعی با استفاده از پرده برای کاهش شدت نور مستقیم، بهبود عایقسازی صوتی جهت کاهش نویز پسزمینه و جلوگیری از تحریکهای شنیداری ناگهانی، انتخاب رنگهای سرد و ملایم برای دیوارها، کفپوشها و مبلمان (با استفاده از روکش) و طراحی مجزای فضاهای فعالیتی با سطح تحریک متفاوت بود .
روش تحلیل آماری
برای تجزیهوتحلیل دادهها از نرمافزار SPSS نسخه 26 استفاده شد. آزمون تی مستقل برای مقایسه میانگین نمرات گروهها در فاز اول و آزمون تی زوجی برای بررسی تغییرات پیشآزمون و پسآزمون در فاز دوم به کار رفت. سطح معنیداری در کلیه تحلیلها 0/05 در نظر گرفته شد.
یافتهها
مقایسه میانگین نمرات پردازش حسی در مراکز با معماری مطلوب و نامطلوب (فاز اول)
در فاز اول، پس از 12 جلسه مداخله کاردرمانی، میانگین نمرات کل پروفایل حسی در 2 گروه مورد مقایسه قرار گرفت. مقایسه پیشآزمون و پسآزمون نمرات پردازش حسی در 2 گروه نشان داد کودکان در مراکز دارای ویژگیهای معماری مطلوب، بهبود معنادار بیشتری در شاخصهای پردازش حسی داشتند (جدول شماره 1).

نمره کل پرسشنامه در هر دو گروه افزایش معنیداری را نشان میدهد (در مراکز نامطلوب این افزایش کمتر و در مرز معنیداری بود، p=0/48) که نشاندهنده بهبود عملکرد پردازش حسی در هر دو مرکز است. بااینحال در مراکز با محیط مطلوب، این بهبودی بهطور معنادار بیشتر از مراکز نامطلوب بود (p<0/001).
مقایسه زیرمقیاسهای پرسشنامه پروفایل حسی بین 2 گروه محیطهای درمانی
محیطهای توانبخشی با ویژگیهای مطلوب معماری در مقایسه با مراکز نامطلوب افزایش معناداری در بهبود تمامی زیرمقیاسهای پردازش حسی کودکان مبتلا به نقص توجه بیشفعالی نشان دادند (جدول شماره 2).

در هر دو گروه مراکز، بیشترین بهبودی در شاخص جستوجوی حسی مشاهده شد و بقیه شاخصها تقریباً به میزان مشابهی بهبودی را نشان دادهاند.
تأثیر اصلاحات معماری در مراکز نامطلوب (فاز دوم)
در فاز دوم، تا حد امکان اصلاحاتی در 5 مرکز «نامطلوب» انجام شد، شامل کنترل نور طبیعی با استفاده از پرده برای کاهش شدت نور مستقیم، بهبود عایقسازی صوتی جهت جلوگیری از تحریکهای شنیداری ناگهانی، انتخاب رنگهای سرد و ملایم برای دیوارها و کفپوشها و طراحی مجزای فضاهای فعالیتی با سطح تحریک متفاوت. پس از اصلاح، کودکان موردمطالعه در فاز اول همان مراکز در یک دوره جدید 12 جلسهای تحت کاردرمانی قرار گرفتند. میزان بهبودی پس از 12 جلسه مداخله مجدداً با میزان بهبودی 12 جلسهای این مراکز در فاز اول مطالعه ازنظر تغییر نمره نمایه حسی کوتاهشده مقایسه شد. نتایج نشان داد گرچه میانگین نمره پس از اصلاحات بهبودیافته، اما میزان این تغییرات نسبت به تغییرات مشاهدهشده در فاز قبلی مطالعه، ازنظر آماری معنادار نبوده است (p=0/06) (جدول شماره 3).

از طرفی میزان تغییرات نمره نمایه حسی کوتاهشده این مراکز پس از اصلاحات و به دنبال 21 جلسه درمانی، در مقایسه با مراکز مطلوب تفاوت معنیداری را نشان داده است (p=0/01) (تصویر شماره 1).
تفاوت در شیب نمودار تغییرات در مراکز مطلوب نسبت به مراکز نامطلوب قبل از ایجاد اصلاحات، نشاندهنده تأثیر مهم ویژگیهای معماری محیط درمانی بر بهبود توانایی پردازش حسی کودکان مبتلا به نقص توجه بیشفعالی است. بعد از اعمال تغییرات شیب نمودار تغییر مطلوبی داشته است، اما همچنان در مقایسه با مراکز مطلوب تفاوت محسوسی قابلمشاهده است.
بحث
هدف اصلی این پژوهش بررسی تأثیر ویژگیهای معماری محیطهای توانبخشی بر بهبود عملکرد پردازش حسی در کودکان مبتلا به نقص توجه بیشفعالی بود. نتایج فاز اول پژوهش نشان داد مراکز درمانی دارای ویژگیهای مطلوب معماری، در مقایسه با مراکز فاقد این ویژگیها، تأثیر معناداری در بهبود عملکرد حسی کودکان داشتند. این یافته، همراستا با نتایج مطالعه وولا (2023) است [21] که به تأثیر محیط فیزیکی بر کاهش مشکلات حسی و رفتاری در کودکان با نیازهای ویژه اشاره دارد.
در این پژوهش، تغییرات معماری بهصورت مشخص و هدفمند در چند محور اصلی اعمال شد که تأثیر آنها بر بهبود عملکرد پردازش حسی کودکان مبتلا به نقص توجه بیشفعالی بررسی شد. ازجمله اصلاحات انجامشده میتوان به کنترل نور طبیعی با استفاده از پرده برای کاهش شدت نور مستقیم، بهبود عایقسازی صوتی جهت کاهش نویز پسزمینه و جلوگیری از تحریکهای شنیداری ناگهانی، انتخاب رنگهای سرد و ملایم برای دیوارها، کفپوشها و مبلمان (با استفاده از روکش) و طراحی مجزای فضاهای فعالیتی با سطح تحریک متفاوت اشاره کرد. این اصلاحات منطبق با یافتههای پژوهشهای اخیر مانند مطالعه وولا [21] است که نشان میدهد حتی مداخلات محیطی کوچک میتوانند به تعدیل پاسخهای حسی و بهبود رفتار کودکان با نیازهای ویژه کمک کنند. با وجود این، محدودیتهای مالی و ساختاری مانع از اعمال تغییرات گستردهتر در برخی مراکز شد که موجب شد میزان بهبود عملکرد حسی در مقایسه با مراکز دارای ویژگیهای مطلوب معماری همچنان کمتر باقی بماند. نتایج نشان میدهد طراحی آگاهانه و جامع محیطهای درمانی، بهویژه در حوزههای نور، صدا، رنگ و چینش فضا، نقش مهم و مستقیمی در تسهیل فرایند درمان و ارتقای کیفیت زندگی کودکان مبتلا به نقص توجه بیشفعالی دارد و نتایج این پژوهش با رویکردهای نوین درمانی مانند یکپارچگی حسی و درمان تکامل عصبی که بر تنظیم محیط تأکید دارند، همسو است.
از منظر تحلیل کیفی، چند ویژگی معماری بهطور خاص با بهبود پردازش حسی ارتباط داشتند. حضور نور ملایم و غیرمستقیم با کنترل مناسب شدت آن، باعث کاهش تحریکپذیری حسی شده و تمرکز کودک را در جلسات درمانی افزایش میدهد. مطالعات نشان دادهاند نور طبیعی و نورپردازی با دمای رنگ گرم میتواند به بهبود عملکرد شناختی و کاهش اضطراب در کودکان مبتلا به نقص توجه بیشفعالی کمک کند [22]. نویز پسزمینه یکی از محرکهای آزاردهنده برای کودکان با اختلال توجه است. مراکزی که دارای کنترل صوتی بهتری بودند، کاهش تحریکپذیری و افزایش تحمل درمان را در کودکان نشان دادند. تحقیقات جدید تأکید میکنند که کاهش سطوح صدا و اکو در محیطهای درمانی میتواند به بهبود تمرکز و کاهش رفتارهای خودتحریکی در کودکان با حساسیتهای شنوایی کمک کند [23]. استفاده از رنگهای سرد، آرام و بافتهای نرم در دیوار و کفپوش، در تنظیم هیجان و جلوگیری از تحریک بیشازحد مؤثر بود. مطالعات اخیر نشان میدهند رنگهای پاستلی و ملایم میتوانند تجربه حسی آرامبخشی را در محیطهای داخلی فراهم کنند [24]. طراحی فضاهای مجزا برای فعالیتهای با سطح تحریک بالا (مثلاً ترامپولین یا بازیهای تعادلی) و فضاهای آرام (مانند اتاق درمان فردی) به بهبود نظمپذیری حسی کمک کرد. ایجاد مسیرهای قابلپیشبینی و مناطق پناهگاهی در طراحی فضا میتواند به کاهش بار شناختی و افزایش احساس امنیت در کودکان کمک کند [25]. وجود فضاهای چندحسی و تعاملی، شامل اتاقهای تاریک با نورهای رنگی، دیوارهای بافتدار یا تجهیزات حسی مانند توپهای تعادلی هستند که در مراکز مطلوب بیشتر دیده شدند. تحقیقات نشان میدهند اتاقهای چندحسی میتوانند به بهبود تنظیم حسی و کاهش اضطراب در کودکان با اختلالات پردازش حسی کمک کنند [26-28].
اگرچه در فاز دوم و پس از اصلاح ویژگیهای معماری مراکز «نامطلوب»، تغییر قابلتوجهی در میزان و سرعت بهبودی مشاهده شد، اما میزان این بهبودی ازنظر آماری در مقایسه با نتایج حاصله در فاز اول همان مراکز معنادار نبود. از طرفی این تغییرات همچنان ازنظر آماری بهطور معنیداری کمتر از مراکز مطلوب بود. شاید بتوان دلیل عمده این یافتهها را محدود بودن تغییرات انجامشده به دلیل محدودیتهای فنی، مالی و ساختاری دانست. بیشتر تغییرات انجامشده در این مراکز بهصورت محدود، ولی محسوس در نورپردازی و رنگآمیزی محیط، کنترل صدای محیط و چیدمان فضای درمانی بود. این تغییرات نمره پرسشنامه این مراکز را بهطور متوسط 10/5 امتیاز افزایش داد. 3 مرکز با این اصلاحات در وضعیت مطلوب و 2 مرکز با وجود بهبود کیفی، ولی در محدوده مراکز مطلوب باقی مانده بودند. این احتمال وجود دارد که با اعمال تغییرات گستردهتر و کامل نتایج درمانی بهتری حاصل میشد. بااینحال، تفاوت میانگین امتیازات نشان از پیشرفت بالینی قابلتوجه دارد که میتواند در تصمیمگیریهای مدیریتی و طراحی مؤثر باشد.
مطالعاتی مانند وولا (2023) است [21] نیز نشان دادهاند مداخلههای محیطی، حتی اگر کوچک باشند، میتوانند به تعدیل پاسخهای حسی کودکان با نقص توجه بیشفعالی کمک کنند. همچنین یافتههای این پژوهش، تأییدی بر مدل «تنظیم محیطی» در درمانهای کاردرمانی است و در رویکردهای نوین مانند SI و NDT توصیه میشود؛ چراکه تأثیر مستقیم بر یادگیری دارد [12، 14].
در محیطهای درمانی برای کودکان مبتلا به اختلال پردازش حس طراحی دقیق عناصر محیطی، مانند صدا، نور، رنگ و چیدمان فضا نقش حیاتی در بهبود یکپارچگی حسی و کاهش اضطراب دارد. تحقیقات نشان میدهند نورهای شدید، سوسوزن یا فلورسنت میتوانند باعث تحریک بیشازحد بینایی و ایجاد سردرد یا ناراحتی در کودکان با اختلال پردازش حسی شوند. در مقابل، استفاده از نور طبیعی کنترلشده یا نورهای با دمای رنگ گرم و یکنواخت، به تنظیم بهتر تحریکات بینایی کمک میکند [24]. رنگآمیزی محیطهای درمانی کودکان با مشکلات پردازش حسی، ازجمله عوامل مهم و تأثیرگذار در روند درمانی آنان است. رنگهای سرد و ملایم مانند آبی، سبز روشن یا خاکستری روشن معمولاً اثر آرامبخش دارند، درحالیکه رنگهای تند، مانند قرمز یا زرد ممکن است موجب تحریک بیشازحد شوند. انتخاب رنگهای ملایم و خنثی میتواند به کاهش تحریکات بصری و افزایش تمرکز کمک کند [24]. در خصوص محرکهای صوتی، نتایج نشان میدهد صداهای ناگهانی، بلند یا نامنظم میتوانند موجب اضطراب، حواسپرتی یا واکنشهای رفتاری شدید در کودکان دارای اختلال حسی شوند. استفاده از عایقهای صوتی، پخش موسیقی ملایم و کنترل منابع صوتی به آرامسازی سیستم عصبی این کودکان کمک میکند [23]. چیدمان فضای درمانی هم در مطالعات بهعنوان یکی از عوامل تأثیرگذار مطرح شده است. فضاهای منظم، قابلپیشبینی و دارای مرزهای مشخص، به کاهش اضطراب و افزایش تمرکز کودک کمک میکنند. ایجاد مناطق آرامشبخش با استفاده از ابزارهای حسی، مانند پتوهای سنگین، اسباببازیهای لمسی و گوشههای آرام میتواند به کودکان در مدیریت تحریکات حسی کمک کند [28].
نتیجهگیری
پژوهش حاضر نشان داد طراحی معماری محیطهای توانبخشی، تأثیر قابلتوجهی بر کیفیت پردازش حسی و درنتیجه اثربخشی درمان در کودکان مبتلا به نقص توجه بیشفعالی دارد. فضاهایی که با اصول معماری مبتنی بر تنظیم حسی طراحی شدهاند (نور طبیعی کنترلشده، عایق صوتی، رنگهای ملایم، تفکیک عملکردی فضاها و حضور عناصر طبیعی) بیش از فضاهای فاقد این ویژگیها، توانستند به بهبود در زیرمقیاسهای مختلف پروفایل حسی کودکان کمک کنند. با وجود تأثیر اصلاحات محدود معماری در مراکز نامطلوب، عدم معناداری آماری نتایج در فاز دوم نشان داد تغییرات سطحی و محدود نمیتوانند جایگزین طراحی بنیادی فضا شوند. بنابراین در طراحی و بازطراحی مراکز توانبخشی کودکان باید از ابتدا اصول تنظیم حسی پاسخگو به نیازهای حسی مورد توجه قرار گیرد. همچنین همکاری نزدیک معماران با کاردرمانگران در طراحی یا بازسازی فضاهای درمانی پیشنهاد میشود. مطالعات بیشتر برای بررسی تأثیر عناصر خاص مانند رنگ، صدا یا بافت بهصورت مجزا بر عملکرد حسی کودکان مبتلا به نقص توجه بیشفعالی یا بر سایر جنبههای عملکردی آنان (مانند تمرکز، خواب، تنظیم هیجانی) پیشنهاد میشود. همچنین ترکیب روشهای تصویربرداری عصبی (fMRI ،EEG) برای بررسی تغییرات مغزی در محیطهای طراحیشده و توسعه نرمافزارهای شبیهسازی طراحی محیطهای درمانی برای کودکان با اختلالات عصبیرشدی پیشنهاد میشود.
این مطالعه دارای محدودیت هایی بود. بهعنوان مثال، مطالعه محدود به مراکز درمانی تهران و کرج بود و تعداد کمی از مراکز برای مطالعه انتخاب شده بودند. بنابراین تکرار مطالعه در شهرها و استانهای دیگر با نمونههای گستردهتر و افزایش تعداد مراکز و تعداد کودکان شرکت کننده در مطالعات آینده پیشنهاد میشود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این مطالعه با کد (18160202952016) در معاونت پژوهشی دانشکده فنی و مهندسی، دانشگاه آزاد اسلامی واحد ساوه قرار تأیید شده است.
حامی مالی
این تحقیق هیچگونه کمک مالی از آژانسهای تأمین مالی در بخشهای دولتی، تجاری یا غیرانتفاعی دریافت نکرده است.
تعارض منافع
بنابر اظهار نویسندگان این مقاله تعارض منافع ندارد.
تشکر و قدردانی
بدینوسیله از مشاوره و راهنمایی تخصصی دکتر نوید میرزاخانی در مراحل انجام این پژوهش صمیمانه قدردانی میشود.
بحث
هدف اصلی این پژوهش بررسی تأثیر ویژگیهای معماری محیطهای توانبخشی بر بهبود عملکرد پردازش حسی در کودکان مبتلا به نقص توجه بیشفعالی بود. نتایج فاز اول پژوهش نشان داد مراکز درمانی دارای ویژگیهای مطلوب معماری، در مقایسه با مراکز فاقد این ویژگیها، تأثیر معناداری در بهبود عملکرد حسی کودکان داشتند. این یافته، همراستا با نتایج مطالعه وولا (2023) است [21] که به تأثیر محیط فیزیکی بر کاهش مشکلات حسی و رفتاری در کودکان با نیازهای ویژه اشاره دارد.
در این پژوهش، تغییرات معماری بهصورت مشخص و هدفمند در چند محور اصلی اعمال شد که تأثیر آنها بر بهبود عملکرد پردازش حسی کودکان مبتلا به نقص توجه بیشفعالی بررسی شد. ازجمله اصلاحات انجامشده میتوان به کنترل نور طبیعی با استفاده از پرده برای کاهش شدت نور مستقیم، بهبود عایقسازی صوتی جهت کاهش نویز پسزمینه و جلوگیری از تحریکهای شنیداری ناگهانی، انتخاب رنگهای سرد و ملایم برای دیوارها، کفپوشها و مبلمان (با استفاده از روکش) و طراحی مجزای فضاهای فعالیتی با سطح تحریک متفاوت اشاره کرد. این اصلاحات منطبق با یافتههای پژوهشهای اخیر مانند مطالعه وولا [21] است که نشان میدهد حتی مداخلات محیطی کوچک میتوانند به تعدیل پاسخهای حسی و بهبود رفتار کودکان با نیازهای ویژه کمک کنند. با وجود این، محدودیتهای مالی و ساختاری مانع از اعمال تغییرات گستردهتر در برخی مراکز شد که موجب شد میزان بهبود عملکرد حسی در مقایسه با مراکز دارای ویژگیهای مطلوب معماری همچنان کمتر باقی بماند. نتایج نشان میدهد طراحی آگاهانه و جامع محیطهای درمانی، بهویژه در حوزههای نور، صدا، رنگ و چینش فضا، نقش مهم و مستقیمی در تسهیل فرایند درمان و ارتقای کیفیت زندگی کودکان مبتلا به نقص توجه بیشفعالی دارد و نتایج این پژوهش با رویکردهای نوین درمانی مانند یکپارچگی حسی و درمان تکامل عصبی که بر تنظیم محیط تأکید دارند، همسو است.
از منظر تحلیل کیفی، چند ویژگی معماری بهطور خاص با بهبود پردازش حسی ارتباط داشتند. حضور نور ملایم و غیرمستقیم با کنترل مناسب شدت آن، باعث کاهش تحریکپذیری حسی شده و تمرکز کودک را در جلسات درمانی افزایش میدهد. مطالعات نشان دادهاند نور طبیعی و نورپردازی با دمای رنگ گرم میتواند به بهبود عملکرد شناختی و کاهش اضطراب در کودکان مبتلا به نقص توجه بیشفعالی کمک کند [22]. نویز پسزمینه یکی از محرکهای آزاردهنده برای کودکان با اختلال توجه است. مراکزی که دارای کنترل صوتی بهتری بودند، کاهش تحریکپذیری و افزایش تحمل درمان را در کودکان نشان دادند. تحقیقات جدید تأکید میکنند که کاهش سطوح صدا و اکو در محیطهای درمانی میتواند به بهبود تمرکز و کاهش رفتارهای خودتحریکی در کودکان با حساسیتهای شنوایی کمک کند [23]. استفاده از رنگهای سرد، آرام و بافتهای نرم در دیوار و کفپوش، در تنظیم هیجان و جلوگیری از تحریک بیشازحد مؤثر بود. مطالعات اخیر نشان میدهند رنگهای پاستلی و ملایم میتوانند تجربه حسی آرامبخشی را در محیطهای داخلی فراهم کنند [24]. طراحی فضاهای مجزا برای فعالیتهای با سطح تحریک بالا (مثلاً ترامپولین یا بازیهای تعادلی) و فضاهای آرام (مانند اتاق درمان فردی) به بهبود نظمپذیری حسی کمک کرد. ایجاد مسیرهای قابلپیشبینی و مناطق پناهگاهی در طراحی فضا میتواند به کاهش بار شناختی و افزایش احساس امنیت در کودکان کمک کند [25]. وجود فضاهای چندحسی و تعاملی، شامل اتاقهای تاریک با نورهای رنگی، دیوارهای بافتدار یا تجهیزات حسی مانند توپهای تعادلی هستند که در مراکز مطلوب بیشتر دیده شدند. تحقیقات نشان میدهند اتاقهای چندحسی میتوانند به بهبود تنظیم حسی و کاهش اضطراب در کودکان با اختلالات پردازش حسی کمک کنند [26-28].
اگرچه در فاز دوم و پس از اصلاح ویژگیهای معماری مراکز «نامطلوب»، تغییر قابلتوجهی در میزان و سرعت بهبودی مشاهده شد، اما میزان این بهبودی ازنظر آماری در مقایسه با نتایج حاصله در فاز اول همان مراکز معنادار نبود. از طرفی این تغییرات همچنان ازنظر آماری بهطور معنیداری کمتر از مراکز مطلوب بود. شاید بتوان دلیل عمده این یافتهها را محدود بودن تغییرات انجامشده به دلیل محدودیتهای فنی، مالی و ساختاری دانست. بیشتر تغییرات انجامشده در این مراکز بهصورت محدود، ولی محسوس در نورپردازی و رنگآمیزی محیط، کنترل صدای محیط و چیدمان فضای درمانی بود. این تغییرات نمره پرسشنامه این مراکز را بهطور متوسط 10/5 امتیاز افزایش داد. 3 مرکز با این اصلاحات در وضعیت مطلوب و 2 مرکز با وجود بهبود کیفی، ولی در محدوده مراکز مطلوب باقی مانده بودند. این احتمال وجود دارد که با اعمال تغییرات گستردهتر و کامل نتایج درمانی بهتری حاصل میشد. بااینحال، تفاوت میانگین امتیازات نشان از پیشرفت بالینی قابلتوجه دارد که میتواند در تصمیمگیریهای مدیریتی و طراحی مؤثر باشد.
مطالعاتی مانند وولا (2023) است [21] نیز نشان دادهاند مداخلههای محیطی، حتی اگر کوچک باشند، میتوانند به تعدیل پاسخهای حسی کودکان با نقص توجه بیشفعالی کمک کنند. همچنین یافتههای این پژوهش، تأییدی بر مدل «تنظیم محیطی» در درمانهای کاردرمانی است و در رویکردهای نوین مانند SI و NDT توصیه میشود؛ چراکه تأثیر مستقیم بر یادگیری دارد [12، 14].
در محیطهای درمانی برای کودکان مبتلا به اختلال پردازش حس طراحی دقیق عناصر محیطی، مانند صدا، نور، رنگ و چیدمان فضا نقش حیاتی در بهبود یکپارچگی حسی و کاهش اضطراب دارد. تحقیقات نشان میدهند نورهای شدید، سوسوزن یا فلورسنت میتوانند باعث تحریک بیشازحد بینایی و ایجاد سردرد یا ناراحتی در کودکان با اختلال پردازش حسی شوند. در مقابل، استفاده از نور طبیعی کنترلشده یا نورهای با دمای رنگ گرم و یکنواخت، به تنظیم بهتر تحریکات بینایی کمک میکند [24]. رنگآمیزی محیطهای درمانی کودکان با مشکلات پردازش حسی، ازجمله عوامل مهم و تأثیرگذار در روند درمانی آنان است. رنگهای سرد و ملایم مانند آبی، سبز روشن یا خاکستری روشن معمولاً اثر آرامبخش دارند، درحالیکه رنگهای تند، مانند قرمز یا زرد ممکن است موجب تحریک بیشازحد شوند. انتخاب رنگهای ملایم و خنثی میتواند به کاهش تحریکات بصری و افزایش تمرکز کمک کند [24]. در خصوص محرکهای صوتی، نتایج نشان میدهد صداهای ناگهانی، بلند یا نامنظم میتوانند موجب اضطراب، حواسپرتی یا واکنشهای رفتاری شدید در کودکان دارای اختلال حسی شوند. استفاده از عایقهای صوتی، پخش موسیقی ملایم و کنترل منابع صوتی به آرامسازی سیستم عصبی این کودکان کمک میکند [23]. چیدمان فضای درمانی هم در مطالعات بهعنوان یکی از عوامل تأثیرگذار مطرح شده است. فضاهای منظم، قابلپیشبینی و دارای مرزهای مشخص، به کاهش اضطراب و افزایش تمرکز کودک کمک میکنند. ایجاد مناطق آرامشبخش با استفاده از ابزارهای حسی، مانند پتوهای سنگین، اسباببازیهای لمسی و گوشههای آرام میتواند به کودکان در مدیریت تحریکات حسی کمک کند [28].
نتیجهگیری
پژوهش حاضر نشان داد طراحی معماری محیطهای توانبخشی، تأثیر قابلتوجهی بر کیفیت پردازش حسی و درنتیجه اثربخشی درمان در کودکان مبتلا به نقص توجه بیشفعالی دارد. فضاهایی که با اصول معماری مبتنی بر تنظیم حسی طراحی شدهاند (نور طبیعی کنترلشده، عایق صوتی، رنگهای ملایم، تفکیک عملکردی فضاها و حضور عناصر طبیعی) بیش از فضاهای فاقد این ویژگیها، توانستند به بهبود در زیرمقیاسهای مختلف پروفایل حسی کودکان کمک کنند. با وجود تأثیر اصلاحات محدود معماری در مراکز نامطلوب، عدم معناداری آماری نتایج در فاز دوم نشان داد تغییرات سطحی و محدود نمیتوانند جایگزین طراحی بنیادی فضا شوند. بنابراین در طراحی و بازطراحی مراکز توانبخشی کودکان باید از ابتدا اصول تنظیم حسی پاسخگو به نیازهای حسی مورد توجه قرار گیرد. همچنین همکاری نزدیک معماران با کاردرمانگران در طراحی یا بازسازی فضاهای درمانی پیشنهاد میشود. مطالعات بیشتر برای بررسی تأثیر عناصر خاص مانند رنگ، صدا یا بافت بهصورت مجزا بر عملکرد حسی کودکان مبتلا به نقص توجه بیشفعالی یا بر سایر جنبههای عملکردی آنان (مانند تمرکز، خواب، تنظیم هیجانی) پیشنهاد میشود. همچنین ترکیب روشهای تصویربرداری عصبی (fMRI ،EEG) برای بررسی تغییرات مغزی در محیطهای طراحیشده و توسعه نرمافزارهای شبیهسازی طراحی محیطهای درمانی برای کودکان با اختلالات عصبیرشدی پیشنهاد میشود.
این مطالعه دارای محدودیت هایی بود. بهعنوان مثال، مطالعه محدود به مراکز درمانی تهران و کرج بود و تعداد کمی از مراکز برای مطالعه انتخاب شده بودند. بنابراین تکرار مطالعه در شهرها و استانهای دیگر با نمونههای گستردهتر و افزایش تعداد مراکز و تعداد کودکان شرکت کننده در مطالعات آینده پیشنهاد میشود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این مطالعه با کد (18160202952016) در معاونت پژوهشی دانشکده فنی و مهندسی، دانشگاه آزاد اسلامی واحد ساوه قرار تأیید شده است.
حامی مالی
این تحقیق هیچگونه کمک مالی از آژانسهای تأمین مالی در بخشهای دولتی، تجاری یا غیرانتفاعی دریافت نکرده است.
تعارض منافع
بنابر اظهار نویسندگان این مقاله تعارض منافع ندارد.
تشکر و قدردانی
بدینوسیله از مشاوره و راهنمایی تخصصی دکتر نوید میرزاخانی در مراحل انجام این پژوهش صمیمانه قدردانی میشود.
References
- Thomas R, Sanders S, Doust J, Beller E, Glasziou P. Prevalence of attention-deficit/hyperactivity disorder: A systematic review and meta-analysis. Pediatrics. 2015; 135(4):e994-1001. [DOI:10.1542/peds.2014-3482] [PMID]
- Miller LJ, Nielsen DM, Schoen SA, Brett-Green BA. Perspectives on sensory processing disorder: A call for translational research. Frontiers in Integrative Neuroscience. 2009; 3:22. [DOI:10.3389/neuro.07.022.2009] [PMID]
- Cortese S, Adamo N, Del Giovane C, Mohr-Jensen C, Hayes AJ, Carucci S, et al. Comparative efficacy and tolerability of medications for attention-deficit hyperactivity disorder in children, adolescents, and adults: A systematic review and network meta-analysis. The lancet. Psychiatry. 2018; 5(9):727-38. [DOI:10.1016/S2215-0366(18)30269-4] [PMID]
- Schaaf RC, Dumont RL, Arbesman M, May-Benson TA. Efficacy of occupational therapy using Ayres Sensory Integration®: A systematic review. The American Journal of Occupational Therapy. 2018; 72(1):7201190010p1-0. [DOI:10.5014/ajot.2018.028431]
- Case-Smith J, Weaver LL, Fristad MA. A systematic review of sensory processing interventions for children with autism spectrum disorders. Autism. 2015; 19(2):133-48. [DOI:10.1177/1362361313517762] [PMID]
- Dunn W. The short sensory profile. San Antonio: The Psychological Corporation; 1999. [Link]
- Shahbazi M, Mirzakhany N, Alizadeh Zarei M, Zayeri F, Daryabor A. Translation and cultural adaptation of the Sensory Profile 2 to the Persian language. British Journal of Occupational Therapy. 2021; 84(12):794-805. [DOI:10.1177/0308022621991768]
- Bandyopadhyay A, Nath S, Mandal U, Ghoshal S, Dandapath A, Mallick S. Sensory processing patterns in children with attention-deficit hyperactivity disorder: A case-control study. Asian Journal of Medical Sciences. 2024; 15(6):95-100. [DOI:10.71152/ajms.v15i6.3621]
- Sternberg E, Karlin E, Gage-White L. Healing spaces: The science of architecture and health. Cambridge: Harvard University Press; 2009. [Link]
- Devlin AS, Arneill AB. Health care environments and patient outcomes: A review of the literature. Environment and Behavior. 2003; 35(5):665-94. [DOI:10.1177/0013916503255102]
- Ulrich RS, Zimring C, Zhu X, DuBose J, Seo HB, Choi YS, et al. A review of the research literature on evidence-based healthcare design. HERD. 2008; 1(3):125-61. [DOI:10.1177/193758670800100306] [PMID]
- Ruiz-Herrera N, Cellini N, Prehn-Kristensen A, Guillén-Riquelme A, Buela-Casal G. Characteristics of sleep spindles in school-aged children with attention-deficit/hyperactivity disorder. Research in Developmental Disabilities. 2021; 112:103896. [DOI:10.1016/j.ridd.2021.103896] [PMID]
- Pati D, Harvey TE Jr, Willis DA, Pati S. Identifying elements of the health care environment that contribute to wayfinding. HERD. 2015; 8(3):44-67. [DOI:10.1177/1937586714568864] [PMID]
- Vanaken, GJ, Danckaerts M. Impact of green space exposure on children’s and adolescents’ mental health: A systematic review. International Journal of Environmental Research and Public Health.2018; 15(12):2668. [DOI:10.3390/ijerph15122668]
- Finnigan KA. Sensory responsive environments: A qualitative study on perceived relationships between outdoor built environments and sensory sensitivities. Land. 2024; 13(5):636. [DOI:10.3390/land13050636]
- Kelly S, Kerr J, Rieger J, Cushing DF. Let’s Play: Co-designing inclusive school playgrounds with neurodivergent children. International Journal of Educational Research Open. 2025; 9:100494. [DOI:10.1016/j.ijedro.2025.100494]
- Villa-Velásquez J, Reynaldos-Grandón K, Chepo Chepo M, Rivera-Rojas F, Valencia-Contrera M. Interdisciplinary approach to the care of children and adolescents with special health needs: An integrative review. Archivos Argentinos de Pediatria. 2025; 123(4):e202410577. [DOI:10.5546/aap.2024-10577.eng] [PMID]
- Hegde A. Sensory sensitivity and the built environment. Lighting Design+Application. 2015; 45(1):56-60. [DOI:10.1177/036063251504500116]
- Irani N, Bavar C, Mirzakhani Araghi N. [The relationship between physical factors and architecture of rehabilitation educational therapeutic centers with the quality of rehabilitation services in children with autism from the perspective of their occupational therapists and parents (Persian)]. Scientific Journal of Rehabilitation Medicine. 2023; 12(1):164-85. [DOI:10.32598/SJRM.12.1.11]
- Irani N, Bavar C, Mirzakhani N, Daryabor A, Pashmdarfard M, Khademi Kalantari S. [Effect of interior architecture of rehabilitation centers on the outcome of occupational therapy for children with autism spectrum disorders (Persian)]. Archives of Rehabilitation. 2024; 24(4):602-15. [DOI:10.32598/RJ.24.4.3671.2]
- Voola SI. Home garden to sensory play space: Paving the way to quality outdoor play. Current Pediatric Research. 2023; 27(10):1185-9. [Link]
- Chidiac, S.E.; Reda, M.A.; Marjaba, G.E. Built Environment for People with Sensory Disabilities. Encyclopedia [Unpublished]. [DOI:10.3390/buildings14030707]
- Tola G, Talu V, Congiu T, Bain P, Lindert J. Built environment design and people with autism spectrum disorder (ASD): A scoping review. International Journal of Environmental Research and public health. 2021; 18(6):3203. [DOI:10.3390/ijerph18063203] [PMID]
- Nair AS, Priya RS, Rajagopal P, Pradeepa C, Senthil R, Dhanalakshmi S, et al. A case study on the effect of light and colors in the built environment on autistic children's behavior. Frontiers in Psychiatry. 2022; 13:1042641. [DOI:10.3389/fpsyt.2022.1042641] [PMID]
- Schilling DL, Washington K, Billingsley FF, Deitz J. Classroom seating for children with attention deficit hyperactivity disorder: Therapy balls versus chairs. The American Journal of Occupational Therapy. 2003; 57(5):534-41. [DOI:10.5014/ajot.57.5.534] [PMID]
- Ashburner J, Ziviani J, Rodger S. Sensory processing and classroom emotional, behavioral, and educational outcomes in children with autism spectrum disorder. The American Journal of Occupational Therapy. 2008; 62(5):564-73. [DOI:10.5014/ajot.62.5.564] [PMID]
- Voola SI, Kumari MV. Sensory garden: Piloting an affordable nature-based intervention for functional behavior of children with attention deficit hyperactivity disorder (ADHD). Current Pediatric Research. 2022; 26(5):5. [Link]
- Koenig KP, Rudney SG. Performance challenges for children and adolescents with difficulty processing and integrating sensory information: A systematic review. The American Journal of Occupational Therapy. 2010; 64(3):430-42. [DOI:10.5014/ajot.2010.09073] [PMID]
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |









