دوره 26، شماره 3 - ( پاییز 1404 )
دوره، شماره، فصل و سال، شماره مسلسل |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Gharib M, Shayestehazar M, Kazemi K, Moradi M, Nezamoddini M. The Relationship Between Gait Parameters, Behavioral Problems, and Health-related Quality of Life in Children With Cerebral Palsy. jrehab 2025; 26 (3) :328-343
URL: http://rehabilitationj.uswr.ac.ir/article-1-3628-fa.html
URL: http://rehabilitationj.uswr.ac.ir/article-1-3628-fa.html
غریب مسعود، شایسته آذر مسعود، کاظمی خدیجه، مرادی مرضیه، نظام الدینی میثم. تعامل پیچیده راه رفتن، رفتار و کیفیت زندگی در کودکان مبتلا به فلج مغزی. مجله توانبخشی. 1404; 26 (3) :328-343
URL: http://rehabilitationj.uswr.ac.ir/article-1-3628-fa.html
مسعود غریب*1 

 ، مسعود شایسته آذر2
، مسعود شایسته آذر2 

 ، خدیجه کاظمی3
، خدیجه کاظمی3 

 ، مرضیه مرادی3
، مرضیه مرادی3 

 ، میثم نظام الدینی3
، میثم نظام الدینی3 




 ، مسعود شایسته آذر2
، مسعود شایسته آذر2 

 ، خدیجه کاظمی3
، خدیجه کاظمی3 

 ، مرضیه مرادی3
، مرضیه مرادی3 

 ، میثم نظام الدینی3
، میثم نظام الدینی3 


1- مرکز تحقیقات ارتوپدی، دانشگاه علوم پزشکی مازندران، ساری، ایران. ، gharib_masoud@yahoo.com
2- مرکز تحقیقات ارتوپدی، دانشگاه علوم پزشکی مازندران، ساری، ایران.
3- گروه توانبخشی، دانشکده پیراپزشکی، دانشگاه علوم پزشکی مازندران، ساری، ایران.
2- مرکز تحقیقات ارتوپدی، دانشگاه علوم پزشکی مازندران، ساری، ایران.
3- گروه توانبخشی، دانشکده پیراپزشکی، دانشگاه علوم پزشکی مازندران، ساری، ایران.
متن کامل [PDF 1705 kb]
(293 دریافت)
| چکیده (HTML) (1785 مشاهده)
متن کامل: (317 مشاهده)
مقدمه
فلج مغزی بهعنوان شایعترین ناتوانی جسمی در کودکان شناخته میشود که تقریباً 2 تا 3 از هر 1000 نوزاد متولدشده در سراسر جهان را تحت تأثیر قرار میدهد [1، 2]. این وضعیت نوروموتور مادامالعمر ناشی از اختلالات غیرپیشرونده در تکامل مغز در دوران بارداری یا نوزادی است که منجر به چالشهای پایدار در کنترل حرکات و ثبات وضعیتی میشود [3]. علائم کلیدی شامل سفتی عضلانی، کاهش قدرت و هماهنگی نامنظم است که اغلب به ناهنجاریهای آشکار در راه رفتن منجر میشود [4]. این ناهنجاریهای راه رفتن نهتنها تحرک روان را محدود میکنند، بلکه استقلال فرد را نیز کاهش داده و انجام کارهای روزمره را برای مبتلایان بهطور ویژهای دشوار میکنند [5]. شدت و تظاهر اختلالات راه رفتن در کودکان مبتلا به فلج مغزی بهطور گستردهای متفاوت است و از لنگش خفیف تا ناتوانی کامل در راه رفتن متغیر است [6]. این تنوع تحت تأثیر عواملی، مانند زیرگروه فلج مغزی، شدت بیماری، سن و اثربخشی مداخلات درمانی قرار دارد [7].
درحالیکه اختلالات حرکتی فلج مغزی بهخوبی مستند شدهاند، ارتباط آن با اختلالات رفتاری و عاطفی کمتر مورد توجه قرار گرفته است [8]. کودکان مبتلا به فلج مغزی در معرض خطر بیشتری برای ابتلا به اختلالات رفتاری همزمان، ازجمله اختلال نقص توجه ـ بیشفعالی [9، 10]، اضطراب [11]، افسردگی [8] و اختلال تنظیم هیجانی هستند [8]. این چالشهای رفتاری صرفاً ثانویه محدود به اختلال عصبی نبوده، بلکه توسط محدودیتهای محیطی و اجتماعی ناشی از ناتوانی جسمی تشدید میشوند [3، 12]. مشارکت محدود در فعالیتهای آموزشی، اجتماعی و تفریحی میتواند منجر به انزوا، کاهش عزت نفس و افزایش شیوع اختلالات رفتاری شود [13]. این همبودی مشکلات حرکتی و روانشناختی، ضرورت اتخاذ رویکردی جامع و چندرشتهای در مدیریت این بیماران را پررنگ میکند [14].
کیفیت زندگی بهعنوان یکی از شاخصهای کلیدی در ارزیابی نتایج توانبخشی کودکان، ابعاد مختلفی ازجمله سلامت جسمانی، بهزیستی عاطفی، عملکرد اجتماعی و سلامت روانشناختی را دربر میگیرد [11، 12]. شواهد نشان میدهد کودکان مبتلا به فلج مغزی در مقایسه با همسالان سالم خود، به دلیل ترکیبی از عوامل شامل محدودیتهای حرکتی، درد مزمن، خستگی و مشکلات رفتاری، از کیفیت زندگی پایینتری برخوردارند [15]. در این میان، تحرک و بهویژه عملکرد راه رفتن نقش تعیینکنندهای در سطح استقلال فرد، مشارکت در فعالیتهای روزمره و کیفیت کلی زندگی ایفا میکند [16]. با وجود مطالعات متعدد درزمینه فلج مغزی، اکثر پژوهشها به بررسی جداگانه حوزههایی، مانند بیومکانیک راه رفتن [5]، اپیدمیولوژی اختلالات رفتاری [17] و عوامل مؤثر بر کیفیت زندگی [18] پرداختهاند. مطالعات معدودی به بررسی تعامل پیچیده بین این ابعاد پرداختهاند [19، 20]. این شکاف تحقیقاتی بهویژه در پرتو رویکردهای نوین مراقبتی که بر پیامدهای جامع و بیمارمحور تأکید دارند، نگرانکننده به نظر میرسد. مطالعه حاضر با هدف بررسی نظاممند روابط متقابل بین عملکرد راه رفتن، اختلالات رفتاری و کیفیت زندگی در کودکان مبتلا به فلج مغزی طراحی شده است. این پژوهش ازطریق واکاوی این روابط چندبعدی، در پی ارائه بینشهای عمیقتری درباره عوامل تعیینکننده کیفیت زندگی در این جمعیت است. یافتههای این مطالعه میتوانند مبنای علمی برای توسعه مداخلات هدفمند چندرشتهای، تلفیق خدمات توانبخشی جسمی و روانشناختی و درنهایت بهبود پیامدهای عملکردی و ارتقای بهزیستی کلی بیماران باشند.
روشها
شرکتکنندگان
این یک مطالعه مقطعیمشاهدهای است. کودکان 6 تا 12 سال با تشخیص قطعی فلج مغزی، شامل زیرگروههای اسپاستیک، دیسکینتیک، آتاکسیک یا مختلط، واجد شرایط مشارکت بودند. شرکتکنندگان میبایست در سطوح I تاIII سیستم طبقهبندی عملکرد حرکتی قرار داشته باشند که نشاندهنده توانایی راه رفتن مستقل یا با حداقل کمک است. همچنین کودکان باید از توانایی شناختی کافی برای درک و پیروی از دستورات ارزیابیها برخوردار میبودند. رضایت والدین یا سرپرست قانونی پیش از مشارکت اخذ شد.
کودکانی که اختلال شناختی شدید داشتند و مشارکت در ارزیابیها برایشان ممکن نبود، از مطالعه حذف شدند. همچنین افرادی که در 6 ماه گذشته تحت جراحی ارتوپدی یا تزریق بوتولینوم توکسین قرار گرفته بودند، به دلیل تأثیر احتمالی بر ارزیابی راه رفتن، از مطالعه خارج شدند. علاوهبراین افراد دارای اختلالات عصبی یا اسکلتیعضلانی همزمان غیرمرتبط با فلج مغزی در مطالعه گنجانده نشدند.
شرکتکنندگان از مراکز توانبخشی دولتی و خصوصی و مدارس آموزش ویژه استان مازندران، به روش دسترسی آسان انتخاب شدند. درنهایت 60 کودک براساس محاسبات حجم نمونه که قدرت آماری کافی برای تحلیلها را تضمین میکرد، وارد مطالعه شدند. حجم نمونه با نرمافزار جیپاور (اندازه اثر=0/3؛ توان=80) و تعداد 3 متغیر، 55 نفر تعیین شد.
ابزارهای ارزیابی و اندازهگیری
جمعآوری دادهها با ثبت اطلاعات جمعیتشناختی و بالینی آغاز شد تا متغیرهای مخدوشکننده احتمالی در تحلیل کنترل شوند. دادههای جمعیتشناختی و بالین عبارت بودند از: سن، جنس، زیرنوع فلج مغزی، سطح سیستم طبقهبندی عملکرد حرکتی و سابقه مداخلات (مانند پزشکی، فیزیوتراپی و استفاده از وسایل کمکی). سپس ارزیاب سطح سیستم طبقهبندی عملکرد حرکتی را تعیین کرد. سیستم طبقهبندی عملکرد حرکتی، یک سیستم طبقهبندی پنجسطحی استاندارد است که کودکان مبتلا به فلج مغزی را براساس تواناییهای حرکتی خودآغازگر (با تأکید بر نشستن، راه رفتن و تحرک عمومی) دستهبندی میکند. نسخه فارسی این ابزار توسط تیمهای پژوهشی معتبر ترجمه و روایی و پایایی آن در جمعیت ایرانی تأیید شده است [21]. برای رزیابی راه رفتن و تحرک عملکردی از «مقیاس تحرک عملکردی» استفاده شد که تحرک را در 3 فاصله 5، 50 و 500 متر براساس مقیاس 6 درجهای (از وابستگی به ویلچر (1) تا استقلال کامل در تمام سطوح (6)) ارزیابی میکند. این مقیاس، ابزاری مشاهدهای است که توسط درمانگر یا پژوهشگر تکمیل میشود و سطح عملکرد کودک را در شرایط واقعی زندگی میسنجد. این مقیاس سطح کمک موردنیاز برای تحرک را کمّی میکند و معیاری عینی از توانایی راه رفتن عملکردی ارائه میدهد. نسخه فارسی این مقیاس توسط محققان ایرانی ترجمه و اعتبارسنجی شده است [22].
برای سنجش کیفیت زندگی از «پرسشنامه کیفیت زندگی کودکان مبتلا به فلج مغزی» استفاده شد که یک ابزار معتبر است که کیفیت زندگی را در 4 حوزه عملکرد فیزیکی، هیجانی، اجتماعی و تحصیلی میسنجد. هر دو فرم گزارش والدین و خوداظهاری کودک برای درک جامعتر کیفیت زندگی از منظرهای مختلف جمعآوری شد. نسخه فارسی ابزار توسط تیمهای پژوهشی معتبر ترجمه و روایی و پایایی آن در جمعیت ایرانی تأیید شده است [23]. برای ارزیابی مشکلات رفتاری و هیجانی، از «چکلیست رفتار کودک» استفاده شد که یک پرسشنامه پرکاربرد گزارش والدین است که رفتارهای درونریزیشده (مانند اضطراب و افسردگی) و برونریزیشده (مانند پرخاشگری و بیشفعالی) را میسنجد. این ابزار نمایه کلی رفتاری هر شرکتکننده را ارائه داد. نسخه فارسی ابزار توسط تیمهای پژوهشی معتبر ترجمه و روایی و پایایی آن در جمعیت ایرانی تأیید شده است [24]. هر حوزه شامل آیتمهایی است که توسط والدین تکمیل میشود تا نمرات هر حوزه و نمره کلی رفتار به دست میآید. والدین پرسشنامههای رفتار کودک و کیفیت زندگی کودکان مبتلا به فلج مغزی (نسخه والدین) را تکمیل کردند. درحالیکه کودکان با کمک محقق آموزشدیده در صورت نیاز، پرسشنامه کیفیت زندگی کودکان مبتلا به فلج مغزی (نسخه خوداظهاری) را پر کردند.
تحلیل آماری
دادهها با نرمافزارهای SPSS نسخه 27 و روش R تحلیل شدند و مقدار p کمتر از 0/05 ازنظر آماری معنادار در نظر گرفته شد. آمار توصیفی برای خلاصهسازی متغیرهای جمعیتشناختی، بالینی و پیامدها محاسبه شد. میانگین و انحراف معیار برای متغیرهای پیوسته و فراوانی و درصد برای دادههای طبقهای گزارش شد. برای بررسی ارتباط بین پارامترهای راه رفتن، نمرات کیفیت زندگی و اختلالات رفتاری، از ضریب همبستگی اسپیرمن استفاده شد. برای شناسایی پیشبینهای کیفیت زندگی، مدلهای رگرسیون خطی چندگانه با متغیرهای مستقل پارامترهای راه رفتن و نمرات اختلالات رفتاری ساخته شد.
یافتهها
درمجموع 60 کودک مبتلا به فلج مغزی در این مطالعه شرکت کردند. نمونهها شامل 33 پسر (55 درصد) و 27 دختر (45 درصد) با میانگین سنی 5/8±1/2 سال بودند. اکثر شرکتکنندگان مبتلا به نوع اسپاستیک فلج مغزی (3/78 درصد) بودند و پس از آن به ترتیب انواع دیسکینتیک (7/11 درصد)، آتاکسیک (7/6 درصد) و مختلط (3/3 درصد) قرار داشتند. براساس سیستم طبقهبندی عملکرد حرکتی، 45 درصد کودکان در سطح I، 35 درصد در سطح II و 20 درصد در سطح III قرار گرفتند (جدول شماره 1) .

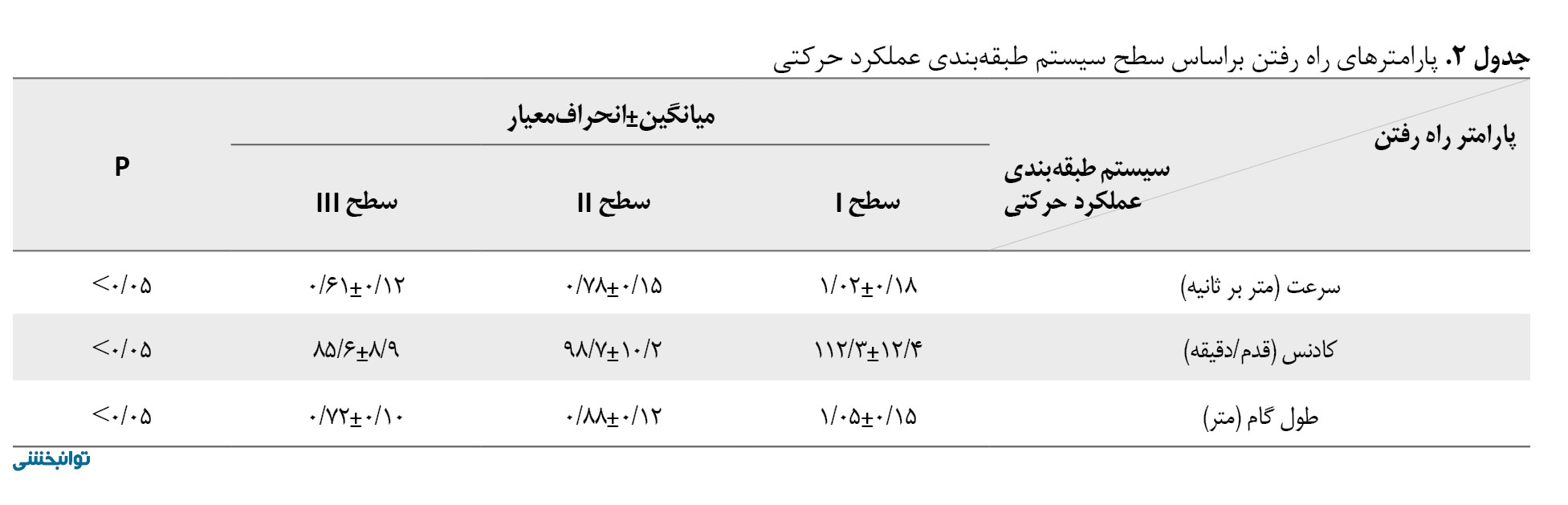
تحلیل راه رفتن تغییرات قابلتوجهی در پارامترهای فضاییزمانی میان شرکتکنندگان نشان داد. میانگین سرعت راه رفتن 0/85±0/23 متر بر ثانیه، میانگین کادنس 102/4±15/6 گام در دقیقه و میانگین طول گام 0/92±0/18 متر بود. کودکانی که در سطح I سیستم طبقهبندی عملکرد حرکتی قرار داشتند، سرعت راه رفتن، کادنس و طول گام بهطور معناداری بالاتری نسبت به سطوحII وIII نشان دادند (p<0/05) (جدول شماره 2).
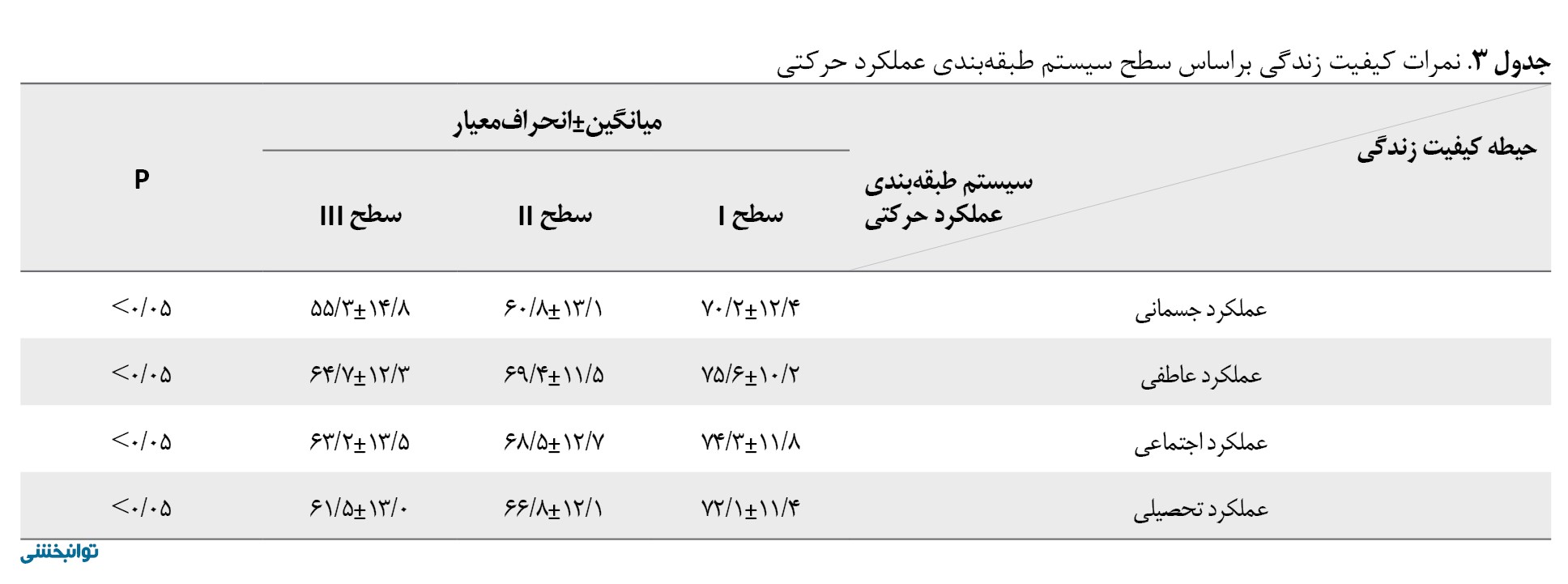
پرسشنامه کیفیت زندگی کودکان مبتلا به فلج مغزی میانگین نمره کلی کیفیت زندگی را 68/4±12/3 نشان داد. تحلیل حوزههای مختلف به این ترتیب بود: عملکرد فیزیکی (62/5±14/2)، عملکرد هیجانی (71/3±11/8)، عملکرد اجتماعی (70/8±13/1) و عملکرد تحصیلی (69/1±12/5). جالب توجه اینکه گزارشهای والدین بهطور مداوم نمرات کیفیت زندگی پایینتری نسبت به خوداظهاری کودکان نشان داد (p<0/05) (جدول شماره 3).
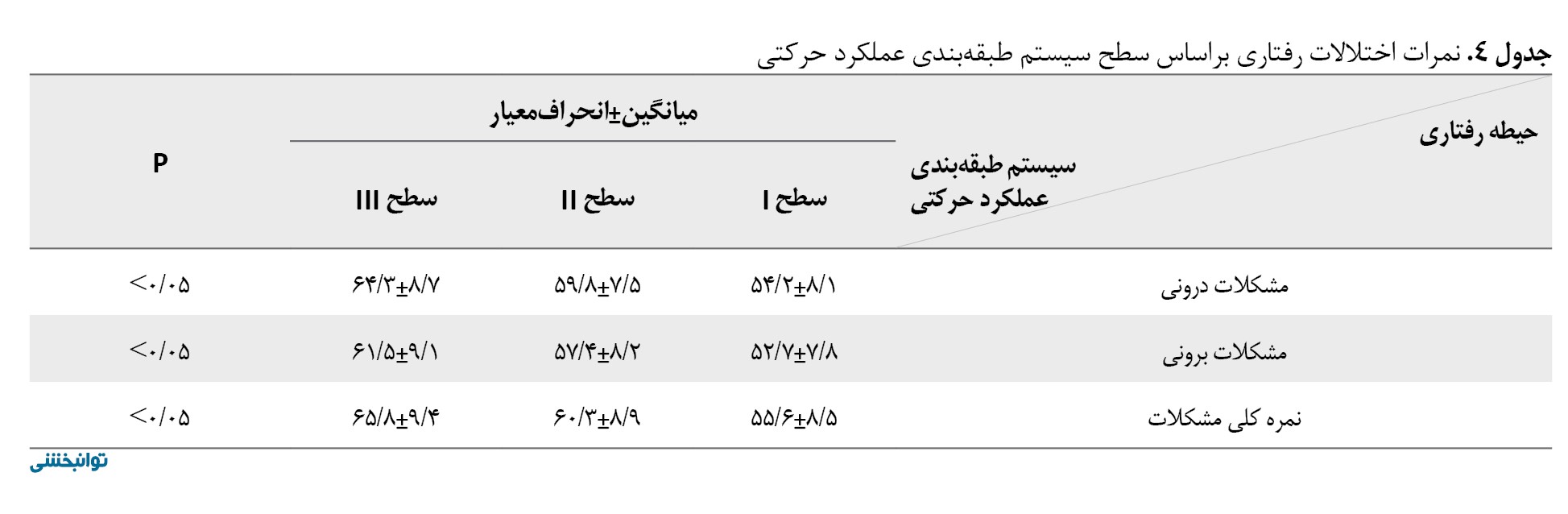
یافتههای پرسشنامه مشکلات رفتاری کودکان شیوع بالای مشکلات رفتاری را در این جمعیت نشان داد. میانگین نمره کلی مشکلات 58/7±9/4 بود. بهطوری که 35 درصد کودکان رفتارهای درونریزیشده بالینی قابلتوجهی (مانند اضطراب و افسردگی) و 28 درصد رفتارهای برونریزیشده (مانند پرخاشگری و علائم مرتبط با اختلال کمتوجهی ـ بیشفعالی) داشتند. علاوهبراین کودکان در سطح III سیستم طبقهبندی عملکرد حرکتی نرخ بالاتری از مشکلات رفتاری را نسبت به سطوح I و II نشان دادند (p<0/05) توزیع نمرات اختلالات رفتاری در جدول شماره 4 ارائه شده است.
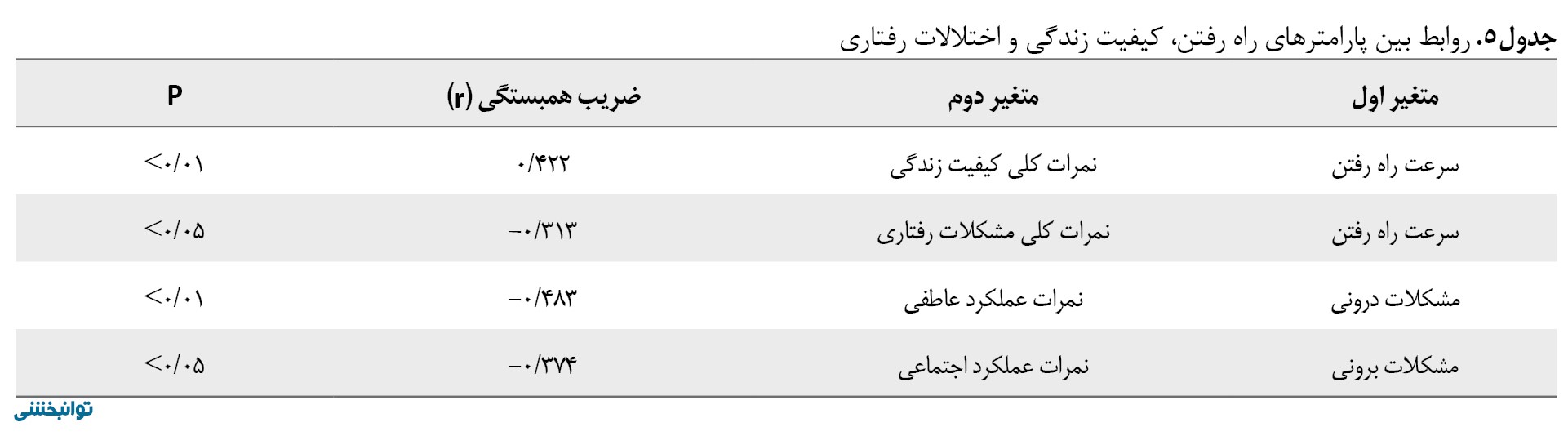
همبستگی مثبت متوسطی بین سرعت راه رفتن و نمره کلی کیفیت زندگی مشاهده شد (p<0/01 و 0/422=r). در مقابل، سرعت راه رفتن همبستگی ضعیف منفی با نمره کلی مشکلات رفتاری داشت (0/05>p و 0/313-=r). تحلیل بیشتر نشان داد مشکلات رفتاری درونریزیشده همبستگی قوی با نمرات پایینتر عملکرد هیجانی داشت (p<0/01 و 0/483-=r). درحالیکه مشکلات برونریزیشده با عملکرد اجتماعی ضعیفتر مرتبط بود (p<0/05 و r=-0/374). خلاصه ضرایب همبستگی در جدول شماره 5 قابلمشاهده است.
تحلیل رگرسیون خطی چندگانه سرعت راه رفتن (p<0/01 و 0/38=β) و مشکلات رفتاری درونریزیشده (0/01>p و 0/45-=β) را بهعنوان پیشبینهای معنادار کیفیت زندگی کلی شناسایی کرد. مدل نهایی رگرسیون 52 درصد از واریانس نمرات کیفیت زندگی را تبیین کرد (p<0/001 و 52/R²=0)، اثر مشکلات برونی معنادار نبود (β=-0/221 و p=0/06).
بحث
این مطالعه به بررسی روابط پیچیده بین پارامترهای راهرفتن، کیفیت زندگی و اختلالات رفتاری در کودکان مبتلا به فلج مغزی (CP) پرداخت. یافتهها ارتباط معناداری بین اختلالات حرکتی، بهزیستی روانی و کیفیت کلی زندگی را نشان داد و بر ماهیت چندبعدی CP و تعامل بین سلامت جسمی و روانی تأکید کرد.
نتایج تأیید کرد که اختلال حرکتی شدیدتر با پارامترهای ضعیفتر راهرفتن، از جمله کاهش سرعت، کادنس و طول گام همراه است. این یافتهها با تحقیقات قبلی که اختلال در مکانیک راهرفتن کودکان مبتلا به CP، بهویژه آنهایی که محدودیتهای حرکتی شدید دارند، را برجسته کردهاند، همسو است [5، 25]. مطالعات دیگر نیز نشان دادهاند که پارامترهای فضایی-زمانی راهرفتن بهطور معناداری تحت تأثیر نوع و شدت CP قرار دارند و کودکان مبتلا به CP اسپاستیک الگوهای راهرفتن کندتر و کمبازدهتری دارند [26، 27]. گراهام و همکاران گزارش کردند CP دیسکینتیک و آتاکسیک اغلب با تغییرپذیری و ناپایداری بیشتر در راهرفتن همراه است و به کاهش تحرک عملکردی منجر میشود [24]. این نتایج بر اهمیت مداخلات فردی برای راهرفتن، متناسب با نوع CP و شدت اختلال حرکتی، برای بهینهسازی نتایج تحرک و راهرفتن تأکید میکنند [28، 29].
میانگین نمره کیفیت زندگی کودکان در این مطالعه پایین بود و عملکرد فیزیکی بهعنوان بیشترین حوزه تحت تأثیر شناسایی شد. این نتایج با مطالعات قبلی که نشان میدهند کودکان مبتلا به CP در مقایسه با همسالان سالم خود کیفیت زندگی پایینتری را تجربه میکنند، بهویژه در حوزههای فیزیکی و اجتماعی، همخوانی دارد [30، 31].
علاوهبراین، نمرات کیفیت زندگی در سطوح مختلف GMFCS تفاوت معناداری داشت، بهطوریکه کودکان در سطح I کیفیت زندگی بهتری را نسبت به سطوح II و III گزارش کردند. این یافته توسط دیکینسون و همکاران حمایت میشود که نشان دادند اختلال حرکتی شدیدتر با کیفیت زندگی پایینتر، بهویژه در حوزههای فیزیکی و اجتماعی مرتبط است [13]. همچنین، تفاوتهای جنسیتی در نمرات عملکرد هیجانی با نمرات بالاتر در دختران به بررسی بیشتر نیاز دارد، زیرا ممکن است نشاندهنده تفاوت در راهبردهای مقابلهای، تابآوری هیجانی یا دسترسی به شبکههای حمایت اجتماعی باشد [32، 33].
اختلالات رفتاری در جمعیت موردمطالعه ما بهطور قابلتوجهی شایع بود، بهطوری که 35 درصد از کودکان مشکلات درونریزیشده (مانند اضطراب و افسردگی) و 28 درصد رفتارهای برونریزیشده (مانند پرخاشگری و علائم مرتبط با ADHD ) داشتند. این میزان شیوع با تحقیقات قبلی که بار بالای مشکلات رفتاری و هیجانی را در کودکان مبتلا به CP شناسایی کردهاند، همخوانی دارد [9-11]. بهاتناگار و همکاران دریافتند که کودکان مبتلا به CP در معرض خطر بیشتری برای ADHD، اضطراب و افسردگی هستند که میتواند چالشهای ناشی از ناتوانیهای جسمی آنها را تشدید کند [34].
یافته بسیار قابلتوجه این مطالعه، ارتباط قوی بین اختلالات رفتاری و کیفیت زندگی بود، بهطوری که مشکلات درونریزی شده بهعنوان پیشبین مهمی برای اختلال در بهزیستی هیجانی ظاهر شد. این نتایج با یافتههای ویلیامسون و همکاران همسو است که نشان دادند مشکلات رفتاری بهویژه اختلالات درونریزیشده با کیفیت زندگی پایینتر در کودکان مبتلا به CP مرتبط هستند [35]. علاوهبراین، تعامل مشاهدهشده بین سرعت راهرفتن و مشکلات درونریزیشده، نیاز به مداخلات جامعی را که هم تحرک فیزیکی و هم سلامت روانی را در نظر میگیرند، برای بهبود بهزیستی کلی و مشارکت اجتماعی برجسته میکند. ویتینگهام و همکاران رابطه مستقیمی بین مهارتهای حرکتی و رشد اجتماعی در کودکان مبتلا به CP نشان دادند [36]. مطالعه حاضر شواهد جدیدی ارائه میدهد که از مدل مراقبت یکپارچه حمایت میکند، جایی که مداخلات رفتاری اثربخشی درمانهای فیزیکی را در بهبود کیفیت زندگی افزایش میدهند.
یافتههای این مطالعه پیامدهای مهمی برای هر دو حوزه عمل بالینی و تحقیقات آینده دارد. اولاً، ارتباط قوی بین عملکرد حرکتی، سلامت رفتاری و کیفیت زندگی، نیاز به مداخلات چندرشتهای را که همزمان بر بازتوانی جسمی و حمایت روانی تمرکز دارند، برجسته میکند. برنامههای درمانی که راهبردهای شناختی-رفتاری را در کنار تمرینات سنتی راهرفتن قرار میدهند، ممکن است نتایج بهتری از نظر تحرک، بهزیستی روانی و کیفیت کلی زندگی ارائه دهند.
علاوهبراین، پزشکان باید برنامههای درمانی فردی را بر اساس نوع و شدت CP در نظر بگیرند، زیرا کودکان مبتلا به CP دیسکینتیک و آتاکسیک ممکن است نیاز به مداخلات تخصصی راهرفتن برای مقابله با ناپایداری و تغییرپذیری داشته باشند. همچنین، باتوجهبه شیوع قابلتوجه اختلالات رفتاری، غربالگریهای روتین سلامت روان باید در پروتکلهای جامع مدیریت CP گنجانده شود.
نتیجهگیری
این مطالعه تعامل پیچیده بین عملکرد حرکتی، سلامت رفتاری و کیفیت زندگی را در کودکان مبتلا به فلج مغزی برجسته میکند و تأکید میکند اختلالات راه رفتن فراتر از محدودیتهای فیزیکی، بهطور معناداری بر بهزیستی روانی و کیفیت کلی زندگی تأثیر میگذارند. بهویژه، اختلالات رفتاری بهعنوان یک عامل واسطهای کلیدی ظاهر شدند و نیاز به یک رویکرد جامع و چندرشتهای را که هم چالشهای حرکتی و هم روانی را بهطور همزمان مورد توجه قرار دهد، تقویت میکنند.
یافتهها بر اهمیت حیاتی مداخلات یکپارچه تأکید میکنند، جایی که بازتوانی فیزیکی با درمانهای رفتاری هدفمند تکمیل میشود تا اثرات آبشاری اختلال عملکرد راه رفتن بر سلامت روان و کیفیت زندگی کاهش یابد. با اتخاذ یک رویکرد جامع و کودکمحور، پزشکان میتوانند تحرک را بهبود بخشند، تابآوری هیجانی را تقویت کنند و بهزیستی کلی را ارتقا دهند. درنهایت، یک استراتژی مداخلهای هماهنگ میتواند به کودکان مبتلا به فلج مغزی کمک کند تا به پتانسیل کامل خود دست یابند، استقلال خود را به حداکثر برسانند و مشارکت آنها در زندگی روزمره بهبود یابد.
علیرغم مشارکتهای ارزشمند، این مطالعه محدودیتهایی دارد. اولاً، طراحی مقطعی آن مانع از استنباطهای علّی در مورد روابط بین اختلالات راهرفتن، اختلالات رفتاری و کیفیت زندگی میشود. مطالعات طولی آینده برای ردیابی این ارتباطات در طول زمان و تعیین جهتگیری آنها ضروری است.
ثانیاً، اگرچه حجم نمونه کافی بود، اما به کودکان قادر به راهرفتن (سطوح I–III GMFCS) محدود شد. برای درک جامعتر از این ارتباطات، تحقیقات آینده باید جمعیت مطالعه را به کودکان غیرقادر به راهرفتن (سطوح IV–V GMFCS) گسترش دهند، که ممکن است چالشهای روانی و مرتبط با کیفیت زندگی متفاوتی را تجربه کنند.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این مطالعه دارای کد اخلاق به شماره (IR.MAZUMS.IMAMHOSPITAL.REC.1403.102) از دانشگاه علومپزشکی مازندران است.
حامی مالی
حامی مالی این مقاله معاونت تحقیقات و فناوری دانشگاه علومپزشکی مازندران بوده است.
مشارکت نویسندگان
همه نویسندگان بهطور یکسان در مفهوم و طراحی مطالعه، جمعآوری و تجزیهوتحلیل دادهها، تفسیر نتایج و تهیه پیشنویس مقاله مشارکت داشتند.
تعارض منافع
بنابر اظهار نویسندگان این مقاله تعارض منافع ندارد.
فلج مغزی بهعنوان شایعترین ناتوانی جسمی در کودکان شناخته میشود که تقریباً 2 تا 3 از هر 1000 نوزاد متولدشده در سراسر جهان را تحت تأثیر قرار میدهد [1، 2]. این وضعیت نوروموتور مادامالعمر ناشی از اختلالات غیرپیشرونده در تکامل مغز در دوران بارداری یا نوزادی است که منجر به چالشهای پایدار در کنترل حرکات و ثبات وضعیتی میشود [3]. علائم کلیدی شامل سفتی عضلانی، کاهش قدرت و هماهنگی نامنظم است که اغلب به ناهنجاریهای آشکار در راه رفتن منجر میشود [4]. این ناهنجاریهای راه رفتن نهتنها تحرک روان را محدود میکنند، بلکه استقلال فرد را نیز کاهش داده و انجام کارهای روزمره را برای مبتلایان بهطور ویژهای دشوار میکنند [5]. شدت و تظاهر اختلالات راه رفتن در کودکان مبتلا به فلج مغزی بهطور گستردهای متفاوت است و از لنگش خفیف تا ناتوانی کامل در راه رفتن متغیر است [6]. این تنوع تحت تأثیر عواملی، مانند زیرگروه فلج مغزی، شدت بیماری، سن و اثربخشی مداخلات درمانی قرار دارد [7].
درحالیکه اختلالات حرکتی فلج مغزی بهخوبی مستند شدهاند، ارتباط آن با اختلالات رفتاری و عاطفی کمتر مورد توجه قرار گرفته است [8]. کودکان مبتلا به فلج مغزی در معرض خطر بیشتری برای ابتلا به اختلالات رفتاری همزمان، ازجمله اختلال نقص توجه ـ بیشفعالی [9، 10]، اضطراب [11]، افسردگی [8] و اختلال تنظیم هیجانی هستند [8]. این چالشهای رفتاری صرفاً ثانویه محدود به اختلال عصبی نبوده، بلکه توسط محدودیتهای محیطی و اجتماعی ناشی از ناتوانی جسمی تشدید میشوند [3، 12]. مشارکت محدود در فعالیتهای آموزشی، اجتماعی و تفریحی میتواند منجر به انزوا، کاهش عزت نفس و افزایش شیوع اختلالات رفتاری شود [13]. این همبودی مشکلات حرکتی و روانشناختی، ضرورت اتخاذ رویکردی جامع و چندرشتهای در مدیریت این بیماران را پررنگ میکند [14].
کیفیت زندگی بهعنوان یکی از شاخصهای کلیدی در ارزیابی نتایج توانبخشی کودکان، ابعاد مختلفی ازجمله سلامت جسمانی، بهزیستی عاطفی، عملکرد اجتماعی و سلامت روانشناختی را دربر میگیرد [11، 12]. شواهد نشان میدهد کودکان مبتلا به فلج مغزی در مقایسه با همسالان سالم خود، به دلیل ترکیبی از عوامل شامل محدودیتهای حرکتی، درد مزمن، خستگی و مشکلات رفتاری، از کیفیت زندگی پایینتری برخوردارند [15]. در این میان، تحرک و بهویژه عملکرد راه رفتن نقش تعیینکنندهای در سطح استقلال فرد، مشارکت در فعالیتهای روزمره و کیفیت کلی زندگی ایفا میکند [16]. با وجود مطالعات متعدد درزمینه فلج مغزی، اکثر پژوهشها به بررسی جداگانه حوزههایی، مانند بیومکانیک راه رفتن [5]، اپیدمیولوژی اختلالات رفتاری [17] و عوامل مؤثر بر کیفیت زندگی [18] پرداختهاند. مطالعات معدودی به بررسی تعامل پیچیده بین این ابعاد پرداختهاند [19، 20]. این شکاف تحقیقاتی بهویژه در پرتو رویکردهای نوین مراقبتی که بر پیامدهای جامع و بیمارمحور تأکید دارند، نگرانکننده به نظر میرسد. مطالعه حاضر با هدف بررسی نظاممند روابط متقابل بین عملکرد راه رفتن، اختلالات رفتاری و کیفیت زندگی در کودکان مبتلا به فلج مغزی طراحی شده است. این پژوهش ازطریق واکاوی این روابط چندبعدی، در پی ارائه بینشهای عمیقتری درباره عوامل تعیینکننده کیفیت زندگی در این جمعیت است. یافتههای این مطالعه میتوانند مبنای علمی برای توسعه مداخلات هدفمند چندرشتهای، تلفیق خدمات توانبخشی جسمی و روانشناختی و درنهایت بهبود پیامدهای عملکردی و ارتقای بهزیستی کلی بیماران باشند.
روشها
شرکتکنندگان
این یک مطالعه مقطعیمشاهدهای است. کودکان 6 تا 12 سال با تشخیص قطعی فلج مغزی، شامل زیرگروههای اسپاستیک، دیسکینتیک، آتاکسیک یا مختلط، واجد شرایط مشارکت بودند. شرکتکنندگان میبایست در سطوح I تاIII سیستم طبقهبندی عملکرد حرکتی قرار داشته باشند که نشاندهنده توانایی راه رفتن مستقل یا با حداقل کمک است. همچنین کودکان باید از توانایی شناختی کافی برای درک و پیروی از دستورات ارزیابیها برخوردار میبودند. رضایت والدین یا سرپرست قانونی پیش از مشارکت اخذ شد.
کودکانی که اختلال شناختی شدید داشتند و مشارکت در ارزیابیها برایشان ممکن نبود، از مطالعه حذف شدند. همچنین افرادی که در 6 ماه گذشته تحت جراحی ارتوپدی یا تزریق بوتولینوم توکسین قرار گرفته بودند، به دلیل تأثیر احتمالی بر ارزیابی راه رفتن، از مطالعه خارج شدند. علاوهبراین افراد دارای اختلالات عصبی یا اسکلتیعضلانی همزمان غیرمرتبط با فلج مغزی در مطالعه گنجانده نشدند.
شرکتکنندگان از مراکز توانبخشی دولتی و خصوصی و مدارس آموزش ویژه استان مازندران، به روش دسترسی آسان انتخاب شدند. درنهایت 60 کودک براساس محاسبات حجم نمونه که قدرت آماری کافی برای تحلیلها را تضمین میکرد، وارد مطالعه شدند. حجم نمونه با نرمافزار جیپاور (اندازه اثر=0/3؛ توان=80) و تعداد 3 متغیر، 55 نفر تعیین شد.
ابزارهای ارزیابی و اندازهگیری
جمعآوری دادهها با ثبت اطلاعات جمعیتشناختی و بالینی آغاز شد تا متغیرهای مخدوشکننده احتمالی در تحلیل کنترل شوند. دادههای جمعیتشناختی و بالین عبارت بودند از: سن، جنس، زیرنوع فلج مغزی، سطح سیستم طبقهبندی عملکرد حرکتی و سابقه مداخلات (مانند پزشکی، فیزیوتراپی و استفاده از وسایل کمکی). سپس ارزیاب سطح سیستم طبقهبندی عملکرد حرکتی را تعیین کرد. سیستم طبقهبندی عملکرد حرکتی، یک سیستم طبقهبندی پنجسطحی استاندارد است که کودکان مبتلا به فلج مغزی را براساس تواناییهای حرکتی خودآغازگر (با تأکید بر نشستن، راه رفتن و تحرک عمومی) دستهبندی میکند. نسخه فارسی این ابزار توسط تیمهای پژوهشی معتبر ترجمه و روایی و پایایی آن در جمعیت ایرانی تأیید شده است [21]. برای رزیابی راه رفتن و تحرک عملکردی از «مقیاس تحرک عملکردی» استفاده شد که تحرک را در 3 فاصله 5، 50 و 500 متر براساس مقیاس 6 درجهای (از وابستگی به ویلچر (1) تا استقلال کامل در تمام سطوح (6)) ارزیابی میکند. این مقیاس، ابزاری مشاهدهای است که توسط درمانگر یا پژوهشگر تکمیل میشود و سطح عملکرد کودک را در شرایط واقعی زندگی میسنجد. این مقیاس سطح کمک موردنیاز برای تحرک را کمّی میکند و معیاری عینی از توانایی راه رفتن عملکردی ارائه میدهد. نسخه فارسی این مقیاس توسط محققان ایرانی ترجمه و اعتبارسنجی شده است [22].
برای سنجش کیفیت زندگی از «پرسشنامه کیفیت زندگی کودکان مبتلا به فلج مغزی» استفاده شد که یک ابزار معتبر است که کیفیت زندگی را در 4 حوزه عملکرد فیزیکی، هیجانی، اجتماعی و تحصیلی میسنجد. هر دو فرم گزارش والدین و خوداظهاری کودک برای درک جامعتر کیفیت زندگی از منظرهای مختلف جمعآوری شد. نسخه فارسی ابزار توسط تیمهای پژوهشی معتبر ترجمه و روایی و پایایی آن در جمعیت ایرانی تأیید شده است [23]. برای ارزیابی مشکلات رفتاری و هیجانی، از «چکلیست رفتار کودک» استفاده شد که یک پرسشنامه پرکاربرد گزارش والدین است که رفتارهای درونریزیشده (مانند اضطراب و افسردگی) و برونریزیشده (مانند پرخاشگری و بیشفعالی) را میسنجد. این ابزار نمایه کلی رفتاری هر شرکتکننده را ارائه داد. نسخه فارسی ابزار توسط تیمهای پژوهشی معتبر ترجمه و روایی و پایایی آن در جمعیت ایرانی تأیید شده است [24]. هر حوزه شامل آیتمهایی است که توسط والدین تکمیل میشود تا نمرات هر حوزه و نمره کلی رفتار به دست میآید. والدین پرسشنامههای رفتار کودک و کیفیت زندگی کودکان مبتلا به فلج مغزی (نسخه والدین) را تکمیل کردند. درحالیکه کودکان با کمک محقق آموزشدیده در صورت نیاز، پرسشنامه کیفیت زندگی کودکان مبتلا به فلج مغزی (نسخه خوداظهاری) را پر کردند.
تحلیل آماری
دادهها با نرمافزارهای SPSS نسخه 27 و روش R تحلیل شدند و مقدار p کمتر از 0/05 ازنظر آماری معنادار در نظر گرفته شد. آمار توصیفی برای خلاصهسازی متغیرهای جمعیتشناختی، بالینی و پیامدها محاسبه شد. میانگین و انحراف معیار برای متغیرهای پیوسته و فراوانی و درصد برای دادههای طبقهای گزارش شد. برای بررسی ارتباط بین پارامترهای راه رفتن، نمرات کیفیت زندگی و اختلالات رفتاری، از ضریب همبستگی اسپیرمن استفاده شد. برای شناسایی پیشبینهای کیفیت زندگی، مدلهای رگرسیون خطی چندگانه با متغیرهای مستقل پارامترهای راه رفتن و نمرات اختلالات رفتاری ساخته شد.
یافتهها
درمجموع 60 کودک مبتلا به فلج مغزی در این مطالعه شرکت کردند. نمونهها شامل 33 پسر (55 درصد) و 27 دختر (45 درصد) با میانگین سنی 5/8±1/2 سال بودند. اکثر شرکتکنندگان مبتلا به نوع اسپاستیک فلج مغزی (3/78 درصد) بودند و پس از آن به ترتیب انواع دیسکینتیک (7/11 درصد)، آتاکسیک (7/6 درصد) و مختلط (3/3 درصد) قرار داشتند. براساس سیستم طبقهبندی عملکرد حرکتی، 45 درصد کودکان در سطح I، 35 درصد در سطح II و 20 درصد در سطح III قرار گرفتند (جدول شماره 1) .

تحلیل راه رفتن تغییرات قابلتوجهی در پارامترهای فضاییزمانی میان شرکتکنندگان نشان داد. میانگین سرعت راه رفتن 0/85±0/23 متر بر ثانیه، میانگین کادنس 102/4±15/6 گام در دقیقه و میانگین طول گام 0/92±0/18 متر بود. کودکانی که در سطح I سیستم طبقهبندی عملکرد حرکتی قرار داشتند، سرعت راه رفتن، کادنس و طول گام بهطور معناداری بالاتری نسبت به سطوحII وIII نشان دادند (p<0/05) (جدول شماره 2).

پرسشنامه کیفیت زندگی کودکان مبتلا به فلج مغزی میانگین نمره کلی کیفیت زندگی را 68/4±12/3 نشان داد. تحلیل حوزههای مختلف به این ترتیب بود: عملکرد فیزیکی (62/5±14/2)، عملکرد هیجانی (71/3±11/8)، عملکرد اجتماعی (70/8±13/1) و عملکرد تحصیلی (69/1±12/5). جالب توجه اینکه گزارشهای والدین بهطور مداوم نمرات کیفیت زندگی پایینتری نسبت به خوداظهاری کودکان نشان داد (p<0/05) (جدول شماره 3).

یافتههای پرسشنامه مشکلات رفتاری کودکان شیوع بالای مشکلات رفتاری را در این جمعیت نشان داد. میانگین نمره کلی مشکلات 58/7±9/4 بود. بهطوری که 35 درصد کودکان رفتارهای درونریزیشده بالینی قابلتوجهی (مانند اضطراب و افسردگی) و 28 درصد رفتارهای برونریزیشده (مانند پرخاشگری و علائم مرتبط با اختلال کمتوجهی ـ بیشفعالی) داشتند. علاوهبراین کودکان در سطح III سیستم طبقهبندی عملکرد حرکتی نرخ بالاتری از مشکلات رفتاری را نسبت به سطوح I و II نشان دادند (p<0/05) توزیع نمرات اختلالات رفتاری در جدول شماره 4 ارائه شده است.

همبستگی مثبت متوسطی بین سرعت راه رفتن و نمره کلی کیفیت زندگی مشاهده شد (p<0/01 و 0/422=r). در مقابل، سرعت راه رفتن همبستگی ضعیف منفی با نمره کلی مشکلات رفتاری داشت (0/05>p و 0/313-=r). تحلیل بیشتر نشان داد مشکلات رفتاری درونریزیشده همبستگی قوی با نمرات پایینتر عملکرد هیجانی داشت (p<0/01 و 0/483-=r). درحالیکه مشکلات برونریزیشده با عملکرد اجتماعی ضعیفتر مرتبط بود (p<0/05 و r=-0/374). خلاصه ضرایب همبستگی در جدول شماره 5 قابلمشاهده است.

تحلیل رگرسیون خطی چندگانه سرعت راه رفتن (p<0/01 و 0/38=β) و مشکلات رفتاری درونریزیشده (0/01>p و 0/45-=β) را بهعنوان پیشبینهای معنادار کیفیت زندگی کلی شناسایی کرد. مدل نهایی رگرسیون 52 درصد از واریانس نمرات کیفیت زندگی را تبیین کرد (p<0/001 و 52/R²=0)، اثر مشکلات برونی معنادار نبود (β=-0/221 و p=0/06).
بحث
این مطالعه به بررسی روابط پیچیده بین پارامترهای راهرفتن، کیفیت زندگی و اختلالات رفتاری در کودکان مبتلا به فلج مغزی (CP) پرداخت. یافتهها ارتباط معناداری بین اختلالات حرکتی، بهزیستی روانی و کیفیت کلی زندگی را نشان داد و بر ماهیت چندبعدی CP و تعامل بین سلامت جسمی و روانی تأکید کرد.
نتایج تأیید کرد که اختلال حرکتی شدیدتر با پارامترهای ضعیفتر راهرفتن، از جمله کاهش سرعت، کادنس و طول گام همراه است. این یافتهها با تحقیقات قبلی که اختلال در مکانیک راهرفتن کودکان مبتلا به CP، بهویژه آنهایی که محدودیتهای حرکتی شدید دارند، را برجسته کردهاند، همسو است [5، 25]. مطالعات دیگر نیز نشان دادهاند که پارامترهای فضایی-زمانی راهرفتن بهطور معناداری تحت تأثیر نوع و شدت CP قرار دارند و کودکان مبتلا به CP اسپاستیک الگوهای راهرفتن کندتر و کمبازدهتری دارند [26، 27]. گراهام و همکاران گزارش کردند CP دیسکینتیک و آتاکسیک اغلب با تغییرپذیری و ناپایداری بیشتر در راهرفتن همراه است و به کاهش تحرک عملکردی منجر میشود [24]. این نتایج بر اهمیت مداخلات فردی برای راهرفتن، متناسب با نوع CP و شدت اختلال حرکتی، برای بهینهسازی نتایج تحرک و راهرفتن تأکید میکنند [28، 29].
میانگین نمره کیفیت زندگی کودکان در این مطالعه پایین بود و عملکرد فیزیکی بهعنوان بیشترین حوزه تحت تأثیر شناسایی شد. این نتایج با مطالعات قبلی که نشان میدهند کودکان مبتلا به CP در مقایسه با همسالان سالم خود کیفیت زندگی پایینتری را تجربه میکنند، بهویژه در حوزههای فیزیکی و اجتماعی، همخوانی دارد [30، 31].
علاوهبراین، نمرات کیفیت زندگی در سطوح مختلف GMFCS تفاوت معناداری داشت، بهطوریکه کودکان در سطح I کیفیت زندگی بهتری را نسبت به سطوح II و III گزارش کردند. این یافته توسط دیکینسون و همکاران حمایت میشود که نشان دادند اختلال حرکتی شدیدتر با کیفیت زندگی پایینتر، بهویژه در حوزههای فیزیکی و اجتماعی مرتبط است [13]. همچنین، تفاوتهای جنسیتی در نمرات عملکرد هیجانی با نمرات بالاتر در دختران به بررسی بیشتر نیاز دارد، زیرا ممکن است نشاندهنده تفاوت در راهبردهای مقابلهای، تابآوری هیجانی یا دسترسی به شبکههای حمایت اجتماعی باشد [32، 33].
اختلالات رفتاری در جمعیت موردمطالعه ما بهطور قابلتوجهی شایع بود، بهطوری که 35 درصد از کودکان مشکلات درونریزیشده (مانند اضطراب و افسردگی) و 28 درصد رفتارهای برونریزیشده (مانند پرخاشگری و علائم مرتبط با ADHD ) داشتند. این میزان شیوع با تحقیقات قبلی که بار بالای مشکلات رفتاری و هیجانی را در کودکان مبتلا به CP شناسایی کردهاند، همخوانی دارد [9-11]. بهاتناگار و همکاران دریافتند که کودکان مبتلا به CP در معرض خطر بیشتری برای ADHD، اضطراب و افسردگی هستند که میتواند چالشهای ناشی از ناتوانیهای جسمی آنها را تشدید کند [34].
یافته بسیار قابلتوجه این مطالعه، ارتباط قوی بین اختلالات رفتاری و کیفیت زندگی بود، بهطوری که مشکلات درونریزی شده بهعنوان پیشبین مهمی برای اختلال در بهزیستی هیجانی ظاهر شد. این نتایج با یافتههای ویلیامسون و همکاران همسو است که نشان دادند مشکلات رفتاری بهویژه اختلالات درونریزیشده با کیفیت زندگی پایینتر در کودکان مبتلا به CP مرتبط هستند [35]. علاوهبراین، تعامل مشاهدهشده بین سرعت راهرفتن و مشکلات درونریزیشده، نیاز به مداخلات جامعی را که هم تحرک فیزیکی و هم سلامت روانی را در نظر میگیرند، برای بهبود بهزیستی کلی و مشارکت اجتماعی برجسته میکند. ویتینگهام و همکاران رابطه مستقیمی بین مهارتهای حرکتی و رشد اجتماعی در کودکان مبتلا به CP نشان دادند [36]. مطالعه حاضر شواهد جدیدی ارائه میدهد که از مدل مراقبت یکپارچه حمایت میکند، جایی که مداخلات رفتاری اثربخشی درمانهای فیزیکی را در بهبود کیفیت زندگی افزایش میدهند.
یافتههای این مطالعه پیامدهای مهمی برای هر دو حوزه عمل بالینی و تحقیقات آینده دارد. اولاً، ارتباط قوی بین عملکرد حرکتی، سلامت رفتاری و کیفیت زندگی، نیاز به مداخلات چندرشتهای را که همزمان بر بازتوانی جسمی و حمایت روانی تمرکز دارند، برجسته میکند. برنامههای درمانی که راهبردهای شناختی-رفتاری را در کنار تمرینات سنتی راهرفتن قرار میدهند، ممکن است نتایج بهتری از نظر تحرک، بهزیستی روانی و کیفیت کلی زندگی ارائه دهند.
علاوهبراین، پزشکان باید برنامههای درمانی فردی را بر اساس نوع و شدت CP در نظر بگیرند، زیرا کودکان مبتلا به CP دیسکینتیک و آتاکسیک ممکن است نیاز به مداخلات تخصصی راهرفتن برای مقابله با ناپایداری و تغییرپذیری داشته باشند. همچنین، باتوجهبه شیوع قابلتوجه اختلالات رفتاری، غربالگریهای روتین سلامت روان باید در پروتکلهای جامع مدیریت CP گنجانده شود.
نتیجهگیری
این مطالعه تعامل پیچیده بین عملکرد حرکتی، سلامت رفتاری و کیفیت زندگی را در کودکان مبتلا به فلج مغزی برجسته میکند و تأکید میکند اختلالات راه رفتن فراتر از محدودیتهای فیزیکی، بهطور معناداری بر بهزیستی روانی و کیفیت کلی زندگی تأثیر میگذارند. بهویژه، اختلالات رفتاری بهعنوان یک عامل واسطهای کلیدی ظاهر شدند و نیاز به یک رویکرد جامع و چندرشتهای را که هم چالشهای حرکتی و هم روانی را بهطور همزمان مورد توجه قرار دهد، تقویت میکنند.
یافتهها بر اهمیت حیاتی مداخلات یکپارچه تأکید میکنند، جایی که بازتوانی فیزیکی با درمانهای رفتاری هدفمند تکمیل میشود تا اثرات آبشاری اختلال عملکرد راه رفتن بر سلامت روان و کیفیت زندگی کاهش یابد. با اتخاذ یک رویکرد جامع و کودکمحور، پزشکان میتوانند تحرک را بهبود بخشند، تابآوری هیجانی را تقویت کنند و بهزیستی کلی را ارتقا دهند. درنهایت، یک استراتژی مداخلهای هماهنگ میتواند به کودکان مبتلا به فلج مغزی کمک کند تا به پتانسیل کامل خود دست یابند، استقلال خود را به حداکثر برسانند و مشارکت آنها در زندگی روزمره بهبود یابد.
علیرغم مشارکتهای ارزشمند، این مطالعه محدودیتهایی دارد. اولاً، طراحی مقطعی آن مانع از استنباطهای علّی در مورد روابط بین اختلالات راهرفتن، اختلالات رفتاری و کیفیت زندگی میشود. مطالعات طولی آینده برای ردیابی این ارتباطات در طول زمان و تعیین جهتگیری آنها ضروری است.
ثانیاً، اگرچه حجم نمونه کافی بود، اما به کودکان قادر به راهرفتن (سطوح I–III GMFCS) محدود شد. برای درک جامعتر از این ارتباطات، تحقیقات آینده باید جمعیت مطالعه را به کودکان غیرقادر به راهرفتن (سطوح IV–V GMFCS) گسترش دهند، که ممکن است چالشهای روانی و مرتبط با کیفیت زندگی متفاوتی را تجربه کنند.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این مطالعه دارای کد اخلاق به شماره (IR.MAZUMS.IMAMHOSPITAL.REC.1403.102) از دانشگاه علومپزشکی مازندران است.
حامی مالی
حامی مالی این مقاله معاونت تحقیقات و فناوری دانشگاه علومپزشکی مازندران بوده است.
مشارکت نویسندگان
همه نویسندگان بهطور یکسان در مفهوم و طراحی مطالعه، جمعآوری و تجزیهوتحلیل دادهها، تفسیر نتایج و تهیه پیشنویس مقاله مشارکت داشتند.
تعارض منافع
بنابر اظهار نویسندگان این مقاله تعارض منافع ندارد.
References
- McIntyre S, Goldsmith S, Webb A, Ehlinger V, Hollung SJ, McConnell K, et al. Global prevalence of cerebral palsy: A systematic analysis. Developmental Medicine and Child Neurology. 2022; 64(12):1494-506. [DOI:10.1111/dmcn.15346] [PMID]
- Abate BB, Tegegne KM, Zemariam AB, Wondmagegn Alamaw A, Kassa MA, Kitaw TA, et al. Magnitude and clinical characteristics of cerebral palsy among children in Africa: A systematic review and meta-analysis. Plos Global Public Health. 2024; 4(6):e0003003. [DOI:10.1371/journal.pgph.0003003] [PMID]
- Patel DR, Bovid KM, Rausch R, Ergun-Longmire B, Goetting M, Merrick J. Cerebral palsy in children: A clinical practice review. Current Problems in Pediatric and Adolescent Health Care. 2024; 54(11):101673. [DOI:10.1016/j.CPpeds.2024.101673] [PMID]
- Himmelmann K, Panteliadis CP. Clinical Characteristics of Cerebral Palsy. In: Himmelmann K, Panteliadis CP, editors. Cerebral palsy: From childhood to adulthood. London: Springer; 2025. [DOI:10.1007/978-3-031-71571-6_12]
- Gravholt A, Fernandez B, Bessaguet H, Millet GY, Buizer AI, Lapole T. Motor function and gait decline in individuals with cerebral palsy during adulthood: A narrative review of potential physiological determinants. European Journal of Applied Physiology. 2024; 124(10):2867-79. [DOI:10.1007/s00421-024-05550-y] [PMID]
- Sheu J, Cohen D, Sousa T, Pham KL. Cerebral palsy: current concepts and practices in musculoskeletal care. Pediatrics in Review. 2022; 43(10):572-81. [DOI:10.1542/pir.2022-005657] [PMID]
- Mashabi A, Abdallat R, Alghamdi MS, Al-Amri M. Gait compensation among children with non-operative legg-calvé-perthes disease: A systematic review. Healthcare. 2024; 12(9):895. [DOI:10.3390/healthcare12090895] [PMID]
- Honan I, Waight E, Bratel J, Given F, Badawi N, McIntyre S, et al. Emotion regulation is associated with anxiety, depression and stress in adults with cerebral palsy. Journal of Clinical Medicine. 2023; 12(7):2527. [DOI:10.3390/jcm12072527] [PMID]
- Casseus M, Cheng J, Reichman NE. Clinical and functional characteristics of children and young adults with cerebral palsy and co-occurring attention-deficit/hyperactivity disorder. Research in Developmental Disabilities. 2024; 151:104787. [DOI:10.1016/j.ridd.2024.104787] [PMID]
- Zaman M, Behlim T, Ng P, Dorais M, Shevell MI, Oskoui M. Attention deficit hyperactivity disorder in children with cerebral palsy: A case-control study. Neurology. 2025; 104(6):e213425. [DOI:10.1212/wnl.0000000000213425] [PMID]
- Sarman A, Tuncay S, Budak Y, Demirpolat E, Bulut İ. Anxiety, depression, and support needs of the mothers of children with cerebral palsy and determining their opinions: Mixed methods study. Journal of Pediatric Nursing. 2024; 78:e133-e40. [DOI:10.1016/j.pedn.2024.06.028] [PMID]
- Rok-Bujko P, Kawecka J. Psychological and functional problems of children and adolescents with cerebral palsy from the neurodevelopmental perspective. Pediatria Polska-Polish Journal of Paediatrics. 2023; 98(2):145-53. [DOI:10.5114/polp.2023.128854]
- Sañudo B, Sánchez-Oliver AJ, Fernández-Gavira J, Gaser D, Stöcker N, Peralta M, et al. Physical and psychosocial benefits of sports participation among children and adolescents with chronic diseases: A systematic review. Sports Medicine-Open. 2024; 10(1):54. [DOI:10.1186/s40798-024-00722-8] [PMID]
- Biswal R, Mishra C. Addressing the Psychological Barriers Towards an Inclusive Society for the Persons with Disabilities (PwDs). In: Biswas UN, Narayan Biswas S, editors. Building a resilient and responsible world: Psychological perspectives from India. London: Springer; 2025. [DOI:10.1007/978-981-96-0108-0_6]
- Tedla JS, Sangadala DR, Asiri F, Alshahrani MS, Alkhamis BA, Reddy RS, et al. Quality of life among children with cerebral palsy in the Kingdom of Saudi Arabia and various factors influencing it: a cross-sectional study. Journal of Disability Research. 2024; 3(4):20240050. [DOI:10.57197/jdr-2024-0050]
- Ahmeti ZG, Bıyık KS, Günel M, Yazıcıoğlu FG. Relation between balance, functional mobility, walking endurance and participation in ambulatory children with spastic bilateral cerebral palsy-Balance and participation in cerebral palsy. Journal of Exercise Therapy and Rehabilitation. 2024; 11(2):132-41. [DOI:10.15437/jetr.1292901]
- Freitas PM, Haase VG. Behavioral Disorders in Unilateral and Bilateral Cerebral Palsy: A Comparative Study. International Journal of Psychiatry Research. 2024; 7(5):1-6. [DOI:10.33425/2641-4317.1208]
- Badgujar S, Dixit J, Kuril BM, Deshmukh LS, Khaire P, Vaidya V, et al. Epidemiological predictors of quality of life and the role of early markers in children with cerebral palsy: A multi-centric cross-sectional study. Pediatrics and Neonatology. 2025; 66(1):18-24. [DOI:10.1016/j.pedneo.2024.04.003] [PMID]
- Mosser N, Norcliffe G, Kruse A. The impact of cycling on the physical and mental health, and quality of life of people with disabilities: A scoping review. Frontiers in Sports and Active Living. 2025; 6:1487117. [DOI:10.3389/fspor.2024.1487117] [PMID]
- Alanazi AH, Alanazi AM, Alenazi AS, Alanazi AM, Alruwaili AA, Alabdali SS, et al. Improving quality of life for patients with cerebral palsy: Evidence-based nursing strategies. Journal of International Crisis and Risk Communication Research. 2024; 7(S8):2292. [DOI:10.63278/jicrcr.vi.1226]
- Dehghan L, Abdolvahab M, Bagheri H, Dalvand H, Faghih Zade SF. [Inter rater reliability of Persian version of gross motor function classification system expanded and revised in patients with cerebral palsy (Persian)]. Daneshvar Medicine. 2020; 18(6):37-44. [Link]
- Sadeghian Afarani R, Fatorehchy S, Rassafiani M, Vahedi M, Azadi H, et al. Psychometric evaluation of the persian version of the functional mobility scale: Assessing validity and reliability. Physical & Occupational Therapy in Pediatrics. 2024; 44(5):721-32. [DOI:10.1080/01942638.2024.2314489] [PMID]
- Amiri P, Eslamian G, Mirmiran P, Shiva N, Jafarabadi MA, Azizi F. Validity and reliability of the Iranian version of the pediatric quality of life inventory™ 4.0 (PedsQL™) generic core scales in children. Health and Quality of Life Outcomes. 2012; 10:3. [DOI:10.1186/1477-7525-10-3] [PMID]
- Tehrani-Doost M, Shahrivar Z, Pakbaz B, Rezaie A, Ahmadi F. Normative data and psychometric properties of the child behavior checklist and teacher rating form in an Iranian community sample. Iranian Journal of Pediatrics. 2011; 21(3):331. [DOI:10.18502/ijps.v15i2.2686]
- Tabard-Fougère A, Rutz D, Pouliot-Laforte A, De Coulon G, Newman CJ, Armand S, et al. Are clinical impairments related to kinematic gait variability in children and young adults with cerebral palsy? Frontiers in Human Neuroscience. 2022; 16:816088. [DOI:10.3389/fnhum.2022.816088] [PMID]
- Corsi C, Santos MM, Moreira RFC, Dos Santos AN, de Campos AC, Galli M, et al. Effect of physical therapy interventions on spatiotemporal gait parameters in children with cerebral palsy: A systematic review. Disability and Rehabilitation. 2021; 43(11):1507-16. [DOI:10.1080/09638288.2019.1671500] [PMID]
- OuYang Z, Shen C, Wang Y. Motion analysis for the evaluation of dynamic spasticity during walking: A systematic scoping review. Multiple Sclerosis and Related Disorders. 2025; 94:106273. [DOI:10.1016/j.msard.2025.106273] [PMID]
- Bekteshi S, Monbaliu E, McIntyre S, Saloojee G, Hilberink SR, Tatishvili N, et al. Towards functional improvement of motor disorders associated with cerebral palsy. The Lancet. Neurology. 2023; 22(3):229-43. [DOI:10.1016/s1474-4422(23)00004-2] [PMID]
- Bogaert A, Romanò F, Cabaraux P, Feys P, Moumdjian L. Assessment and tailored physical rehabilitation approaches in persons with cerebellar impairments targeting mobility and walking according to the International Classification of Functioning: a systematic review of case-reports and case-series. Disability and Rehabilitation. 2024; 46(16):3490-512. [DOI:10.1080/09638288.2023.2248886] [PMID]
- Di Lieto MC, Matteucci E, Martinelli A, Beani E, Menici V, Martini G, et al. Impact of social participation, motor, and cognitive functioning on quality of life in children with Cerebral Palsy. Research in Developmental Disabilities. 2025; 161:105004. [DOI:10.1016/j.ridd.2025.105004] [PMID]
- Aza A, Riquelme I, Vela MG, Badia M. Proxy-and self-report evaluation of quality of life in cerebral palsy: Using Spanish version of CPQOL for Children and adolescents. Research in Developmental Disabilities. 2024; 154:104844. [DOI:10.1016/j.ridd.2024.104844] [PMID]
- Ruetti E, Pirotti S. Emotional burden of care in mothers of children with cerebral palsy: functional dependency, emotional intelligence, and coping strategies. International Journal of Disability, Development and Education. 2024; 72(4):737-52. [DOI:10.1080/1034912x.2024.2355345]
- Moriwaki M, Yuasa H, Kakehashi M, Suzuki H, Kobayashi Y. Impact of social support for mothers as caregivers of cerebral palsy children in Japan. Journal of pediatric Nursing. 2022; 63:e64-71. [DOI:10.1016/j.pedn.2021.10.010] [PMID]
- Bhatnagar S, Mitelpunkt A, Rizzo JJ, Zhang N, Guzman T, Schuetter R, et al. Mental health diagnoses risk among children and young adults with cerebral palsy, chronic conditions, or typical development. JAMA Network Open. 2024; 7(7):e2422202-e. [DOI:10.1001/jamanetworkopen.2024.22202] [PMID]
- Williamson AA, Zendarski N, Lange K, Quach J, Molloy C, Clifford SA, et al. Sleep problems, internalizing and externalizing symptoms, and domains of health-related quality of life: bidirectional associations from early childhood to early adolescence. Sleep. 2021; 44(1):zsaa139. [DOI:10.1093/sleep/zsaa139] [PMID]
- Whittingham K, Sanders M, McKinlay L, Boyd RN. Interventions to reduce behavioral problems in children with cerebral palsy: An RCT. Pediatrics. 2014; 133(5):e1249-57. [DOI:10.1542/peds.2013-3620] [PMID]
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |





