دوره 18، شماره 4 - ( زمستان 1396 )
دوره، شماره، فصل و سال، شماره مسلسل |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Zamani H, Dadgoo M, Ebrahimi Takamjani I, Hajouj E, Jamshidi Khorneh َ A. The Effects of Two Months Body Weight Supported Treadmill Training on Balance and Quality of Life of Patients With Incomplete Spinal Cord Injury. jrehab 2018; 18 (4) :328-337
URL: http://rehabilitationj.uswr.ac.ir/article-1-2135-fa.html
URL: http://rehabilitationj.uswr.ac.ir/article-1-2135-fa.html
زمانی حمید، دادگو مهدی، ابراهیمی تکامجانی اسماعیل، حاجوج ایلی، جمشیدی خورنه علی اشرف. تأثیر دو ماه آموزش راه رفتن همراه با حمایت وزن روی تردمیل بر تعادل و کیفیت زندگی بیماران ضایعه نخاعی ناکامل. مجله توانبخشی. 1396; 18 (4) :328-337
URL: http://rehabilitationj.uswr.ac.ir/article-1-2135-fa.html
1- گروه فیزیوتراپی، دانشکده علوم توانبخشی، دانشگاه علوم پزشکی و خدمات بهداشتی درمانی ایران، تهران، ایران.
2- گروه فیزیوتراپی، دانشکده علوم توانبخشی، دانشگاه علوم پزشکی و خدمات بهداشتی درمانی ایران، تهران، ایران. ،jamshidi.a@iums.ac.ir
2- گروه فیزیوتراپی، دانشکده علوم توانبخشی، دانشگاه علوم پزشکی و خدمات بهداشتی درمانی ایران، تهران، ایران. ،
متن کامل [PDF 2406 kb]
(3113 دریافت)
| چکیده (HTML) (8551 مشاهده)
متن کامل: (11719 مشاهده)
مقدمه
ضایعه نخاعی را میتوان اینگونه تعریف کرد: «ضربه یا شرایط مخربی [1] که به ناحیهای از طناب نخاعی وارد میشود و آسیب کامل یا ناکامل عملکرد حسی، حرکتی و اتونومیک زیر سطح آسیب را در پی دارد» [2]. ضایعه نخاعی به دو صورت کامل و ناکامل تعریف میشود. بر اساس مقیاس آسیب انجمن ضایعه نخاعی آمریکا، این ضایعه به پنج گروه تقسیم میشود که شرح آن در ادامه آورده شده است. بیمارانی که در دسته A قرار میگیرند، هیچ عملکرد حسی و حرکتی در سگمانهای «S4،5» ندارند. گروه B ضایعه ناکامل حسی است و بیماران در این گروه فقط در سگمان «S4،5» عملکرد حسی دارند. از گروههای C و D تحت عنوان گروههای ضایعه ناکامل حرکتی نام برده میشود، زیرا علاوه بر عملکرد حسی، عملکرد حرکتی نیز در سگمان «S4،5» وجود دارد. تفاوت آنها این است که در بیماران گروه C بیش از نیمی از عضلات زیر ناحیه آسیب، نمره قدرت عضلانی زیر 3/5 دارند، اما در گروه D بیش از نیمی از عضلات، نمره بالای 3/5 دارند. گروه E نیز شامل افراد سالم میشود [3].
در بیش از 50 درصد از بیماران، ضایعه ناکامل حرکتی است که شانس بیشتری برای بهبود دارد [4-6]. بیمارانی که در دسته ناکامل حرکتی «C و D» قرار دارند، میتوانند تا 75 درصد از بعضی عملکردهای حرکتی خود را بازیابند [7]. سالیانه بیش از 13 هزار ضایعه نخاعی جدید در آمریکا گزارش میشود [8]. مردان جوان بین 15 تا 34 سال، بیش از افراد دیگر دچار ضایعات نخاعی تروماتیک میشوند [6]. در ایران نیز در هر هزار نفر 2/8 نفر دچار همیپلژی و پاراپلژی هستند که این افراد بزرگترین گروه معلولیت محسوب میشوند [9]. بیش از 80 درصد از موارد ضایعه نخاعی، ناشی از سوانح است [10].
شایعترین مشکلات بیماران ضایعه نخاعی، فلج [11]، آتروفی، درد و اسپاستیسیتی است [12]. بسیاری از این بیماران دچار مشکلاتی مانند کندی، بیکفایتی، بیتعادلی یا ناهماهنگی در راه رفتن میشوند [13]. در صورت نبود رسیدگی مناسب، بیمار ممکن است در درازمدت دچار عوارض کلیوی و اسکلتیعضلانی مانند درد، استئوپروز و مشکلات دیگر شود [14]. از درمانهای رایجی که برای بیماران ضایعه نخاعی استفاده میشود، میتوان به تمرینهای مقاومتی [15]، هیدروتراپی و تحریک الکتریکی کارکردی [8] اشاره کرد.
مطالعات جدید نشان میدهند سیستم عصبی مرکزی بیماران ضایعه نخاعی ناکامل، توانایی پلاستیسیتی دارد. آموزش راه رفتن، یکی از رویکردهای توانبخشی ضایعات نخاعی است که بر بازگرداندن عملکرد حرکتی از طریق پلاستیسیتی تأکید دارد [16-18]. این روش از فرضیه مولدهای الگوی مرکزی منشأ گرفته است [19]. مولدهای الگوی مرکزی به صورت شبکه نورونی در طناب نخاعی مهرهداران قرار دارد و میتواند سیگنالهای پیچیده را برای کنترل حرکات دورهای هماهنگ تولید کند [20]. بر اساس مطالعات صورتگرفته، مولدهای الگوی مرکزی با راه رفتن روی تردمیل فعال و موجب بهبود عملکرد حرکتی بیمار میشود [21]. مفهوم مراکز راه رفتن نخاعی بیشتر بر اساس آزمایشهای براون در سال 1911 و 1912 است. این آزمایشها نشان دادند گربههایی که نخاع آنها دچار ضایعه و ریشه پشتی آنها قطع شده بود، همچنان از خود انقباضات ریتمیک در فلکسورها و اکستانسورهای مچ پا نشان میدهند. نیمی از مراکز، فلکسورها و نیمی دیگر، اکستانسورها را وارد فعالیت میکنند [22].
بیش از یک دهه است که مطالعات مربوط به تمرین راه رفتن روی تردمیل با حمایت وزن روی حیوانات، بهبود عملکرد راه رفتن بعد از ضایعه نخاعی را نشان میدهد. بعضی مطالعات گذشته، تأثیرات مفید راه رفتن روی تردمیل با حمایت وزن را بر عملکرد بیماران ضایعه نخاعی ناکامل نشان دادند. بر اساس این مطالعات، ممکن است عملکرد و تحرک این دسته از بیماران با آموزش راه رفتن با تعلیق وزن بهبود یابد [24 ،23]. آموزش راه رفتن، روشی مفید برای بهبود راه رفتن بعد از ضایعه ناکامل حرکتی بیمارانی است که طبق دستهبندی انجمن ضایعه نخاعی آمریکا در گروههای C و D قرار داشتند [25]. مطالعات فراوانی در خصوص تأثیرات راه رفتن روی تردمیل با حمایت وزن بر مشکلات مختلف بیماران ضایعه نخاعی انجام شده است. با این حال، تعداد و مدت جلسات توانبخشی در مطالعات مختلف، یکسان نیست و میتوان گفت که روششناختی استانداردی برای این شیوه درمانی پیشنهاد نشده است [26].
علاوه بر این، کمبود استانداردسازی خروجیهای استفادهشده و نمونههای کوچک باعث شد بسیاری از مطالعات از نظر آماری ضعیف باشند [27]. در مطالعات بسیاری نیز انواع مختلف آموزش راه رفتن با هم مقایسه شده است. همه رویکردها امکان بهبود عملکرد آمبولیتوری را نشان دادند و برتری در رویکردی خاص دیده نشد. لازم است در این زمینه تحقیقات بیشتری صورت گیرد [28]. در بیشتر مطالعات، تأثیرات تعلیقدرمانی بر معیارهای راه رفتن بیمار ارزیابی شده است. با وجود اینکه کیفیت زندگی نیز در بعضی مطالعات بررسی شده است [29-31]. با توجه به شرایط فردی و اجتماعی در هر جامعه، کیفیت زندگی و نگرش فرد متفاوت است.
در ایران مطالعهای که تأثیرات آموزش راه رفتن را بر کیفیت زندگی بیماران ضایعه نخاعی بررسی کند، انجام نشده است. در این مطالعه سعی شده است با توجه به شرایط زندگی این بیماران
ضایعه نخاعی را میتوان اینگونه تعریف کرد: «ضربه یا شرایط مخربی [1] که به ناحیهای از طناب نخاعی وارد میشود و آسیب کامل یا ناکامل عملکرد حسی، حرکتی و اتونومیک زیر سطح آسیب را در پی دارد» [2]. ضایعه نخاعی به دو صورت کامل و ناکامل تعریف میشود. بر اساس مقیاس آسیب انجمن ضایعه نخاعی آمریکا، این ضایعه به پنج گروه تقسیم میشود که شرح آن در ادامه آورده شده است. بیمارانی که در دسته A قرار میگیرند، هیچ عملکرد حسی و حرکتی در سگمانهای «S4،5» ندارند. گروه B ضایعه ناکامل حسی است و بیماران در این گروه فقط در سگمان «S4،5» عملکرد حسی دارند. از گروههای C و D تحت عنوان گروههای ضایعه ناکامل حرکتی نام برده میشود، زیرا علاوه بر عملکرد حسی، عملکرد حرکتی نیز در سگمان «S4،5» وجود دارد. تفاوت آنها این است که در بیماران گروه C بیش از نیمی از عضلات زیر ناحیه آسیب، نمره قدرت عضلانی زیر 3/5 دارند، اما در گروه D بیش از نیمی از عضلات، نمره بالای 3/5 دارند. گروه E نیز شامل افراد سالم میشود [3].
در بیش از 50 درصد از بیماران، ضایعه ناکامل حرکتی است که شانس بیشتری برای بهبود دارد [4-6]. بیمارانی که در دسته ناکامل حرکتی «C و D» قرار دارند، میتوانند تا 75 درصد از بعضی عملکردهای حرکتی خود را بازیابند [7]. سالیانه بیش از 13 هزار ضایعه نخاعی جدید در آمریکا گزارش میشود [8]. مردان جوان بین 15 تا 34 سال، بیش از افراد دیگر دچار ضایعات نخاعی تروماتیک میشوند [6]. در ایران نیز در هر هزار نفر 2/8 نفر دچار همیپلژی و پاراپلژی هستند که این افراد بزرگترین گروه معلولیت محسوب میشوند [9]. بیش از 80 درصد از موارد ضایعه نخاعی، ناشی از سوانح است [10].
شایعترین مشکلات بیماران ضایعه نخاعی، فلج [11]، آتروفی، درد و اسپاستیسیتی است [12]. بسیاری از این بیماران دچار مشکلاتی مانند کندی، بیکفایتی، بیتعادلی یا ناهماهنگی در راه رفتن میشوند [13]. در صورت نبود رسیدگی مناسب، بیمار ممکن است در درازمدت دچار عوارض کلیوی و اسکلتیعضلانی مانند درد، استئوپروز و مشکلات دیگر شود [14]. از درمانهای رایجی که برای بیماران ضایعه نخاعی استفاده میشود، میتوان به تمرینهای مقاومتی [15]، هیدروتراپی و تحریک الکتریکی کارکردی [8] اشاره کرد.
مطالعات جدید نشان میدهند سیستم عصبی مرکزی بیماران ضایعه نخاعی ناکامل، توانایی پلاستیسیتی دارد. آموزش راه رفتن، یکی از رویکردهای توانبخشی ضایعات نخاعی است که بر بازگرداندن عملکرد حرکتی از طریق پلاستیسیتی تأکید دارد [16-18]. این روش از فرضیه مولدهای الگوی مرکزی منشأ گرفته است [19]. مولدهای الگوی مرکزی به صورت شبکه نورونی در طناب نخاعی مهرهداران قرار دارد و میتواند سیگنالهای پیچیده را برای کنترل حرکات دورهای هماهنگ تولید کند [20]. بر اساس مطالعات صورتگرفته، مولدهای الگوی مرکزی با راه رفتن روی تردمیل فعال و موجب بهبود عملکرد حرکتی بیمار میشود [21]. مفهوم مراکز راه رفتن نخاعی بیشتر بر اساس آزمایشهای براون در سال 1911 و 1912 است. این آزمایشها نشان دادند گربههایی که نخاع آنها دچار ضایعه و ریشه پشتی آنها قطع شده بود، همچنان از خود انقباضات ریتمیک در فلکسورها و اکستانسورهای مچ پا نشان میدهند. نیمی از مراکز، فلکسورها و نیمی دیگر، اکستانسورها را وارد فعالیت میکنند [22].
بیش از یک دهه است که مطالعات مربوط به تمرین راه رفتن روی تردمیل با حمایت وزن روی حیوانات، بهبود عملکرد راه رفتن بعد از ضایعه نخاعی را نشان میدهد. بعضی مطالعات گذشته، تأثیرات مفید راه رفتن روی تردمیل با حمایت وزن را بر عملکرد بیماران ضایعه نخاعی ناکامل نشان دادند. بر اساس این مطالعات، ممکن است عملکرد و تحرک این دسته از بیماران با آموزش راه رفتن با تعلیق وزن بهبود یابد [24 ،23]. آموزش راه رفتن، روشی مفید برای بهبود راه رفتن بعد از ضایعه ناکامل حرکتی بیمارانی است که طبق دستهبندی انجمن ضایعه نخاعی آمریکا در گروههای C و D قرار داشتند [25]. مطالعات فراوانی در خصوص تأثیرات راه رفتن روی تردمیل با حمایت وزن بر مشکلات مختلف بیماران ضایعه نخاعی انجام شده است. با این حال، تعداد و مدت جلسات توانبخشی در مطالعات مختلف، یکسان نیست و میتوان گفت که روششناختی استانداردی برای این شیوه درمانی پیشنهاد نشده است [26].
علاوه بر این، کمبود استانداردسازی خروجیهای استفادهشده و نمونههای کوچک باعث شد بسیاری از مطالعات از نظر آماری ضعیف باشند [27]. در مطالعات بسیاری نیز انواع مختلف آموزش راه رفتن با هم مقایسه شده است. همه رویکردها امکان بهبود عملکرد آمبولیتوری را نشان دادند و برتری در رویکردی خاص دیده نشد. لازم است در این زمینه تحقیقات بیشتری صورت گیرد [28]. در بیشتر مطالعات، تأثیرات تعلیقدرمانی بر معیارهای راه رفتن بیمار ارزیابی شده است. با وجود اینکه کیفیت زندگی نیز در بعضی مطالعات بررسی شده است [29-31]. با توجه به شرایط فردی و اجتماعی در هر جامعه، کیفیت زندگی و نگرش فرد متفاوت است.
در ایران مطالعهای که تأثیرات آموزش راه رفتن را بر کیفیت زندگی بیماران ضایعه نخاعی بررسی کند، انجام نشده است. در این مطالعه سعی شده است با توجه به شرایط زندگی این بیماران
در جامعه، تأثیر تعلیقدرمانی بر کیفیت زندگی آنان بررسی شود. همچنین در این مطالعه کوشش شده تأثیر این درمان بر تعادل ارزیابی شود که یکی از موارد ضروری برای عملکرد فرد است. با ارزیابیهای مکرر تعادل در طول جلسات، محدوده زمانی که در آن، بیمار بیشترین تأثیر را از این درمان میپذیرد، مشخص میشود. هدف از انجام این مطالعه، بررسی تأثیرات دو ماه آموزش راه رفتن با حمایت وزن بر تعادل و کیفیت زندگی بیماران ضایعه ناکامل حرکتی است که طبق دستهبندی انجمن ضایعه نخاعی آمریکا در گروههای C و D قرار داشتند.
روش بررسی
تمام مراحل مطالعه از مرداد تا آذر 1395 در کلینیک فیزیوتراپی در بخش بیماریهای مغز و اعصاب دانشکده توانبخشی دانشگاه علوم پزشکی ایران انجام شد. برای انجام این مطالعه از دستگاه تعلیق وزن دینامیک شرکت تحرک فناور رباتیک استفاده شد. 15 بیمار ضایعه نخاعی ناکامل که طبق دستهبندی انجمن ضایعه نخاعی آمریکا در گروههای C و D قرار داشتند، به صورت داوطلبانه در این مطالعه شرکت کردند. با توجه به مطالعات قبلی و ارزیابیهای اولیه، سطح ضایعه تأثیری بر ارزیابیها و نتایج نداشت. بنابرانی، دستهبندیها بر اساس مقیاس انجمن ضایعه نخاعی آمریکا انجام شد. نمونهگیری به صورت ساده غیر احتمالاتی در دسترس انجام شد. گواهی اخلاق با کد IR.IUMS.REC1395/9411340006 دریافت شد. بیماران پس از تکمیل فرم رضایتنامه کتبی، به مطالعه وارد شدند.
معیارهای ورود به مطالعه عبارت بود از: مردان و زنان بین 16 تا 50 سال؛ گذشت حداقل یک سال از آسیب؛ ناکامل بودن ضایعه نخاعی (دسته C یا D دستهبندی انجمن ضایعه نخاعی آمریکا)؛ داشتن قدرت اکستنسورهای آرنج حداقل ۵/۳؛ نداشتن آسیب شناختی در خور توجه؛ استفاده نکردن از بریس گردنی، هالو یا ارتز حمایتی سینهایکمری؛ ممنوع نبودن تحمل وزن روی اندام تحتانی (شکستگی لگن، فمور یا درد مزمن مفصلی)؛ و نداشتن هرگونه بیماری ناتوانکننده پیش از ضایعه نخاعی.
معیارهای خروج بیماران از مطالعه نیز شامل این موارد بود: افت علامتی فشار خون یا افت بیش از 30 میلیمتر جیوه وقتی بیمار به صورت صاف در دستگاه حمایت وزن بایستد؛ زخم فشاری یا مشکل پوست که هارنس دستگاه بر آن تأثیر منفی بگذارد؛ افسردگی یا سایکوز شدید و مداوم؛ و شرکت در تحقیقات دیگر.
تعادل بیماران در پنج نوبت قبل از شروع مداخله، پایان هفتههای دوم، چهارم، ششم و هشتم با استفاده از آزمون تعادل برگ سنجیده شد. این آزمون شامل 14 بخش است که در هر بخش وظیفه خاصی از بیمار خواسته میشود. هر بخش 5 حالت دارد که از نمره صفر (ناتوانی در انجام وظیفه خواستهشده) تا نمره 4 (عملکرد عادی) نمرهدهی میشود. درنهایت مجموع نمرات بین صفر تا 56 به دست میآید که میزان تعادل فرد را مشخص میکند. کیفیت زندگی بیماران با کمک پرسشنامه 36 سؤالی کیفیت زندگی در دو نوبت، قبل از اولین جلسه مداخله و پایان دوره درمان ارزیابی شد.
برای اجرای مداخله، هر بیمار جلیقه مربوط به سیستم تعلیق را با کمک فیزیوتراپیست پوشید و با استفاده از بالابر طوری
روش بررسی
تمام مراحل مطالعه از مرداد تا آذر 1395 در کلینیک فیزیوتراپی در بخش بیماریهای مغز و اعصاب دانشکده توانبخشی دانشگاه علوم پزشکی ایران انجام شد. برای انجام این مطالعه از دستگاه تعلیق وزن دینامیک شرکت تحرک فناور رباتیک استفاده شد. 15 بیمار ضایعه نخاعی ناکامل که طبق دستهبندی انجمن ضایعه نخاعی آمریکا در گروههای C و D قرار داشتند، به صورت داوطلبانه در این مطالعه شرکت کردند. با توجه به مطالعات قبلی و ارزیابیهای اولیه، سطح ضایعه تأثیری بر ارزیابیها و نتایج نداشت. بنابرانی، دستهبندیها بر اساس مقیاس انجمن ضایعه نخاعی آمریکا انجام شد. نمونهگیری به صورت ساده غیر احتمالاتی در دسترس انجام شد. گواهی اخلاق با کد IR.IUMS.REC1395/9411340006 دریافت شد. بیماران پس از تکمیل فرم رضایتنامه کتبی، به مطالعه وارد شدند.
معیارهای ورود به مطالعه عبارت بود از: مردان و زنان بین 16 تا 50 سال؛ گذشت حداقل یک سال از آسیب؛ ناکامل بودن ضایعه نخاعی (دسته C یا D دستهبندی انجمن ضایعه نخاعی آمریکا)؛ داشتن قدرت اکستنسورهای آرنج حداقل ۵/۳؛ نداشتن آسیب شناختی در خور توجه؛ استفاده نکردن از بریس گردنی، هالو یا ارتز حمایتی سینهایکمری؛ ممنوع نبودن تحمل وزن روی اندام تحتانی (شکستگی لگن، فمور یا درد مزمن مفصلی)؛ و نداشتن هرگونه بیماری ناتوانکننده پیش از ضایعه نخاعی.
معیارهای خروج بیماران از مطالعه نیز شامل این موارد بود: افت علامتی فشار خون یا افت بیش از 30 میلیمتر جیوه وقتی بیمار به صورت صاف در دستگاه حمایت وزن بایستد؛ زخم فشاری یا مشکل پوست که هارنس دستگاه بر آن تأثیر منفی بگذارد؛ افسردگی یا سایکوز شدید و مداوم؛ و شرکت در تحقیقات دیگر.
تعادل بیماران در پنج نوبت قبل از شروع مداخله، پایان هفتههای دوم، چهارم، ششم و هشتم با استفاده از آزمون تعادل برگ سنجیده شد. این آزمون شامل 14 بخش است که در هر بخش وظیفه خاصی از بیمار خواسته میشود. هر بخش 5 حالت دارد که از نمره صفر (ناتوانی در انجام وظیفه خواستهشده) تا نمره 4 (عملکرد عادی) نمرهدهی میشود. درنهایت مجموع نمرات بین صفر تا 56 به دست میآید که میزان تعادل فرد را مشخص میکند. کیفیت زندگی بیماران با کمک پرسشنامه 36 سؤالی کیفیت زندگی در دو نوبت، قبل از اولین جلسه مداخله و پایان دوره درمان ارزیابی شد.
برای اجرای مداخله، هر بیمار جلیقه مربوط به سیستم تعلیق را با کمک فیزیوتراپیست پوشید و با استفاده از بالابر طوری
در دستگاه تعلیق و حمایت میشد که موقع راه رفتن زانوها خم نباشند و نوک انگشتان به تردمیل کشیده نشود. بیمار با کمربندی که به دور کمرش متصل بود، به پایههای جلویی دستگاه متصل میشد تا ثبات بیشتر حفظ شود (تصویر شماره 1). تردمیل با سرعت 0/2 کیلومتر بر ساعت شروع به کار میکرد. دو فیزیوتراپیست کنار تردمیل مینشستند تا با دستهایشان به گام برداشتن صحیح بیمار کمک کنند. در جلسات بعدی بسته به شرایط و توانایی بیمار، سرعت تا حداکثر 0/8 کیلومتر بر ساعت افزایش مییافت. مداخله برای همه بیماران به مدت 8 هفته و 3 جلسه در هر هفته و هر جلسه به مدت 30 دقیقه انجام شد.
یافتهها
هدف از این مطالعه بررسی تأثیرات دو ماه تمرین راه رفتن روی تردمیل با حمایت وزن بر تعادل و کیفیت زندگی بیماران ضایعه نخاعی ناکامل است. طبق نتایج بهدستآمده، این درمان احتمالاً میتواند برای بهبود تعادل بیماران ضایعه نخاعی مؤثر باشد. برای ارزیابی تعادل، از آزمون تعادل برگ استفاده شد که روایی و پایایی نگارش فارسی آن در مطالعه صلواتی و همکاران در سال 2012 بررسی و تأیید شد [32].
فریتز و همکاران در سال 2011 تأثیرات آموزش راه رفتن را بر تعادل و تحرک بیماران ضایعه نخاعی بررسی کردند. یکی از تفاوتهای این مطالعه با مطالعه حاضر، شدیدتر بودن مداخله اعمالشده بود که روزانه 3 ساعت و 3 تا 5 روز در هفته اعمال میشد. تفاوت دیگر، تقسیمبندی بیماران به دو دسته عملکرد خوب و عملکرد ضعیف بود که بر اساس نمره آزمون تعادل برگ انجام شد. به این ترتیب بیمارانی که نمره آنها در آزمون تعادل
یافتهها
هدف از این مطالعه بررسی تأثیرات دو ماه تمرین راه رفتن روی تردمیل با حمایت وزن بر تعادل و کیفیت زندگی بیماران ضایعه نخاعی ناکامل است. طبق نتایج بهدستآمده، این درمان احتمالاً میتواند برای بهبود تعادل بیماران ضایعه نخاعی مؤثر باشد. برای ارزیابی تعادل، از آزمون تعادل برگ استفاده شد که روایی و پایایی نگارش فارسی آن در مطالعه صلواتی و همکاران در سال 2012 بررسی و تأیید شد [32].
فریتز و همکاران در سال 2011 تأثیرات آموزش راه رفتن را بر تعادل و تحرک بیماران ضایعه نخاعی بررسی کردند. یکی از تفاوتهای این مطالعه با مطالعه حاضر، شدیدتر بودن مداخله اعمالشده بود که روزانه 3 ساعت و 3 تا 5 روز در هفته اعمال میشد. تفاوت دیگر، تقسیمبندی بیماران به دو دسته عملکرد خوب و عملکرد ضعیف بود که بر اساس نمره آزمون تعادل برگ انجام شد. به این ترتیب بیمارانی که نمره آنها در آزمون تعادل
برگ زیر 45 بود، در یک دسته و بقیه در دسته دیگر قرار گرفتند. بعد از مداخله، تعادل در بیمارانی که عملکرد ضعیفی داشتند، بهبود معناداری داشت [33].
تقسیمبندی بیماران بر اساس ارزیابی اولیه را میتوان در مطالعه فارست و همکاران در سال 2012 نیز مشاهده کرد. در این مطالعه، تعادل با استفاده از آزمون تعادل برگ و MFRT ارزیابی شد و بیماران به سه دسته تقسیم شدند. گروه سوم شامل بیمارانی میشد که بهترین وضعیت تعادل را قبل از اعمال مداخله داشتند. در ارزیابی نهایی، گروه سوم بهبود چندانی نشان نداد [34]. این یافته با نتایج مطالعه فریتز و همکاران [33] همخوانی دارد. وقتی بیمار وابسته به ویلچر که همیشه در وضعیت نشسته است، بعد از مدتها با حمایت مقداری از وزنش میایستد و طی جلسات متمادی، وزن تحملشده روی پاها افزایش پیدا میکند، احتمالاً بهتدریج یاد میگیرد چگونه اغتشاشات واردشده بر بدن را کنترل و تعادل خود را حفظ کند. به نظر میرسد این موضوع برای بیمارانی که شرایط اولیه بهتری دارند و در حالت عادی میتوانند با وسیله کمکی بایستند، چندان چشمگیر نباشد و در بهبود تعادل آنان مؤثر واقع نشود.
با توجه به تنوع بیماران ضایعه نخاعی از نظر شرایط بالینی، تقسیمبندی صورتگرفته در این مطالعات میتواند در کسب نتیجه دقیقتر مؤثر باشد. بیشترین بهبود تعادل که در مطالعات مختلف گزارش شده است، مربوط به مطالعه هارکما و همکاران در سال 2012 است. در ارزیابی نهایی که در این مطالعه انجام شد، بهبود به اندازه 9/6 نمره آزمون تعادل برگ گزارش شد. البته مداخلهای که در این مطالعه انجام شده است نیز شدیدتر بود. مداخله به طور متوسط 47 جلسه در مدت 112 روز اعمال شد. همین موضوع میتواند علت کسب نتایج بیشتر باشد [35].
یکی از مزیتهای درمان به روش آموزش راه رفتن، تحمل وزن بیمار بر مفاصل اندام تحتانی و درگیری کل بدن در انجام تمرین است که این موضوع احتمالاًً میتواند به استفاده بیشتر از گیرندههای حس عمقی و بازخورد درونی منجر شود. با توجه به نقش کلیدی حس عمقی در حفظ تعادل فرد، این امر میتواند به بهبود تعادل بیمار کمک کند؛ ضمن اینکه تحمل وزن در وضعیت عملکردی و شبیه عملکرد عادی انجام میشود که ممکن است به فعالسازی گیرندههای استاتیک و دینامیک مفصل منجر شود و به تعادل کمک کند.
در مطالعه رئیسی و همکاران در سال 2014، برتری تمرین راه رفتن روی تردمیل با حمایت وزن برای بهبود عملکرد حسی در مقایسه با تمرینات متداول گزارش شد [36]. مطالعات دیگری نیز وجود دارند که در آنها آموزش راه رفتن به شیوههای متفاوت اعمال شده است. استیونز و همکاران در سال 2015، راه رفتن را به وسیله تردمیل زیر آب آموزش دادند. در ارزیابی نهایی، تعادل بیماران بهبود معناداری داشت [37]. فاستر و همکاران در سال 2016 در مطالعهای تأثیرات راه رفتن رو به عقب را بر تعادل یک بیمار 28 ساله بررسی کردند. این بیمار از ناحیه C4 دچار ضایعه شده بود و بر اساس دستهبندی انجمن ضایعه نخاعی آمریک، در گروه D قرار داشت. مزیتی که این مطالعه بر مطالعات دیگر داشت، اندازهگیری مقیاس «اعتماد به تعادل در وظیفه خاص» بود که در ارزیابی نهایی، از 36/9 به 49/6 افزایش یافت [38].
بیماران ضایعه نخاعی بسته به شرایطی که دارند، یا از وسیله کمکی برای راه رفتن استفاده میکنند و یا به ویلچر وابسته هستند. آموزش راه رفتن با حمایت وزن بدن شرایطی را برای بیمار فراهم میکند تا حین اجرای درمان بتواند بدون وسیله کمکی یا ویلچر، ایستادن، راه رفتن و رساندن دست به اطراف را انجام دهد. قرار گرفتن بیمار در محیطی که بتواند بعد از مدتها روی پای خود بایستد و بدون ویلچر یا وسیله کمکی راه برود، میتواند بر اعتماد به نفس بیمار بیفزاید و ترس او را از ایستادن و راه رفتن و انجام کارهایی که در حالت ایستاده انجام میشود، کاهش دهد. در واقع، میتوان گفت که شناخت بیمار از تواناییهای خودش را با محول کردن تدریجی وظیفه راه رفتن، ارتقا میدهد.
نتیجه مطالعه فاستر با نتیجه مطالعات فریتز و فارست متناقض است، زیرا آنان بیان میکنند که تعادل در بیمارانی که در ارزیابی اولیه شرایط خوبی دارند، بهبود چندانی پیدا نمیکند [34 ،33]. الکسیوا و همکاران در سال 2011 بین سه روش فیزیوتراپی متداول و آموزش راه رفتن روی تردمیل و زمین مقایسهای انجام دادند. در این مطالعه گزارش شد که تعادل در گروههای فیزیوتراپی متداول و راه رفتن روی زمین از آموزش راه رفتن روی تردمیل بهبود بیشتری داشته است [30].
از بین مطالعاتی که تأثیرات آموزش راه رفتن را بر کیفیت زندگی بیماران ضایعه نخاعی بررسی کردهاند، میتوان به مطالعه شریف و همکاران در سال 2014 اشاره کرد. در این مطالعه نیز از پرسشنامه 36 سؤالی کیفیت زندگی استفاده شد و در ارزیابی نهایی، به طور کلی نمره آن کاهش پیدا کرد، اما سلامت روحیروانی بیماران افزایش یافت [31]. نتایج مطالعه حاضر تا حدودی با مطالعه شریف و همکاران همخوانی دارد. البته یکی از تفاوتهایی که بین مطالعه شریف و همکاران و این مطالعه مشاهده میشود، کوچک بودن حجم نمونه است که فقط اطلاعات 6 بیمار تجزیهوتحلیل شد. مسئله دیگر این است که فقط بیماران درجه D در آن شرکت داشتند که این موضوع میتواند در تعمیم نتایج به جوامع دیگر مشکلساز باشد.
در مطالعه صدرالسادات و همکاران نیز که در سال 2007 انجام شد، به نقش اعتماد به نفس و مسائل روحیروانی در بیماران ضایعه نخاعی اشاره شده است [39]. در مروری نظاممند که وسلز و همکاران در سال 2010 انجام دادند، مطالعاتی که در آنها تأثیرات آموزش راه رفتن بررسی شده بود، تجزیهوتحلیل شد. یکی از مواردی که بررسی شد، کیفیت زندگی بود. در این مطالعه گزارش شد که بین شیوههای مختلف از نظر تأثیر بر کیفیت زندگی تفاوتی وجود ندارد. کیفیت زندگی که با پرسشنامه 36 سؤالی کیفیت زندگی اندازهگیری میشود، بیانگر دیدگاه فرد درباره جنبههای مختلف زندگی است. بسیاری از مواردی که با این پرسشنامه سنجش میشوند، مسائلی هستند که برای تغییر نگرش فرد در آن بخش، نیاز به تغییری گسترده یا مداخله طولانیمدت است؛ مانند دیدگاهی که فرد از عملکرد فیزیکی خود دارد. همچنین، ممکن است تغییر رویکرد فرد در آن بخش، مستلزم درمان یا حمایتهای دیگر باشد؛ مانند بخشهایی که مربوط به درد میشوند، اما ملاحظه شد که در اختلال نقش به علت مشکل روحی، ممکن است بهبود حاصل شود.
با توجه به اینکه در تمرین راه رفتن روی تردمیل با حمایت وزن، بیمار در محیطی قرار میگیرد که به نوعی مشابه با راه رفتن و فعالیتهایی است که در حالت ایستاده انجام میشود و بیمار این وضعیت را به شکل عادی تجربه میکند، ممکن است شناخت و رویکرد بیمار در خصوص محدودیتهای موجود در ایفای نقش تغییر کند. به نظر میرسد با وجود اینکه عملکرد فیزیکی و دیگر بخشهای کیفیت زندگی بیمار در مدت 8 هفته تغییر معناداری نکرده است، احتمالاً دیدگاه و شناخت بیمار درباره تواناییهای واقعی خود ارتقا پیدا میکند و مشکلات روحیروانی به میزان کمتری مانع ایفای نقش بیمار میشود.
نتیجهگیری
در این مطالعه، 15 بیمار ضایعه نخاعی ناکامل (بر اساس دستهبندی انجمن ضایعه نخاعی آمریکا 4 نفر با درجه D و 11 نفر با درجه C) شامل 10 مرد و 5 زن با میانگین سنی 3/6±36 سال شرکت کردند. مدتزمانی که از آسیب این بیماران گذشته بود، به طور میانگین 7/3±7 سال بود. در این مطالعه، دستهبندی بیماران بر اساس مقیاس انجمن ضایعه نخاعی آمریکا بود. برای تجزیهوتحلیل آماری دادهها از نسخه 19 نرمافزار SPSS استفاده شد.
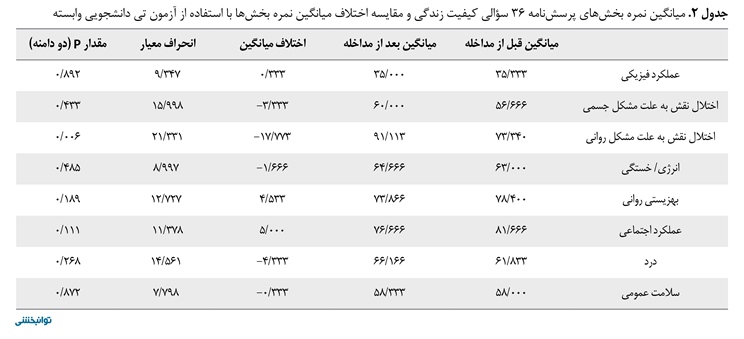
نتایج آزمون واریانس اندازهگیری مکرر انجامشده برای آزمون تعادل برگ در جدول شماره 1 نشان داده شده است. کیفیت زندگی آزمودنیها قبل و بعد از انجام برنامه درمانی با استفاده از آزمون تی دانشجویی وابسته، ارزیابی شد. نتایج تجزیهوتحلیل پرسشنامه 36 سؤالی کیفیت زندگی در جدول شماره 2 ارائه شده است.
انجام 8 هفته آموزش راه رفتن روی تردمیل با حمایت وزن برای بیماران دچار قطع نخاع ناکامل میتواند در بهبود تعادل و نیز تا حدودی در جنبههای روانی کیفیت زندگی این بیماران مؤثر باشد. مدت اعمال مداخله در این مطالعه 8 هفته بود. پیشنهاد میشود در مطالعات بعدی این درمان در دورههای زمانی طولانیتری انجام شود. در نظر گرفتن گروههای دیگر بهمثابه گروه شاهد یا دیگر روشهای آموزش راه رفتن میتواند در تصمیمگیری و مقایسه بین رویکردها کمککننده باشد. یکی از محدودیتهای این مطالعه، کوچک بودن حجم نمونه بود. حجم بزرگتر نمونه میتواند در کسب نتایج بهتر و با قابلیت اعتماد بیشتر، مؤثر باشد.
تشکر و قدردانی
این مطالعه در کلینیک توانبخشی بیماریهای مغز و اعصاب دانشکده علوم توانبخشی دانشگاه علوم پزشکی ایران انجام شده است. لازم است از زحمات مسئولان محترم دانشکده قدردانی شود. این مقاله حامی مالی ندارد.
تقسیمبندی بیماران بر اساس ارزیابی اولیه را میتوان در مطالعه فارست و همکاران در سال 2012 نیز مشاهده کرد. در این مطالعه، تعادل با استفاده از آزمون تعادل برگ و MFRT ارزیابی شد و بیماران به سه دسته تقسیم شدند. گروه سوم شامل بیمارانی میشد که بهترین وضعیت تعادل را قبل از اعمال مداخله داشتند. در ارزیابی نهایی، گروه سوم بهبود چندانی نشان نداد [34]. این یافته با نتایج مطالعه فریتز و همکاران [33] همخوانی دارد. وقتی بیمار وابسته به ویلچر که همیشه در وضعیت نشسته است، بعد از مدتها با حمایت مقداری از وزنش میایستد و طی جلسات متمادی، وزن تحملشده روی پاها افزایش پیدا میکند، احتمالاً بهتدریج یاد میگیرد چگونه اغتشاشات واردشده بر بدن را کنترل و تعادل خود را حفظ کند. به نظر میرسد این موضوع برای بیمارانی که شرایط اولیه بهتری دارند و در حالت عادی میتوانند با وسیله کمکی بایستند، چندان چشمگیر نباشد و در بهبود تعادل آنان مؤثر واقع نشود.
با توجه به تنوع بیماران ضایعه نخاعی از نظر شرایط بالینی، تقسیمبندی صورتگرفته در این مطالعات میتواند در کسب نتیجه دقیقتر مؤثر باشد. بیشترین بهبود تعادل که در مطالعات مختلف گزارش شده است، مربوط به مطالعه هارکما و همکاران در سال 2012 است. در ارزیابی نهایی که در این مطالعه انجام شد، بهبود به اندازه 9/6 نمره آزمون تعادل برگ گزارش شد. البته مداخلهای که در این مطالعه انجام شده است نیز شدیدتر بود. مداخله به طور متوسط 47 جلسه در مدت 112 روز اعمال شد. همین موضوع میتواند علت کسب نتایج بیشتر باشد [35].
یکی از مزیتهای درمان به روش آموزش راه رفتن، تحمل وزن بیمار بر مفاصل اندام تحتانی و درگیری کل بدن در انجام تمرین است که این موضوع احتمالاًً میتواند به استفاده بیشتر از گیرندههای حس عمقی و بازخورد درونی منجر شود. با توجه به نقش کلیدی حس عمقی در حفظ تعادل فرد، این امر میتواند به بهبود تعادل بیمار کمک کند؛ ضمن اینکه تحمل وزن در وضعیت عملکردی و شبیه عملکرد عادی انجام میشود که ممکن است به فعالسازی گیرندههای استاتیک و دینامیک مفصل منجر شود و به تعادل کمک کند.
در مطالعه رئیسی و همکاران در سال 2014، برتری تمرین راه رفتن روی تردمیل با حمایت وزن برای بهبود عملکرد حسی در مقایسه با تمرینات متداول گزارش شد [36]. مطالعات دیگری نیز وجود دارند که در آنها آموزش راه رفتن به شیوههای متفاوت اعمال شده است. استیونز و همکاران در سال 2015، راه رفتن را به وسیله تردمیل زیر آب آموزش دادند. در ارزیابی نهایی، تعادل بیماران بهبود معناداری داشت [37]. فاستر و همکاران در سال 2016 در مطالعهای تأثیرات راه رفتن رو به عقب را بر تعادل یک بیمار 28 ساله بررسی کردند. این بیمار از ناحیه C4 دچار ضایعه شده بود و بر اساس دستهبندی انجمن ضایعه نخاعی آمریک، در گروه D قرار داشت. مزیتی که این مطالعه بر مطالعات دیگر داشت، اندازهگیری مقیاس «اعتماد به تعادل در وظیفه خاص» بود که در ارزیابی نهایی، از 36/9 به 49/6 افزایش یافت [38].
بیماران ضایعه نخاعی بسته به شرایطی که دارند، یا از وسیله کمکی برای راه رفتن استفاده میکنند و یا به ویلچر وابسته هستند. آموزش راه رفتن با حمایت وزن بدن شرایطی را برای بیمار فراهم میکند تا حین اجرای درمان بتواند بدون وسیله کمکی یا ویلچر، ایستادن، راه رفتن و رساندن دست به اطراف را انجام دهد. قرار گرفتن بیمار در محیطی که بتواند بعد از مدتها روی پای خود بایستد و بدون ویلچر یا وسیله کمکی راه برود، میتواند بر اعتماد به نفس بیمار بیفزاید و ترس او را از ایستادن و راه رفتن و انجام کارهایی که در حالت ایستاده انجام میشود، کاهش دهد. در واقع، میتوان گفت که شناخت بیمار از تواناییهای خودش را با محول کردن تدریجی وظیفه راه رفتن، ارتقا میدهد.
نتیجه مطالعه فاستر با نتیجه مطالعات فریتز و فارست متناقض است، زیرا آنان بیان میکنند که تعادل در بیمارانی که در ارزیابی اولیه شرایط خوبی دارند، بهبود چندانی پیدا نمیکند [34 ،33]. الکسیوا و همکاران در سال 2011 بین سه روش فیزیوتراپی متداول و آموزش راه رفتن روی تردمیل و زمین مقایسهای انجام دادند. در این مطالعه گزارش شد که تعادل در گروههای فیزیوتراپی متداول و راه رفتن روی زمین از آموزش راه رفتن روی تردمیل بهبود بیشتری داشته است [30].
از بین مطالعاتی که تأثیرات آموزش راه رفتن را بر کیفیت زندگی بیماران ضایعه نخاعی بررسی کردهاند، میتوان به مطالعه شریف و همکاران در سال 2014 اشاره کرد. در این مطالعه نیز از پرسشنامه 36 سؤالی کیفیت زندگی استفاده شد و در ارزیابی نهایی، به طور کلی نمره آن کاهش پیدا کرد، اما سلامت روحیروانی بیماران افزایش یافت [31]. نتایج مطالعه حاضر تا حدودی با مطالعه شریف و همکاران همخوانی دارد. البته یکی از تفاوتهایی که بین مطالعه شریف و همکاران و این مطالعه مشاهده میشود، کوچک بودن حجم نمونه است که فقط اطلاعات 6 بیمار تجزیهوتحلیل شد. مسئله دیگر این است که فقط بیماران درجه D در آن شرکت داشتند که این موضوع میتواند در تعمیم نتایج به جوامع دیگر مشکلساز باشد.
در مطالعه صدرالسادات و همکاران نیز که در سال 2007 انجام شد، به نقش اعتماد به نفس و مسائل روحیروانی در بیماران ضایعه نخاعی اشاره شده است [39]. در مروری نظاممند که وسلز و همکاران در سال 2010 انجام دادند، مطالعاتی که در آنها تأثیرات آموزش راه رفتن بررسی شده بود، تجزیهوتحلیل شد. یکی از مواردی که بررسی شد، کیفیت زندگی بود. در این مطالعه گزارش شد که بین شیوههای مختلف از نظر تأثیر بر کیفیت زندگی تفاوتی وجود ندارد. کیفیت زندگی که با پرسشنامه 36 سؤالی کیفیت زندگی اندازهگیری میشود، بیانگر دیدگاه فرد درباره جنبههای مختلف زندگی است. بسیاری از مواردی که با این پرسشنامه سنجش میشوند، مسائلی هستند که برای تغییر نگرش فرد در آن بخش، نیاز به تغییری گسترده یا مداخله طولانیمدت است؛ مانند دیدگاهی که فرد از عملکرد فیزیکی خود دارد. همچنین، ممکن است تغییر رویکرد فرد در آن بخش، مستلزم درمان یا حمایتهای دیگر باشد؛ مانند بخشهایی که مربوط به درد میشوند، اما ملاحظه شد که در اختلال نقش به علت مشکل روحی، ممکن است بهبود حاصل شود.
با توجه به اینکه در تمرین راه رفتن روی تردمیل با حمایت وزن، بیمار در محیطی قرار میگیرد که به نوعی مشابه با راه رفتن و فعالیتهایی است که در حالت ایستاده انجام میشود و بیمار این وضعیت را به شکل عادی تجربه میکند، ممکن است شناخت و رویکرد بیمار در خصوص محدودیتهای موجود در ایفای نقش تغییر کند. به نظر میرسد با وجود اینکه عملکرد فیزیکی و دیگر بخشهای کیفیت زندگی بیمار در مدت 8 هفته تغییر معناداری نکرده است، احتمالاً دیدگاه و شناخت بیمار درباره تواناییهای واقعی خود ارتقا پیدا میکند و مشکلات روحیروانی به میزان کمتری مانع ایفای نقش بیمار میشود.
نتیجهگیری
در این مطالعه، 15 بیمار ضایعه نخاعی ناکامل (بر اساس دستهبندی انجمن ضایعه نخاعی آمریکا 4 نفر با درجه D و 11 نفر با درجه C) شامل 10 مرد و 5 زن با میانگین سنی 3/6±36 سال شرکت کردند. مدتزمانی که از آسیب این بیماران گذشته بود، به طور میانگین 7/3±7 سال بود. در این مطالعه، دستهبندی بیماران بر اساس مقیاس انجمن ضایعه نخاعی آمریکا بود. برای تجزیهوتحلیل آماری دادهها از نسخه 19 نرمافزار SPSS استفاده شد.
نتایج آزمون واریانس اندازهگیری مکرر انجامشده برای آزمون تعادل برگ در جدول شماره 1 نشان داده شده است. کیفیت زندگی آزمودنیها قبل و بعد از انجام برنامه درمانی با استفاده از آزمون تی دانشجویی وابسته، ارزیابی شد. نتایج تجزیهوتحلیل پرسشنامه 36 سؤالی کیفیت زندگی در جدول شماره 2 ارائه شده است.
انجام 8 هفته آموزش راه رفتن روی تردمیل با حمایت وزن برای بیماران دچار قطع نخاع ناکامل میتواند در بهبود تعادل و نیز تا حدودی در جنبههای روانی کیفیت زندگی این بیماران مؤثر باشد. مدت اعمال مداخله در این مطالعه 8 هفته بود. پیشنهاد میشود در مطالعات بعدی این درمان در دورههای زمانی طولانیتری انجام شود. در نظر گرفتن گروههای دیگر بهمثابه گروه شاهد یا دیگر روشهای آموزش راه رفتن میتواند در تصمیمگیری و مقایسه بین رویکردها کمککننده باشد. یکی از محدودیتهای این مطالعه، کوچک بودن حجم نمونه بود. حجم بزرگتر نمونه میتواند در کسب نتایج بهتر و با قابلیت اعتماد بیشتر، مؤثر باشد.
تشکر و قدردانی
این مطالعه در کلینیک توانبخشی بیماریهای مغز و اعصاب دانشکده علوم توانبخشی دانشگاه علوم پزشکی ایران انجام شده است. لازم است از زحمات مسئولان محترم دانشکده قدردانی شود. این مقاله حامی مالی ندارد.
References
[1]Rahimi Movaghar V, Sayyah MK, Akbari H, Khorramirouz R, Rasouli MR, Moradi-Lakeh M, et al. Epidemiology of traumatic spinal cord injury in developing countries: A systematic review. Neuroepidemiology. 2013; 41(2):65–85. doi: 10.1159/000350710
[2]Dumont RJ, Okonkwo DO, Verma S, Hurlbert RJ, Boulos PT, Ellegala DB, et al. Acute spinal cord injury, part I: Pathophysiologic mechanisms. Clinical Neuropharmacology. 2001; 24(5):254–64. doi: 10.1097/00002826-200109000-00002
[3]American Spinal Injury Association. International standards for neurological classification of spinal cord injury, revised 2000. Atlanta, GA: American Spinal Injury Association; 2008.
[4]Dobkin BH, Havton LA. Basic advances and new avenues in therapy of spinal cord injury. Annual Review of Medicine. 2004; 55(1):255–82. doi: 10.1146/annurev.med.55.091902.104338
[5]Mehrholz J, Kugler J, Pohl M. Locomotor training for walking after spinal cord injury. Cochrane Database of Systematic Reviews. 2012. doi: 10.1002/14651858.cd006676.pub3
[6]Sekhon LHS, Fehlings MG. Epidemiology, demographics, and pathophysiology of acute spinal cord injury. Spine. 2001; 26(Supplement):S2–S12. doi: 10.1097/00007632-200112151-00002
[7]Waters R. Motor and sensory recovery following incomplete tetraplegia. Archives of Physical Medicine and Rehabilitation. 1994; 75(3):306–11. doi: 10.1016/0003-9993(94)90034-5
[8]Thuret S, Moon LDF, Gage FH. Therapeutic interventions after spinal cord injury. Nature Reviews Neuroscience. 2006; 7(8):628–43. doi: 10.1038/nrn1955
[9]Joghataei MT, Mohammad K, Rahgozar M, Siadati S. [Prevalence of some paralysis and limb amputation disabilities in Iran national epidemiological survey (Persian)]. Archives of Rehabilitation. 2002; 3(1):7-16.
[10]Ayyoubian M, Abdollahi I, Amiri M. [Study cause of SCI in client user of rehabilitation services (Persian)]. Archives of Rehabilitation. 2005; 5(4):18-23.
[11]Jackson AB. Overview of spinal cord injury anatomy & physiology [Internet]. 2000 [Updated 2011 August 9]. Available from: www.spinalcord.uab.edu/show.asp?durkiZ32105
[12]Azimian M, Dadkhah A. Measurment of frequency of signs & symptoms in 120 cases with cord injury. Iranian Rehabilitation Journal. 2008; 6(1):68-72.
[13]Van der Salm A, Nene AV, Maxwell DJ, Veltink PH, Hermens HJ, IJzerman MJ. Gait impairments in a group of patients with incomplete spinal cord injury and their relevance regarding therapeutic approaches using functional electrical stimulation. Artificial Organs. 2005; 29(1):8–14. doi: 10.1111/j.1525-1594.2004.29004.x
[14]Harvey LA. Physiotherapy rehabilitation for people with spinal cord injuries. Journal of Physiotherapy. 2016; 62(1):4–11. doi: 10.1016/j.jphys.2015.11.004
[15]Bromley I. Tetraplegia and paraplegia: A guide for physiotherapists. London: Churchill Livingstone; 2006.
[16]Behrman AL, Bowden MG, Nair PM. Neuroplasticity after spinal cord injury and training: An Emerging Paradigm Shift in Rehabilitation and Walking Recovery. Physical Therapy. 2006; 86(10):1406–25. doi: 10.2522/ptj.20050212
[17]Barbeau H, Fung J. The role of rehabilitation in the recovery of walking in the neurological population. Current Opinion in Neurology. 2001; 14(6):735–40. doi: 10.1097/00019052-200112000-00009
[18]Volker D. Neuronal plasticity after spinal cord injury: Significance for present and future treatments. The Journal of Spinal Cord Medicine. 2006; 29(5):481–8. doi: 10.1080/10790268.2006.11753897
[19]DePaul VG, Wishart LR, Richardson J, Lee TD, Thabane L. Varied overground walking-task practice versus body-weight-supported treadmill training in ambulatory adults within one year of stroke: A randomized controlled trial protocol. BMC Neurology. 2011; 11(1). doi: 10.1186/1471-2377-11-129
[20]Frigon A, Rossignol S. Experiments and models of sensorimotor interactions during locomotion. Biological Cybernetics. 2006; 95(6):607–27. doi: 10.1007/s00422-006-0129-x
[21]Duysens J, Van de Crommert HWA. Neural control of locomotion; Part 1: The central pattern generator from cats to humans. Gait & Posture. 1998; 7(2):131–41. doi: 10.1016/s0966-6362(97)00042-8
[22]Forssberg H, Grillner S. The locomotion of the acute spinal cat injected with clonidine i.v. Brain Research. 1973; 50(1):184–6. doi: 10.1016/0006-8993(73)90606-9
[23]Adams MM, Hicks AL. Comparison of the effects of body-weight-supported treadmill training and tilt-table standing on spasticity in individuals with chronic spinal cord injury. The Journal of Spinal Cord Medicine . 2011; 34(5):488–94. doi: 10.1179/2045772311y.0000000028
[24]Dietz V. Body weight supported gait training: From laboratory to clinical setting. Brain Research Bulletin. 2009; 78(1):I–VI. doi: 10.1016/s0361-9230(08)00410-3
[25]Finch L, Barbeau H, Arsenault B. Influence of body weight support on normal human gait: Development of a gait retraining strategy. Physical Therapy. 1991; 71(11):842–55. doi: 10.1093/ptj/71.11.842
[26]Marsolais EB, Kobetic RU. Implantation techniques and experience with percutaneous intramuscular electrodes in the lower extremities. Journal of Rehabilitation Research and Development. 1986; 23(3):1-8.
[27]Behrman AL, Harkema SJ. Locomotor training after human spinal cord injury: A series of case studies. Physical Therapy. 2000; 80(7):688-700. PMID: 10869131
[28]Morawietz C, Moffat F. Effects of locomotor training after incomplete spinal cord injury: A systematic review. Archives of Physical Medicine and Rehabilitation. 2013; 94(11):2297–308. doi: 10.1016/j.apmr.2013.06.023
[29]Wessels M, Lucas C, Eriks I, de Groot S. Body weight-supported gait training for restoration of walking in people with an incomplete spinal cord injury: A systematic review. Journal of Rehabilitation Medicine. 2010; 42(6):513–9. doi: 10.2340/16501977-0525
[1]Rahimi Movaghar V, Sayyah MK, Akbari H, Khorramirouz R, Rasouli MR, Moradi-Lakeh M, et al. Epidemiology of traumatic spinal cord injury in developing countries: A systematic review. Neuroepidemiology. 2013; 41(2):65–85. doi: 10.1159/000350710
[2]Dumont RJ, Okonkwo DO, Verma S, Hurlbert RJ, Boulos PT, Ellegala DB, et al. Acute spinal cord injury, part I: Pathophysiologic mechanisms. Clinical Neuropharmacology. 2001; 24(5):254–64. doi: 10.1097/00002826-200109000-00002
[3]American Spinal Injury Association. International standards for neurological classification of spinal cord injury, revised 2000. Atlanta, GA: American Spinal Injury Association; 2008.
[4]Dobkin BH, Havton LA. Basic advances and new avenues in therapy of spinal cord injury. Annual Review of Medicine. 2004; 55(1):255–82. doi: 10.1146/annurev.med.55.091902.104338
[5]Mehrholz J, Kugler J, Pohl M. Locomotor training for walking after spinal cord injury. Cochrane Database of Systematic Reviews. 2012. doi: 10.1002/14651858.cd006676.pub3
[6]Sekhon LHS, Fehlings MG. Epidemiology, demographics, and pathophysiology of acute spinal cord injury. Spine. 2001; 26(Supplement):S2–S12. doi: 10.1097/00007632-200112151-00002
[7]Waters R. Motor and sensory recovery following incomplete tetraplegia. Archives of Physical Medicine and Rehabilitation. 1994; 75(3):306–11. doi: 10.1016/0003-9993(94)90034-5
[8]Thuret S, Moon LDF, Gage FH. Therapeutic interventions after spinal cord injury. Nature Reviews Neuroscience. 2006; 7(8):628–43. doi: 10.1038/nrn1955
[9]Joghataei MT, Mohammad K, Rahgozar M, Siadati S. [Prevalence of some paralysis and limb amputation disabilities in Iran national epidemiological survey (Persian)]. Archives of Rehabilitation. 2002; 3(1):7-16.
[10]Ayyoubian M, Abdollahi I, Amiri M. [Study cause of SCI in client user of rehabilitation services (Persian)]. Archives of Rehabilitation. 2005; 5(4):18-23.
[11]Jackson AB. Overview of spinal cord injury anatomy & physiology [Internet]. 2000 [Updated 2011 August 9]. Available from: www.spinalcord.uab.edu/show.asp?durkiZ32105
[12]Azimian M, Dadkhah A. Measurment of frequency of signs & symptoms in 120 cases with cord injury. Iranian Rehabilitation Journal. 2008; 6(1):68-72.
[13]Van der Salm A, Nene AV, Maxwell DJ, Veltink PH, Hermens HJ, IJzerman MJ. Gait impairments in a group of patients with incomplete spinal cord injury and their relevance regarding therapeutic approaches using functional electrical stimulation. Artificial Organs. 2005; 29(1):8–14. doi: 10.1111/j.1525-1594.2004.29004.x
[14]Harvey LA. Physiotherapy rehabilitation for people with spinal cord injuries. Journal of Physiotherapy. 2016; 62(1):4–11. doi: 10.1016/j.jphys.2015.11.004
[15]Bromley I. Tetraplegia and paraplegia: A guide for physiotherapists. London: Churchill Livingstone; 2006.
[16]Behrman AL, Bowden MG, Nair PM. Neuroplasticity after spinal cord injury and training: An Emerging Paradigm Shift in Rehabilitation and Walking Recovery. Physical Therapy. 2006; 86(10):1406–25. doi: 10.2522/ptj.20050212
[17]Barbeau H, Fung J. The role of rehabilitation in the recovery of walking in the neurological population. Current Opinion in Neurology. 2001; 14(6):735–40. doi: 10.1097/00019052-200112000-00009
[18]Volker D. Neuronal plasticity after spinal cord injury: Significance for present and future treatments. The Journal of Spinal Cord Medicine. 2006; 29(5):481–8. doi: 10.1080/10790268.2006.11753897
[19]DePaul VG, Wishart LR, Richardson J, Lee TD, Thabane L. Varied overground walking-task practice versus body-weight-supported treadmill training in ambulatory adults within one year of stroke: A randomized controlled trial protocol. BMC Neurology. 2011; 11(1). doi: 10.1186/1471-2377-11-129
[20]Frigon A, Rossignol S. Experiments and models of sensorimotor interactions during locomotion. Biological Cybernetics. 2006; 95(6):607–27. doi: 10.1007/s00422-006-0129-x
[21]Duysens J, Van de Crommert HWA. Neural control of locomotion; Part 1: The central pattern generator from cats to humans. Gait & Posture. 1998; 7(2):131–41. doi: 10.1016/s0966-6362(97)00042-8
[22]Forssberg H, Grillner S. The locomotion of the acute spinal cat injected with clonidine i.v. Brain Research. 1973; 50(1):184–6. doi: 10.1016/0006-8993(73)90606-9
[23]Adams MM, Hicks AL. Comparison of the effects of body-weight-supported treadmill training and tilt-table standing on spasticity in individuals with chronic spinal cord injury. The Journal of Spinal Cord Medicine . 2011; 34(5):488–94. doi: 10.1179/2045772311y.0000000028
[24]Dietz V. Body weight supported gait training: From laboratory to clinical setting. Brain Research Bulletin. 2009; 78(1):I–VI. doi: 10.1016/s0361-9230(08)00410-3
[25]Finch L, Barbeau H, Arsenault B. Influence of body weight support on normal human gait: Development of a gait retraining strategy. Physical Therapy. 1991; 71(11):842–55. doi: 10.1093/ptj/71.11.842
[26]Marsolais EB, Kobetic RU. Implantation techniques and experience with percutaneous intramuscular electrodes in the lower extremities. Journal of Rehabilitation Research and Development. 1986; 23(3):1-8.
[27]Behrman AL, Harkema SJ. Locomotor training after human spinal cord injury: A series of case studies. Physical Therapy. 2000; 80(7):688-700. PMID: 10869131
[28]Morawietz C, Moffat F. Effects of locomotor training after incomplete spinal cord injury: A systematic review. Archives of Physical Medicine and Rehabilitation. 2013; 94(11):2297–308. doi: 10.1016/j.apmr.2013.06.023
[29]Wessels M, Lucas C, Eriks I, de Groot S. Body weight-supported gait training for restoration of walking in people with an incomplete spinal cord injury: A systematic review. Journal of Rehabilitation Medicine. 2010; 42(6):513–9. doi: 10.2340/16501977-0525
[30]Alexeeva N, Sames C, Jacobs PL, Hobday L, DiStasio MM, Mitchell SA, et al. Comparison of training methods to improve walking in persons with chronic spinal cord injury: A randomized clinical trial. The Journal of Spinal Cord Medicine. 2011; 34(4):362–79. doi: 10.1179/2045772311y.0000000018
[31]Sharif H, Gammage K, Chun S, Ditor D. Effects of FES-Ambulation Training on locomotor function and health-related quality of life in individuals with spinal cord injury. Topics in Spinal Cord Injury Rehabilitation. 2014; 20(1):58–69. doi: 10.1310/sci2001-58
[32]Salavati M, Negahban H, Mazaheri M, Soleimanifar M, Hadadi M, Sefiddashti L, et al. The Persian version of the Berg Balance Scale: Inter and intra-rater reliability and construct validity in elderly adults. Disability and Rehabilitation. 2012; 34(20):1695–8. doi: 10.3109/09638288.2012.660604
[33]Fritz SL, Merlo Rains AM, Rivers ED, Peters DM, Goodman A, Watson ET, et al. An intensive intervention for improving gait, balance, and mobility in individuals with chronic incomplete spinal cord injury: A pilot study of activity tolerance and benefits. Archives of Physical Medicine and Rehabilitation. 2011; 92(11):1776–84. doi: 10.1016/j.apmr.2011.05.006
[34]Forrest GF, Lorenz DJ, Hutchinson K, VanHiel LR, Basso DM, Datta S, et al. Ambulation and balance outcomes measure different aspects of recovery in individuals with chronic, incomplete spinal cord injury. Archives of Physical Medicine and Rehabilitation. 2012; 93(9):1553–64. doi: 10.1016/j.apmr.2011.08.051
[35]Harkema SJ, Schmidt-Read M, Lorenz DJ, Edgerton VR, Behrman AL. Balance and ambulation improvements in individuals with chronic incomplete spinal cord injury using Locomotor Training–Based rehabilitation. Archives of Physical Medicine and Rehabilitation. 2012; 93(9):1508–17. doi: 10.1016/j.apmr.2011.01.024
[36]Raeisi Dehkordi M, Sadeghi H, Bani Talebi E. [The comparison of traditional exercises & Body Weight Supported Training (BWST) exercises on sensory-motor function, quality and quantity of walking in paraplegic spinal cord injured persons (Persian)]. Archives of Rehabilitation. 2015; 15(4):22-31.
[37]Stevens SL, Caputo JL, Fuller DK, Morgan DW. Effects of underwater treadmill training on leg strength, balance, and walking performance in adults with incomplete spinal cord injury. The Journal of Spinal Cord Medicine. 2014; 38(1):91–101. doi: 10.1179/2045772314y.0000000217
[38]Foster H, DeMark L, Spigel PM, Rose DK, Fox EJ. The effects of backward walking training on balance and mobility in an individual with chronic incomplete spinal cord injury: A case report. Physiotherapy Theory and Practice. 2016; 32(7):536–45. doi: 10.1080/09593985.2016.1206155
[39]Sadrossadat SJ, Sadrossadat L. The role of self-esteem on vocational rehabilitation of people with spinal cord injury. Iranian Rehabilitation Journal. 2007; 5(1):56-9.
[31]Sharif H, Gammage K, Chun S, Ditor D. Effects of FES-Ambulation Training on locomotor function and health-related quality of life in individuals with spinal cord injury. Topics in Spinal Cord Injury Rehabilitation. 2014; 20(1):58–69. doi: 10.1310/sci2001-58
[32]Salavati M, Negahban H, Mazaheri M, Soleimanifar M, Hadadi M, Sefiddashti L, et al. The Persian version of the Berg Balance Scale: Inter and intra-rater reliability and construct validity in elderly adults. Disability and Rehabilitation. 2012; 34(20):1695–8. doi: 10.3109/09638288.2012.660604
[33]Fritz SL, Merlo Rains AM, Rivers ED, Peters DM, Goodman A, Watson ET, et al. An intensive intervention for improving gait, balance, and mobility in individuals with chronic incomplete spinal cord injury: A pilot study of activity tolerance and benefits. Archives of Physical Medicine and Rehabilitation. 2011; 92(11):1776–84. doi: 10.1016/j.apmr.2011.05.006
[34]Forrest GF, Lorenz DJ, Hutchinson K, VanHiel LR, Basso DM, Datta S, et al. Ambulation and balance outcomes measure different aspects of recovery in individuals with chronic, incomplete spinal cord injury. Archives of Physical Medicine and Rehabilitation. 2012; 93(9):1553–64. doi: 10.1016/j.apmr.2011.08.051
[35]Harkema SJ, Schmidt-Read M, Lorenz DJ, Edgerton VR, Behrman AL. Balance and ambulation improvements in individuals with chronic incomplete spinal cord injury using Locomotor Training–Based rehabilitation. Archives of Physical Medicine and Rehabilitation. 2012; 93(9):1508–17. doi: 10.1016/j.apmr.2011.01.024
[36]Raeisi Dehkordi M, Sadeghi H, Bani Talebi E. [The comparison of traditional exercises & Body Weight Supported Training (BWST) exercises on sensory-motor function, quality and quantity of walking in paraplegic spinal cord injured persons (Persian)]. Archives of Rehabilitation. 2015; 15(4):22-31.
[37]Stevens SL, Caputo JL, Fuller DK, Morgan DW. Effects of underwater treadmill training on leg strength, balance, and walking performance in adults with incomplete spinal cord injury. The Journal of Spinal Cord Medicine. 2014; 38(1):91–101. doi: 10.1179/2045772314y.0000000217
[38]Foster H, DeMark L, Spigel PM, Rose DK, Fox EJ. The effects of backward walking training on balance and mobility in an individual with chronic incomplete spinal cord injury: A case report. Physiotherapy Theory and Practice. 2016; 32(7):536–45. doi: 10.1080/09593985.2016.1206155
[39]Sadrossadat SJ, Sadrossadat L. The role of self-esteem on vocational rehabilitation of people with spinal cord injury. Iranian Rehabilitation Journal. 2007; 5(1):56-9.
نوع مطالعه: پژوهشی |
موضوع مقاله:
فیزیوتراپی
دریافت: 1396/3/19 | پذیرش: 1396/7/1 | انتشار: 1396/10/1
دریافت: 1396/3/19 | پذیرش: 1396/7/1 | انتشار: 1396/10/1
فهرست منابع
1. Rahimi Movaghar V, Sayyah MK, Akbari H, Khorramirouz R, Rasouli MR, Moradi-Lakeh M, et al. Epidemiology of traumatic spinal cord injury in developing countries: A systematic review. Neuroepidemiology. 2013; 41(2):65–85. doi: 10.1159/000350710 [DOI:10.1159/000350710]
2. Dumont RJ, Okonkwo DO, Verma S, Hurlbert RJ, Boulos PT, Ellegala DB, et al. Acute spinal cord injury, part I: Pathophysiologic mechanisms. Clinical Neuropharmacology. 2001; 24(5):254–64. doi: 10.1097/00002826-200109000-00002 [DOI:10.1097/00002826-200109000-00002]
3. American Spinal Injury Association. International standards for neurological classification of spinal cord injury, revised 2000. Atlanta, GA: American Spinal Injury Association; 2008.
4. Dobkin BH, Havton LA. Basic advances and new avenues in therapy of spinal cord injury. Annual Review of Medicine. 2004; 55(1):255–82. doi: 10.1146/annurev.med.55.091902.104338 [DOI:10.1146/annurev.med.55.091902.104338]
5. Mehrholz J, Kugler J, Pohl M. Locomotor training for walking after spinal cord injury. Cochrane Database of Systematic Reviews. 2012. doi: 10.1002/14651858.cd006676.pub3 [DOI:10.1002/14651858.CD006676.pub3]
6. Sekhon LHS, Fehlings MG. Epidemiology, demographics, and pathophysiology of acute spinal cord injury. Spine. 2001; 26(Supplement):S2–S12. doi: 10.1097/00007632-200112151-00002 [DOI:10.1097/00007632-200112151-00002]
7. Waters R. Motor and sensory recovery following incomplete tetraplegia. Archives of Physical Medicine and Rehabilitation. 1994; 75(3):306–11. doi: 10.1016/0003-9993(94)90034-5 [DOI:10.1016/0003-9993(94)90034-5]
8. Thuret S, Moon LDF, Gage FH. Therapeutic interventions after spinal cord injury. Nature Reviews Neuroscience. 2006; 7(8):628–43. doi: 10.1038/nrn1955 [DOI:10.1038/nrn1955]
9. Joghataei MT, Mohammad K, Rahgozar M, Siadati S. [Prevalence of some paralysis and limb amputation disabilities in Iran national epidemiological survey (Persian)]. Archives of Rehabilitation. 2002; 3(1):7-16.
10. Ayyoubian M, Abdollahi I, Amiri M. [Study cause of SCI in client user of rehabilitation services (Persian)]. Archives of Rehabilitation. 2005; 5(4):18-23.
11. Jackson AB. Overview of spinal cord injury anatomy & physiology [Internet]. 2000 [Updated 2011 August 9]. Available from: www.spinalcord.uab.edu/show.asp?durkiZ32105
12. Azimian M, Dadkhah A. Measurment of frequency of signs & symptoms in 120 cases with cord injury. Iranian Rehabilitation Journal. 2008; 6(1):68-72.
13. Van der Salm A, Nene AV, Maxwell DJ, Veltink PH, Hermens HJ, IJzerman MJ. Gait impairments in a group of patients with incomplete spinal cord injury and their relevance regarding therapeutic approaches using functional electrical stimulation. Artificial Organs. 2005; 29(1):8–14. doi: 10.1111/j.1525-1594.2004.29004.x [DOI:10.1111/j.1525-1594.2004.29004.x]
14. Harvey LA. Physiotherapy rehabilitation for people with spinal cord injuries. Journal of Physiotherapy. 2016; 62(1):4–11. doi: 10.1016/j.jphys.2015.11.004 [DOI:10.1016/j.jphys.2015.11.004]
15. Bromley I. Tetraplegia and paraplegia: A guide for physiotherapists. London: Churchill Livingstone; 2006.
16. Behrman AL, Bowden MG, Nair PM. Neuroplasticity after spinal cord injury and training: An Emerging Paradigm Shift in Rehabilitation and Walking Recovery. Physical Therapy. 2006; 86(10):1406–25. doi: 10.2522/ptj.20050212 [DOI:10.2522/ptj.20050212]
17. Barbeau H, Fung J. The role of rehabilitation in the recovery of walking in the neurological population. Current Opinion in Neurology. 2001; 14(6):735–40. doi: 10.1097/00019052-200112000-00009 [DOI:10.1097/00019052-200112000-00009]
18. Volker D. Neuronal plasticity after spinal cord injury: Significance for present and future treatments. The Journal of Spinal Cord Medicine. 2006; 29(5):481–8. doi: 10.1080/10790268.2006.11753897 [DOI:10.1080/10790268.2006.11753897]
19. DePaul VG, Wishart LR, Richardson J, Lee TD, Thabane L. Varied overground walking-task practice versus body-weight-supported treadmill training in ambulatory adults within one year of stroke: A randomized controlled trial protocol. BMC Neurology. 2011; 11(1). doi: 10.1186/1471-2377-11-129 [DOI:10.1186/1471-2377-11-129]
20. Frigon A, Rossignol S. Experiments and models of sensorimotor interactions during locomotion. Biological Cybernetics. 2006; 95(6):607–27. doi: 10.1007/s00422-006-0129-x [DOI:10.1007/s00422-006-0129-x]
21. Duysens J, Van de Crommert HWA. Neural control of locomotion; Part 1: The central pattern generator from cats to humans. Gait & Posture. 1998; 7(2):131–41. doi: 10.1016/s0966-6362(97)00042-8 [DOI:10.1016/S0966-6362(97)00042-8]
22. Forssberg H, Grillner S. The locomotion of the acute spinal cat injected with clonidine i.v. Brain Research. 1973; 50(1):184–6. doi: 10.1016/0006-8993(73)90606-9 [DOI:10.1016/0006-8993(73)90606-9]
23. Adams MM, Hicks AL. Comparison of the effects of body-weight-supported treadmill training and tilt-table standing on spasticity in individuals with chronic spinal cord injury. The Journal of Spinal Cord Medicine . 2011; 34(5):488–94. doi: 10.1179/2045772311y.0000000028 [DOI:10.1179/2045772311Y.0000000028]
24. Dietz V. Body weight supported gait training: From laboratory to clinical setting. Brain Research Bulletin. 2009; 78(1):I–VI. doi: 10.1016/s0361-9230(08)00410-3 [DOI:10.1016/S0361-9230(08)00410-3]
25. Finch L, Barbeau H, Arsenault B. Influence of body weight support on normal human gait: Development of a gait retraining strategy. Physical Therapy. 1991; 71(11):842–55. doi: 10.1093/ptj/71.11.842 [DOI:10.1093/ptj/71.11.842]
26. Marsolais EB, Kobetic RU. Implantation techniques and experience with percutaneous intramuscular electrodes in the lower extremities. Journal of Rehabilitation Research and Development. 1986; 23(3):1-8. [PMID]
27. Behrman AL, Harkema SJ. Locomotor training after human spinal cord injury: A series of case studies. Physical Therapy. 2000; 80(7):688-700. PMID: 10869131 [PMID]
28. Morawietz C, Moffat F. Effects of locomotor training after incomplete spinal cord injury: A systematic review. Archives of Physical Medicine and Rehabilitation. 2013; 94(11):2297–308. doi: 10.1016/j.apmr.2013.06.023 [DOI:10.1016/j.apmr.2013.06.023]
29. Wessels M, Lucas C, Eriks I, de Groot S. Body weight-supported gait training for restoration of walking in people with an incomplete spinal cord injury: A systematic review. Journal of Rehabilitation Medicine. 2010; 42(6):513–9. doi: 10.2340/16501977-0525 [DOI:10.2340/16501977-0525]
30. Alexeeva N, Sames C, Jacobs PL, Hobday L, DiStasio MM, Mitchell SA, et al. Comparison of training methods to improve walking in persons with chronic spinal cord injury: A randomized clinical trial. The Journal of Spinal Cord Medicine. 2011; 34(4):362–79. doi: 10.1179/2045772311y.0000000018 [DOI:10.1179/2045772311Y.0000000018]
31. Sharif H, Gammage K, Chun S, Ditor D. Effects of FES-Ambulation Training on locomotor function and health-related quality of life in individuals with spinal cord injury. Topics in Spinal Cord Injury Rehabilitation. 2014; 20(1):58–69. doi: 10.1310/sci2001-58 [DOI:10.1310/sci2001-58]
32. Salavati M, Negahban H, Mazaheri M, Soleimanifar M, Hadadi M, Sefiddashti L, et al. The Persian version of the Berg Balance Scale: Inter and intra-rater reliability and construct validity in elderly adults. Disability and Rehabilitation. 2012; 34(20):1695–8. doi: 10.3109/09638288.2012.660604 [DOI:10.3109/09638288.2012.660604]
33. Fritz SL, Merlo Rains AM, Rivers ED, Peters DM, Goodman A, Watson ET, et al. An intensive intervention for improving gait, balance, and mobility in individuals with chronic incomplete spinal cord injury: A pilot study of activity tolerance and benefits. Archives of Physical Medicine and Rehabilitation. 2011; 92(11):1776–84. doi: 10.1016/j.apmr.2011.05.006 [DOI:10.1016/j.apmr.2011.05.006]
34. Forrest GF, Lorenz DJ, Hutchinson K, VanHiel LR, Basso DM, Datta S, et al. Ambulation and balance outcomes measure different aspects of recovery in individuals with chronic, incomplete spinal cord injury. Archives of Physical Medicine and Rehabilitation. 2012; 93(9):1553–64. doi: 10.1016/j.apmr.2011.08.051 [DOI:10.1016/j.apmr.2011.08.051]
35. Harkema SJ, Schmidt-Read M, Lorenz DJ, Edgerton VR, Behrman AL. Balance and ambulation improvements in individuals with chronic incomplete spinal cord injury using Locomotor Training–Based rehabilitation. Archives of Physical Medicine and Rehabilitation. 2012; 93(9):1508–17. doi: 10.1016/j.apmr.2011.01.024 [DOI:10.1016/j.apmr.2011.01.024]
36. Raeisi Dehkordi M, Sadeghi H, Bani Talebi E. [The comparison of traditional exercises & Body Weight Supported Training (BWST) exercises on sensory-motor function, quality and quantity of walking in paraplegic spinal cord injured persons (Persian)]. Archives of Rehabilitation. 2015; 15(4):22-31.
37. Stevens SL, Caputo JL, Fuller DK, Morgan DW. Effects of underwater treadmill training on leg strength, balance, and walking performance in adults with incomplete spinal cord injury. The Journal of Spinal Cord Medicine. 2014; 38(1):91–101. doi: 10.1179/2045772314y.0000000217 [DOI:10.1179/2045772314Y.0000000217]
38. Foster H, DeMark L, Spigel PM, Rose DK, Fox EJ. The effects of backward walking training on balance and mobility in an individual with chronic incomplete spinal cord injury: A case report. Physiotherapy Theory and Practice. 2016; 32(7):536–45. doi: 10.1080/09593985.2016.1206155 [DOI:10.1080/09593985.2016.1206155]
39. Sadrossadat SJ, Sadrossadat L. The role of self-esteem on vocational rehabilitation of people with spinal cord injury. Iranian Rehabilitation Journal. 2007; 5(1):56-9.
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |