دوره 24، شماره 3 - ( پاییز 1402 )
دوره، شماره، فصل و سال، شماره مسلسل |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Mehraban S, Bahmani B, Azkhosh M, Khanjani M S, Azimian M. Facilitators and Barriers to Adapting to the Disease: The Lived Experience of Patients With Multiple Sclerosis. jrehab 2023; 24 (3) :328-345
URL: http://rehabilitationj.uswr.ac.ir/article-1-3251-fa.html
URL: http://rehabilitationj.uswr.ac.ir/article-1-3251-fa.html
مهربان شفیق، بهمنی بهمن، ازخوش منوچهر، خانجانی محمدسعید، عظیمیان مجتبی. تسهیلکنندهها و موانع سازگاری با بیماری: تجربه زیسته بیماران مبتلا به مولتیپل اسکلروزیس. مجله توانبخشی. 1402; 24 (3) :328-345
URL: http://rehabilitationj.uswr.ac.ir/article-1-3251-fa.html
شفیق مهربان1 

 ، بهمن بهمنی*2
، بهمن بهمنی*2 

 ، منوچهر ازخوش1
، منوچهر ازخوش1 

 ، محمدسعید خانجانی1
، محمدسعید خانجانی1 

 ، مجتبی عظیمیان3
، مجتبی عظیمیان3 




 ، بهمن بهمنی*2
، بهمن بهمنی*2 

 ، منوچهر ازخوش1
، منوچهر ازخوش1 

 ، محمدسعید خانجانی1
، محمدسعید خانجانی1 

 ، مجتبی عظیمیان3
، مجتبی عظیمیان3 


1- گروه مشاوره، دانشکده علوم رفتاری، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران.
2- گروه مشاوره، دانشکده علوم رفتاری، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران. ،bbahmani43@yahoo.com
3- گروه علوم بالینی، دانشکده علوم توانبخشی، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران.
2- گروه مشاوره، دانشکده علوم رفتاری، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران. ،
3- گروه علوم بالینی، دانشکده علوم توانبخشی، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران.
متن کامل [PDF 2452 kb]
(1614 دریافت)
| چکیده (HTML) (8081 مشاهده)
متن کامل: (2823 مشاهده)
مقدمه
مولتیپلاسکلروزیس (اماس) بیماری مزمنی است که باعث تغییرات گسترده در ماده خاکستری و سفید، تخریب میلین و آسیب به آکسونها در سیستم عصبی مرکزی میشود. اماس عمدتاً در بزرگسالان ظاهر میشود و بیشتر زنان سنین 20 تا 40 سال را تحت تأثیر قرار میدهد [1]. تحقیقات انجامشده نشان میدهد حدود 60 تا 70 هزار نفر در ایران به بیماری اماس مبتلا هستند [2]. اعتمادیفر و همکاران شیوع اماس 54/15 و بروز آن را 5/87 در هر 100000 نفر گزارش کردهاند. بنابراین ایران دارای شیوع متوسط به بالا در اماس است [3]. مبتلایان به اماس علائمی مانند از دست دادن بینایی، اختلال در حرکت، بیاختیاری، خستگی، ناراحتی، اسپاسم، مشکلات هماهنگی و اختلال عملکرد شناختی دارند [4]. افراد مبتلا به اماس کمبودهای متعددی را در زندگی تجربه میکنند که سازگاری با آنها، بیمار را وادار به ایجاد تغییرات گستردهای در سبک زندگی میکند [5]. اماس که با عدم اطمینان درمورد علائم بیماری، تشخیص، پیشآگهی و درمان مشخص میشود، با کاهش سازگاری روانیاجتماعی همراه است. بعضی از بیماران اماس برای سازگاری بهتر با بیماری از رژیم غذایی و مکملهای خاص، فعالیت بدنی و مدیریت استرس استفاده میکنند [6]. همایونی و همکاران [7] راهبردهای مقابله، حمایت اجتماعی و اوقات فراغت را بهعنوان تسهیلگرهای سازگاری و کیفیت زندگی نام بردند. عواملی مانند منفعل نبودن در مقابل بیماری، پذیرش و مدیریت احساسهای خود و سعی در تمرکز بر نکات مثبت، باعث تسهیل در سازگاری با بیماری مزمن میشود [8]. یافتههای پژوهش دنیسون و همکاران [9] نشان دادند استرس ادراکشده، راهبردهای مقابلهای هیجانمدار و عدم اطمینان با سازگاری بدتر با اماس مرتبط هستند و بهعنوان موانع سازگاری شناسایی شدند.
بیماران هنگام مقابله با بیماری با موانع متعددی روبهرو میشوند. غفاری و همکاران [10] گزارش کردند بیماران به دلیل تنفر از ترحم دیگران، ترس از پذیرفته نشدن و بیکار شدن بیماریشان را افشا نمیکنند. از طرفی دیگر میک و همکاران [11] انکار و پنهانسازی بیماری را بهعنوان راهبردهای مقابله برای سازگار شدن با بیماری اماس نام بردند. این تلاش برای پنهان کردن بیماری به دلیل اجتناب از متفاوت دیده شدن در جامعه است. از دیگر عوامل مرتبط با سازگاری ضعیف در بیماران اماس، استفاده از راهبردهای مقابلهای هیجانمدار، مانند اجتناب و تفکر آرزومندانه (خیالی) و کاهش استفاده از راهبردهای مقابله، مانند حل مسئله و جستوجوی حمایت اجتماعی [12] هستند.
بسیاری از مطالعات درزمینه سازگاری با بیماری اماس با استفاده از روش کمی انجام شدهاند و در اکثر مطالعات تجربیات بیماران در درک منابع کمککننده یا موانع پیشرو جهت سازگاری با بیماری کاوش نشده است. استفاده از ابزار کمی مانند پرسشنامهها بیمار را محدود به پاسخگویی در جهت خاصی میکند و ممکن است نتایج از واقعیت تجربهشده فاصله بگیرند. همچنین محتوای اجتماعیفرهنگی و سیستمهای اعتقادی میتواند بر تجربیات بیماران در مقابله و سازگاری با بیماری تأثیر بگذارد. به دلیل ماهیت تشدیدکننده و بهبودشونده اماس، سازگاری بیماران با آن پیچیده میشود. بنابراین بررسی تجارب بیماران از سازگاری با اماس میتواند بینش مفیدی برای خانوادهها و متخصصان مراقبتهای بهداشتی برای حمایت از آنها ارائه کند. هدف مطالعه حاضر بررسی عوامل تسهیلکننده و موانع سازگاری با اماس در بیماران ایرانی با استفاده از روش تحقیق کیفی است.
روشها
مطالعه حاضر بهعنوان یک مطالعه کیفی با رویکرد پدیدارشناسی توصیفی با استفاده از مصاحبه با شرکتکنندگان مبتلا به اماس طراحی شد. شرکتکنندگان 14 بیمار مبتلا به اماس در شهر تهران بودند که با استفاده از نمونهگیری هدفمند و در دسترس از بیمارستان رفیده توسط محقق شناسایی و انتخاب شدند. در ملاکهای ورود، به دلیل انتخاب شرکتکنندگانی با حداکثر تنوع محدودیتی برای شرکتکنندگان ازلحاظ جنسیت، وضعیت تأهل و اشتغال، نوع اماس و نمره مقیاس وضعیت ناتوانی گسترده در نظر گرفته نشد. دارا بودن حداقل سن 18 سال و بالاتر و مدتزمان بیماری برای ورود به مطالعه 3 سال و بیشتر در نظر گرفته شد. ملاکهای خروج از مطالعه: وجود بیماری سایکوتیک و سابقه بستری در بیمارستان روانی (طبق سوابق پرونده پزشکی بیماران)، ابتلا به سایر اختلالهای نورولوژیک، مانند صرع، میگرن و پارکینسون.
حجم نمونه براساس اشباع نظری دادهها بود. در تحقیقات کیفی، اشباع دادهها اغلب بهعنوان یک اصل نمونهگیری استفاده میشود [13]. به این معنی که نمونهگیری بهطور مداوم تا اشباع دادهها و تا حدی انجام شد که هیچ داده جدیدی تولید نشد. اشباع دادهها در مصاحبه 14 به دست آمد.
استحکام دادهها
برای ارزیابی و صحت، دادهها براساس معیارهای چهارگانه اعتبار، قابلیت اعتماد، قابلیت انتقال و قابلیت تأیید گوبا و لینکن [14] اعتبارسنجی شدند. برای افزایش اعتبار، اطلاعات هر مصاحبه پس از تجزیهوتحلیل در اختیار شرکتکنندگان قرار گرفت تا یافتهها را بررسی کنند و درباره صحت تفاسیر نظر دهند. بهمنظور افزایش قابلیت اعتماد، مضامین توسط بقیه اعضای گروه پژوهش و اساتید آشنا به رویکردهای کیفی بررسی شدند. محققان با تعلیق ایدههای قبلی خود در حین استخراج مضامین از توصیف شرکتکنندگان، قابلیت تأیید مطالعه را تقویت کردند. به منظور تقویت قابلیت انتقال، محققان از توصیف تمام جزئیات تحقیق، از نمونهگیری گرفته تا جمعآوری و تجزیهوتحلیل دادهها و همچنین بررسی و مقایسه دادهها استفاده کردند. همچنین شرکتکنندگان با حداکثر تنوع انتخاب شدند.
جمعآوری دادهها
مصاحبهها از مورخه 1 اسفند 1400 تا 1 خرداد 1401 به مدت 3 ماه انجام شدند. 12 مصاحبه حضوری و رودررو انجام شد. 2 مصاحبه به دلیل مسافت طولانی و مشکل در جابهجایی ازطریق تلفن انجام شد. دادهها با استفاده از مصاحبههای نیمهساختاریافته در مکانهای مناسبی که توسط شرکتکنندگان پیشنهاد شده بود، جمعآوری شدند.
مصاحبه با سؤالات باز آغاز شد، مانند آیا میتوانید درمورد تجربه خود از اماس به من بگویید؟ درمورد برخی از فعالیتهایی که انجام دادهاید و به شما در سازگاری با اماس کمک کرده یا مفید نبودهاند بگویید؟ بعد از پاسخهای شرکتکنندگان به سؤالات مصاحبه، از پرسشهای روشنکننده و تشویقکننده استفاده شد، مانند «لطفاً در مورد…» یا «میتوانید بیشتر توضیح دهید؟». در 2 مصاحبه به هنگام احساس خستگی شرکتکنندگان، ادامه مصاحبه به وقت دیگری در همان روز موکول شد. زمان مصاحبهها از 30 تا 60 دقیقه به طول انجامید.
روش تجزیهوتحلیل مصاحبهها
مصاحبهها براساس روش پدیدارشناسی کلایزی [15] و با استفاده از نرمافزار MAXQDA نسخه 2020 تحلیل شدند. رویکرد 7 مرحلهای کلایزی برای استخراج مفاهیم مرتبط از تجربیات زیسته و سازماندهی دادههای روایتی در مطالعات پدیدارشناسی به کار میرود [16].
مرحله اول خواندن متن کامل هر مصاحبه، آشنا شدن و به دست آوردن یک حس کلی از هر تجربه توصیف شده بود. در مرحله دوم یا درک عمق معانی با عمیقتر کردن متن مصاحبهها انجام شد. در مرحله سوم یا فرموله کردن عبارات، جملات مهم و قابلتوجه گفتههای شرکتکنندگان استخراج شد. مرحله چهارم یا فرایند معنا بخشیدن به عبارات مهم نیز انجام شد. در مرحله پنجم که دستهبندی مفاهیم / معانی و موضوعات انجام میشود، مفاهیم مرتبط طبقهبندی شدند. در مرحله ششم یا شرح کامل موضوعات موردنظر، مفاهیم طبقهبندیشده با جزئیات بیشتری تشریح و بررسی شدند. درنهایت، در مرحله هفتم یا اعتبارسنجی یافتهها، گرفتن بازخورد از شرکتکنندگان درمورد تجزیهوتحلیل تجربههایشان بود.
یافتهها
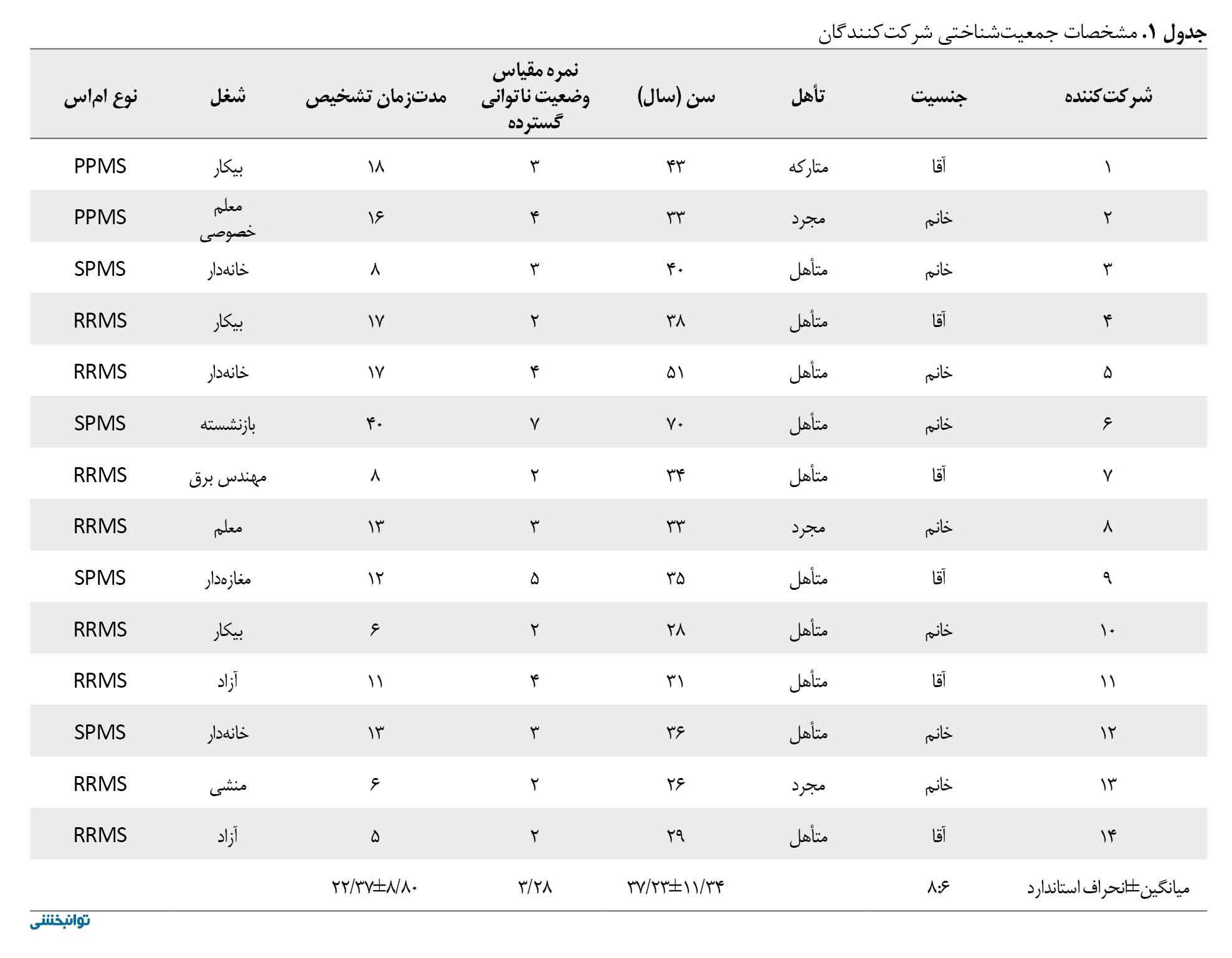
میانگین و انحراف استاندارد سن شرکتکنندگان 11/34±37/23 سال و مدت بیماری از زمان تشخیص 8/80±15 سال بود. 6 شرکتکننده مرد و 8 نفر زن بودند. سایر مشخصات شرکتکنندگان در جدول شماره 1 ارائه شده است.
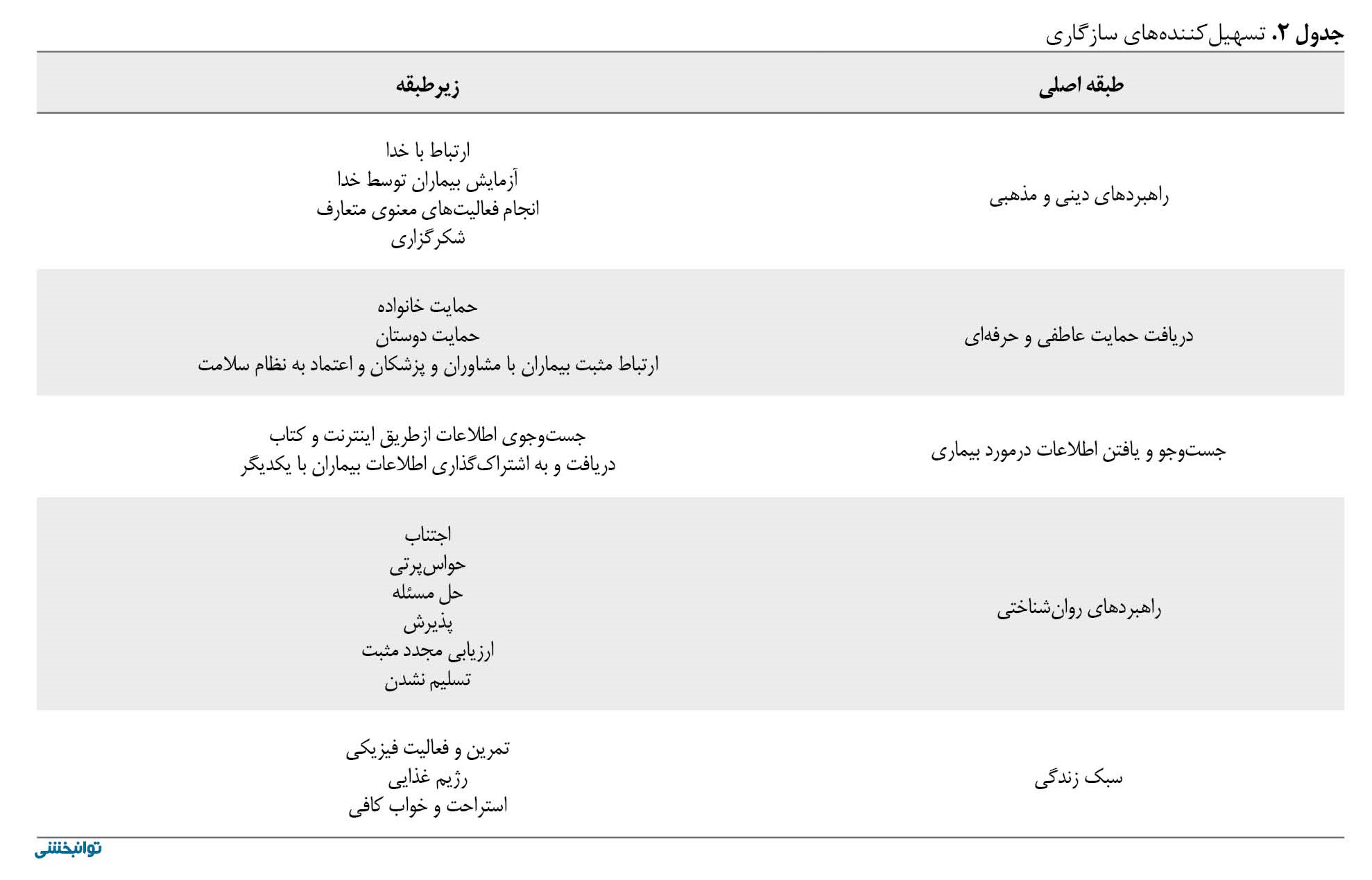
تحلیل طبقات برگرفته از مصاحبه با بیماران بود و جهت نامگذاری طبقات از مدل نظری خاصی استفاده نشد که در بخش تسهیلکنندههای سازگاری شامل 5 طبقه اصلی و 18 طبقه فرعی بود (جدول شماره 2).
بخش موانع سازگاری نیز در 3 طبقه اصلی و 8 طبقه فرعی قرار گرفتند. در ادامه یافتهها به تفصیل شرح داده میشوند (جدول شماره 3).

راهبردهای دینی و مذهبی
این طبقه اصلی از زیرطبقات ارتباط با خدا، آزمایش بیماران توسط خدا، انجام فعالیتهای معنوی مرسوم و شکرگزاری تشکیل شده است.
ارتباط با خدا
اکثر شرکتکنندگان بیماری را راهی برای نزدیکتر شدن به خدا و رسیدن به آرامش میدانستند و در زمان محدودیتهای جسمانی برای بهبودی از خدا کمک میخواستند. «من از این بیماری (اماس) به تعالی رسیدم. در حدی که به خدا نزدیک شدم. خدا من رو راضی کرد و دستهای من رو گرفت. جز خدا هیچکس با من نبود» (شرکتکننده 6).
آزمایش بیماران توسط خدا
شرکتکنندگان معتقد بودند که با بیماری اماس از طرف خدا آزمایش میشوند تا رحمت الهی را به جای آورند. «دلیل اینکه خدا به من بیماری داده این است که من رو دوست داره. این بیماری نیست، هدیه خداوند هست. من باید این آزمایش الهی را با موفقیت انجام بدهم» (شرکتکننده 11).
انجام فعالیتهای معنوی مرسوم
شرکتکنندگان برای سازگار شدن و کنار آمدن با اماس به فعالیتهای مختلف مذهبی ازجمله نماز خواندن، زیارت حرم و اماکن متبرکه (امام رضا (ع) و امام حسین (ع))، روزه و تلاوت قرآن و نذر کردن روی آورده بودند. شرکتکننده 8 تجربهاش را اینگونه توصیف کرد: «بعداز اولین حمله اماس، با پدرم به مشهد رفتیم من شب را کنار حرم امام رضا خوابیدم، از اون روز تا الآن حمله شدید اماس نداشتم، امام رضا به من کمک کرد».
شکرگزاری
شرکتکنندگان به این دلیل که خداوند به آنها فرصت بیشتر داد تا بتوانند زندگی خود را مدیریت کنند و نیز برای داشتن تواناییهای حرکتی شکر میکردند. «خدا را شکر وقتی بیماری خودم را با سایر بیماریها مقایسه میکنم خدا را صدها بار شکر میکنم، اگر نابینا میشدم یا قطع نخاع میشدم هیچوقت نمیتوانستم به زندگی ادامه بدهم» (شرکتکننده 4).
دریافت حمایت عاطفی و حرفهای
این طبقه اصلی از 3 زیرطبقه حمایت خانواده، حمایت دوستان و ارتباط مثبت بیماران با مشاوران و پزشکان و اعتماد به نظام سلامت تشکیل شده است.
حمایت خانواده
شرکتکنندگان برای حمایت ازطرف خانواده و دوستان و کادر درمان، بهویژه در ابتدای دریافت تشخیص و اهمیت آن در شکلگیری احساسات مثبت و رفع نگرانی آنها صحبت کردند. «من خوششانس هستم که شوهرم بدون توجه به شرایط من از من حمایت میکند. او (شوهر) نیز مرا تشویق میکند که من ادامه دهم» (شرکتکننده 3).
حمایت دوستان
حمایت شدن از جانب دوستان بهعنوان عاملی مهم در کنار آمدن بیماران مطرح شد. «دوستانم که به ملاقاتم آمدند خیلی خوشحال شدم. آنها نمیتوانند کاری برای من بکنند، ولی بودنشان درکنارم باعث دلگرمی من شده و از بودن در کنارشان احساس آرامش میکنم» (شرکتکننده 1).
ارتباط مثبت بیماران با مشاوران و پزشکان و اعتماد به نظام سلامت
گوش دادن به بیمار، در دسترس بودن و اطمینان دادن به بیمار، اختصاص وقت بیشتر هنگام ویزیت توسط پزشک و ارجاع بیمار به مراکز درمانی مناسب، از عوامل تسهیلکننده در سازگاری با بیماری اماس بود. «نحوه برخورد پزشک خیلی تأثیر داره. برای بیمار وقت بزاره صحبت کنه همین خیلی کمک میکنه» (شرکتکننده 2).
جستوجو و یافتن اطلاعات درمورد بیماری
این طبقه اصلی از 2 زیرطبقه فرعی جستوجوی اطلاعات ازطریق اینترنت و کتابها و دریافت و اشتراکگذاری اطلاعات بیماران با همدیگر تشکیل شده است.
جستوجوی اطلاعات ازطریق اینترنت و کتابها
ازنظر شرکتکنندگان جستوجوی اطلاعات راهی برای شناخت بهتر بیماری اماس است. «ازطریق دوستان اماسی و تجاربشون، کتابهای سفر من با اماس و کتاب پروتکل والس برای بهبودی بیماران اماس رو تهیه کردم و خوندم» (شرکتکننده 3).
دریافت و اشتراکگذاری اطلاعات بیماران با همدیگر
بهرهمندی از تجربیات دیگران و نیز به اشتراک گذاشتن تجربه خود با بیمارانی که تازه تشخیص دریافت کردند، از عوامل مهم سازگاری اولیه با اماس بود. خانم شرکتکننده 12 در این خصوص بیان کرد: «دوست برادرم 5 سال قبل از من اماس داشت، وقتی با او صحبت کردم خیلی به من کمک کرد. دیگر احساس نمیکردم به سوی یک دنیای ناشناخته میروم».
راهبردهای روانشناختی
طبقات فرعی زیرمجموعه این طبقه شامل اجتناب، حواسپرتی، حل مسئله، پذیرش، ارزیابی مجدد مثبت و تسلیم نشدن هستند که بیماران فعالانه در زندگی روزمره به کار بردند.
اجتناب
برخی از شرکتکنندگان پس از اطلاع از تشخیص و وضعیت بیماری خود میخواستند آن را فراموش کنند. «علاقهای ندارم بدونم این بیماری چی هست و زیاد هم نگرانش نیستم و سعی میکنم درموردش فکر نکنم. من حتی تاریخ آزمایشها و امآرآی رو عمداً فراموش میکنم» (شرکتکننده 13).
حواسپرتی
برخی نیز به تکنیکهای حواسپرتی، مانند نوشتن شعر، خواندن، قالیبافی، تماشای فیلم، گوش دادن به موسیقی و معاشرت با دوستان خود روی آوردند «تو خونه تنهام. من خودم رو سرگرم پخت غذاهای وقتگیر میکنم تا بیماری یادم بره» (شرکت کننده 1).
حل مسئله
شرکتکنندگان بیان کردند چگونه از دست دادن تواناییهای قبلی خود را پذیرفتند و با یافتن راهها و علایق جدید با بیماری اماس کنار آمدند. «من ننشستم و افسوس نخوردم. ادامه دادم و دنبال منشأ مشکل گشتم تا حل کنم. به خودم گفتم خب مشکل چیه؟ مشکل بیماری منه. خب حالا باید چه کارکنم؟ دنبال راههای درمان و کنار آمدن باهاش رفتم» (شرکتکننده 10).
پذیرش
برخی از شرکتکنندگان ترجیح دادند بهجای انکار و مبارزه با بیماری، آن را بهعنوان بخشی عادی از زندگی بپذیرند. «ابتدای بیماری فکر میکنید، میتوانید اماس را شکست دهید، اما هرچه بیشتر ادامه مییابد، متوجه میشوید که واقعاً نمیتوانید آن را درمان کنید و میپذیرید که این بیماری همیشه با شماست» (شرکتکننده 12).
ارزیابی مجدد مثبت
تعدادی از شرکتکنندگان سعی کردند افکار منفی خود را در تلاش برای مثبتاندیشی تغییر دهند. «درسته که بیماری موقعیت منفی است، اما در زندگی من موارد مثبت زیادی وجود دارد، من خانوادهای دارم که حامی هستن، همسرم من رو دوست داره، به سفر میرویم، میخندیم» (شرکتکننده 4).
تسلیم نشدن
شرکتکنندگان در هنگام مواجهه با چالشها توانسته بودند تحمل کنند و سازگاری برایشان راحتتر بود. «نباید تسلیم اماس بشی. اگه تسلیم بشی باختی. در کنار داروها و امکانات باید جلوش وایسی. همه دستورات رو انجام بدی. اگر برای خوب شدن تلاش نکنی زمینگیرت میکنه» (شرکتکننده 11).
سبک زندگی
این طبقه اصلی شامل 3 زیرطبقه تمرین و فعالیت فیزیکی، رژیم غذایی و خواب و استراحت کافی است.
تمرین و فعالیت فیزیکی
شرکتکنندگان معتقد بودند انجام تمرینهای توصیهشده انجمن اماس مانند پیلاتس، یوگا و فیزیوتراپیها، روند بیماری را کند کرده و اعتماد به درمانش شدن را افزایش میدهد. «انجام فیزیوتراپی و ورزش در کند کردن پیشرفت بیماری خیلی تأثیر داره و باید مداوم انجامش بدی. نباید بذارید عضله بخوابه. باید از عضلاتتون کار بکشین» (شرکتکننده 13).
رعایت ژیم غذایی
شرکتکنندگان لزوم رعایت رژیم غذایی مخصوص بیماران اماس را توصیه کردند، بهخصوص خوردن غذای گرم و اجتناب از خوردن غذاهای سرد را راهی برای سازگاری بهتر میدانستند. «نباید غذای با طبع سرد بخوریم. اگر ماهی بخوریم حالمون خیلی بد میشه. تن ماهی خیلی بدتره » (شرکتکننده 14).
خواب و استراحت کافی
بیماران وبگردی یا فعالیت در شبکههای اجتماعی در آخر شب را یکی از عوامل مختلکننده حالشان میدانستند. «اگر من در طول روز استراحت نکنم یا بعدازظهر 1 ساعت نخوابم خیلی خسته میشم و یا اینکه اگر شبها خیلی با گوشی کار کنم و تا دیروقت بیدار بمونم، روز بعد اصلاً حال خوبی ندارم» (شرکتکننده 3).
از سوی دیگر بیماران مبتلا به اماس هنگام دریافت تشخیص و مراجعه به مراکز درمانی بیماران با موانعی، مانند مشکل در تهیه داروها، ارتباط با کادر درمان و برخورد با افراد جامعه که اطلاعی از بیماری اماس ندارند مواجه میشوند که در جدول شماره 3 ارائه شدهاند.
موانع در ارتباط با سیستم سلامت
این طبقه اصلی شامل 3 زیرطبقه پشتیبانی ناکافی سیستم درمان، مشکل در ارتباط با کادر درمان و مشکل در دسترسی به درمان به دلیل مشکلات مالی است.
پشتیبانی ناکافی سیستم درمان
بعضی از بیماران که افراد حامی در خانواده و اجتماع نداشتند، از سیستم سلامت درمورد حمایت روانی یا فیزیکی ابراز ناامیدی کردند. «من در منطقهای زندگی میکنم که پزشک هفتهای یک روز به مرکز درمانی میآد، من خیلی وقتها که حمله اماس رخ میده به مرکز درمانی نزدیک دسترسی ندارم» (شرکتکننده 13).
مشکل در ارتباط با کادر درمان
برخورد نامناسب کادر پزشکی در اوایل بیماری که بیماران نیاز به تشریح بیماری و تبعات آن دارند، موجب نارضایتی شرکتکنندگان بود. شرکتکننده 11 در این خصوص گفت: «وقتی میخوام سؤال بپرسم تا بیشتر درمورد بیماریم بدونم، دکتر زودتر از من شروع میکنه و میگه شما مشکلی ندارید میتونید برید».
مشکل در دسترسی به درمان به دلیل مشکلات مالی
نهتنها روند پیگیری و آزمایشهای اماس هزینهبر هستند، حتی درصورتیکه داروها تحت پوشش بیمه نیز باشند هزینهها به حدی زیاد است که بعضی از بیماران از خرید دارو امتناع میکنند. «الآن ما حتی با بیمه هم نمیتونیم دارو تهیه کنیم، هزینه داروی من در ماه 9 میلیون تومن است، حدود 3 ماهی میشه که دارو نگرفتم» (شرکتکننده 7).
موانع در ارتباط با فرد
این طبقه اصلی از 3 زیرطبقه ترس از آینده و ناتوانی، بهکارگیری درمانهای غیرعلمی و انزجار از ترحم تشکیل شده است.
ترس از آینده و ناتوانی
ترس از ناتوانی و ضعیف شدن و آینده نامشخص در میان شرکتکنندگان جوانتر بود که نقش مهمی در برهم زدن انسجام فکری بیماران داشت. «من تازه ازدواج کردم و نمیدونم شوهرم چی تو دلش میگذره. خانواده من چی فکر میکنن. اگر ویلچرنشین شدم چه کار کنم؟» (شرکتکننده 10).
بهکارگیری درمانهای غیرعلمی
برخی از بیماران از سوی افراد و مؤسسات غیردولتی و سودجو ترغیب به انجام بعضی از فعالیتهای غیرعلمی، مانند زنبوردرمانی و یا حجامت شده بودند. «من به اصرار بعضی از دوستانم که بیمار اماس نیستند، زنبوردرمانی انجام دادم. زنبورها نیش میزنند و فقط درد دارد و اثر درمانیای نداشت» (شرکتکننده 6).
انزجار از ترحم
بعضی از شرکتکنندگان معتقد بودند جامعه دید منفی نسبت به هر نوع بیمار کمتوانی دارد و این موضوع سبب عدم حضور بیمار در اجتماع میشود. «من میدانم وقتی مردم به من خیره میشوند، هدف بدی در ذهن ندارند و دلشون برام میسوزه، اما من این دلسوزی رو نمیخوام. برای همینه که ترجیح میدم تو خونه و مغازهام بمونم » (شرکتکننده 9).
موانع در ارتباط با جامعه
این طبقه اصلی به 2 زیرطبقه فرعی استیگمای بیماری و پنهانسازی آن و عدم شناخت بیماری و واکنش مردم تقسیم شد.
استیگمای بیماری و پنهانسازی آن
شرکتکنندگان بعضی مواقع، بهخصوص در موقعیتهای شغلی مجبور به پنهانسازی بیماری خود بودند. ترس از برچسب خوردن و مورد قضاوت قرار گرفتن، بیماران را مجبور به پنهان کردن بیماری از دیگران میکرد. «من معلم هستم و مجبورم بیماریام را از مدیر و بقیه همکارانم در مدرسه پنهان کنم. اگر آنها بدانند که اماس دارم حتماً به من انگ ناتوانی را میزنند» (شرکتکننده 8).
عدم شناخت بیماری و واکنش مردم
چون مردم اطلاعی از بیماری اماس ندارند مشتاق هستند در اولین دیدار از بیماران سؤال بپرسند و در این مورد بیشتر بدانند. «من برای اینکه مردم دلیل استفاده من از واکر را نپرسند، وقتی بیرون و در خیابان میروم از واکر استفاده نمیکنم چون میدانم زنان در پارک حتماً دلیل استفاده از واکر را از من خواهند پرسید» (شرکتکننده 5).
بحث
این مطالعه با هدف کشف تسهیلکنندهها و موانع سازگاری در بیماران مبتلا به اماس انجام شد. براساس نتایج تحلیل مصاحبهها، تسهیلکنندههای سازگاری با بیماری در 5 طبقه اصلی و 18 طبقه فرعی و موانع سازگار شدن با بیماری 3 طبقه اصلی و 8 طبقه فرعی طبقهبندی شد.
این مطالعه نشان میدهد باورهای معنوی مانند اعتقاد به یاری خداوند و انجام فعالیتهای دینی مانند دعا کردن، زیارت و شکرگذاری نقش مهمی در حفظ امید و سازگاری بیماران دارد. در این راستا در مطالعه مقطعی مکنالتی و همکاران [17]، بهزیستی معنوی و ایمان در سازگاری با بیماری اماس سودمند شناخته شدند. در مطالعه جولایی و همکاران [18] که درمورد زندگی با سرطان در جامعه ایرانی انجام شد، رویکرد مذهبی نیز به عنوان مهمترین رویکرد سازگاری با این بیماری گزارش شد. پارگامنت معتقد است «استدعای شفاعت»، هم بهعنوان یک روش فعال و هم بهعنوان روش غیرفعال، میتواند در موقعیتهای غیرقابلکنترل مطلوب باشد. کمک گرفتن از خداوند در حوادث غیرقابلکنترل میتواند ناامیدی را کاهش دهد [19].
تجربیات شرکتکنندگان در این مطالعه نشان داد که خانواده، دوستان و گروه درمان از یک فرد برای غلبه بر مشکلات در مواقع ضروری حمایت میکنند. در مطالعه همایونی [7] نیز حمایت اجتماعی بهعنوان یکی از منابع تسهیلکننده کیفیت زندگی گزارش شد. یافتههای محققین نشان داده است درک حمایت اجتماعی میتواند از بروز عوارض نامطلوب فیزیولووژیکی بیماری در فرد جلوگیری کند و میزان مراقبت از خود و اعتمادبهنفس فرد را افزایش دهد [20]. در پژوهش ما، بیماران خواندن کتاب و جستوجوی اطلاعات در اینترنت را راهی برای سازگاری اولیه با بیماریشان معرفی کردند. این یافته همخوان با مطالعه جووبرت و پرتوریوس [21] و ویلهلم و همکاران [6] بود که شرکتکنندگان برای کاهش ناامیدی و پیدا کردن توضیح برای سؤالاتی که در ذهن خود داشتند، به جستوجو در اینترنت، کتاب خواندن و سؤال پرسیدن از بیمارانی که قبلاً به اماس مبتلا شده بودند میپرداختند. دانش و اطلاعات درمورد اماس نیز میتواند نقش مهمی در تعدیل ترس از این وضعیت داشته باشد. اطلاعات کافی پس از دریافت تشخیص، میتواند افراد مبتلا به اماس را به استفاده از سبکهای مقابلهای مؤثرتر، مانند برنامهریزی و جستوجوی حمایت اجتماعی سوق دهد. از سوی دیگر، شرکتکنندگانی که از اطلاعات پزشک خود احساس نارضایتی میکردند، تمایل داشتند از سبکهای مقابلهای کماثر، مانند اجتناب و انکار استفاده کنند [22].
با وجود نامگذاریهای مختلف در طبقهبندی مقابله، استراتژیهای پدیدارشده با مطالعات گذشته همخوانی داشتند. این یک یافته کلی در ادبیات است که بیماران تمایل به اتخاذ راهبردهای اجتنابی دارند و کمتر به راهبردهای نگرش مثبت که سازگاری روانیاجتماعی بهتری را با مشکلات مربوط به اماس ارائه میدهند، تکیه میکنند [23]. سبک مقابله مسئلهمدار بهصورت مثبت و سبک مقابله هیجانمدار بهصورت منفی سازش روانشناختی در بیماران مبتلا به اماس را پیشبینی میکنند [24]. راهبردهای مسئلهمدار معطوف به تغییر موقعیت فشارزا هستند؛ یعنی بر مهار عامل فشارزا به منظور کاهش یا حذف پریشانکنندگی آن توجه دارند. درحالیکه راهبردهای هیجانمدار بر مهار پاسخهای هیجانی و برانگیختگی فیزیولوژی در جهت کاهش فشارهای روانی تأکید دارند [25]. این ویژگی به بیماری که در مقابله با استرس و فشارهای حاصل از بیماری، براساس راهبردهای مسئله مدار واکنش نشان میدهد این توان را میدهد که ارزیابیاش از این وضعیت بالینی استرسزا مثبت باشد. این نیز به نوبه خود میتواند بر سازش روانشناختی وی تأثیر بگذارد و باعث افزایش سازگاری روانی او شود.
شرکتکنندگان در پژوهش به اهمیت فعالیت بدنی، رژیم غذایی و خواب کافی در سازگار شدن با بیماری پرداختند. این یافته در پژوهشها نیز تأیید شده است. براساس مطالعه مولت و همکاران [26] تشدید علایم بیماری اماس با فعالیت فیزیکی کم، ارتباط نزدیکی دارد. بهتر است که برنامهها و کلاسهایی با محتوای مشاورهای و آموزشی برای بیماران و خانوادههای آنان برگزار شود که ازطریق این کلاسها، اطلاعات مربوط به بیماری اماس، رژیم غذایی متناسب و روشهای درمانی مکمل همچون ورزشهای هوازی، آبدرمانی، یوگا به بیمار و خانوادههای آنان در جهت ارتقای وضعیت جسمی و روانی داده شود.
یکی از مسائل مهم برای مبتلایان به اماس هزینه داروها بود. مطالعات دیگری در ایران نیز گزارش کردند که بیماری اماس یک بیماری هزینهبر با بار اقتصادی بالا برای جامعه است [27, 28]. شرکتهای بیمه میتوانند با پوشش مناسب هزینههای دارویی، تا حدودی از بار اقتصادی این بیماری بکاهند. برخی از شرکتکنندگان از نحوه ارتباط کادر درمان و دادن اطلاعات به بیماران راضی نبودند. دادن اطلاعات به بیماران، سهیم کردن آنها در تصمیمگیری و محترم شمردن حقوقشان، به بهبودی بیماران کمک میکند. بر مبنای یافتههای پژوهش خفتان و همکاران [29] نیز بیشتر مشارکتکنندگان از عادی شدن بیماری برای پزشکان و به دنبال آن، پاسخ سطحی دادن به بیمار و فقدان همدلی و توجه کافی ناراضی بودند و همین مسئله انگیزه آنها را برای پیگیری درمان و انجام توصیههای پزشکی کاهش داده بود. رعایت حقوق بیماران جزء جداییناپذیری از ارائه خدمات بهداشتیدرمانی به شمار میرود و تدوین و ابلاغ آن نمیتواند دلیلی بر اجرا و رعایت آن باشد. بنابراین ارزیابی میزان رعایت آن ضروری به نظر میرسد [30]. منشور حقوق بیمار بیان میکند که بیمار حق دارد از مراقبت محترمانه برخوردار شود؛ از پزشکان و افراد دیگر که بهطور مستقیم از او مراقبت میکنند، درمورد تشخیص، نوع درمان و پیشآگهی بیماری اطلاعات دقیقی بخواهد، درمورد ادامه درمان یا رد کردن درمان توصیهشده تصمیمگیری کند و برنامه درمانی خود را محرمانه نگه دارد [29].
در این پژوهش، عدم پیروی از توصیههای پزشکان به اقدامات خود درمانی نادرست مانند زنبوردرمانی منجر شده بود. به اعتقاد کلی و تورنر [31] همدلی با بیماران ممکن است فرایند مداوای پزشکی را نیز بهبود بخشد. هنگامی که بیماران احساس کنند پزشکان آنان را درک کردهاند، احتمال بیشتری دارد که از توصیههای درمانی آنها پیروی کنند.
باورهای غلط اجتماعی و فرهنگی که میتواند ناشی از اطلاعات اندک راجع به بیماری باشد نیز از موارد آزاردهنده بیماران شرکتکننده در این پژوهش بود که همسو با مطالعه بورینی و همکاران [32] است. در این خصوص بیماران به دلیل انزجار از ترحم افراد سالم از حضور در محیطهای اجتماعی اجتناب میکردند یا ترجیح میدادند بیماری خود را از دیگران پنهان نگه دارند. کلانتری و همکاران [33] نیز در پژوهشی گزارش کردند که 52/6 درصد بیماران مبتلا به اماس معتقدند که در جامعه ما اماس موجب انگ میشود و 44 درصد بیماران ترجیح میدهند بیماری خود را از دیگران مخفی نگه دارند و حدود 43 درصد معتقد بودند عکسالعمل افراد پس از خبردار شدن از بیماری بیماران بهگونهای است که آنها را غمگین میکند. پرزمیرالز و همکاران [34] نیز در پژوهشی گزارش کردند که استیگما بودن اماس، کیفیت زندگی و خلق بیماران را تضعیف میکند.
نتیجهگیری
افزایش درک نیازهای افرادی که با اماس سازگار میشوند بسیار مهم است. بنابراین پرسنل توانبخشی با شناخت نیازهای این بیماران میتوانند حمایت بالینی و مقرونبهصرفه را ارائه دهند. شناسایی نیازهای اصلی در طول سازگاری و عواملی که به نظر میرسد بر این فرایند تأثیر میگذارند، به نوبه خود میتوانند به توسعه و انتخاب مداخله کمک کنند. بینشهای بهدستآمده از تجارب شخصی بیماران همچنین به متخصصان سلامت درکی ارزشمند از نحوه مدیریت و مقابله با اثرات بیماری در زندگی روزمره نشان میدهد. محدودیت این پژوهش، انجام مطالعه فقط در یک مرکز و عدم دسترسی به بیماران در سایر مراکز بود که ممکن است در یافتهها اثر بگذارد. پیشنهاد میشود در مطالعات آینده، تجارب و نحوه سازگاری براساس انواع مختلف اماس نیز کاوش شود. در حوزه کار بالینی نیز پیشنهاد میشود متخصصان و درمانگران بر مبنای تجارب بهدستآمده، جلسات مداخله و حتی ابزار سازگاری در این جمعیت را طراحی کنند. همچنین آموزش عموم افراد جامعه ازطریق رسانههای جمعی، انجمنها و مراکز آموزشی در جهت افزایش آگاهی جامعه نسبت به این بیماری و رفع باورهای غلط رایج در جامعه پیشنهاد میشود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
تأییدیه اخلاقی برای انجام مطالعه حاضر از کمیته اخلاق دانشگاه علوم توانبخشی و سلامت اجتماعی تهران (IR.USWR.REC.1400.330) اخذ شد. هدف از مطالعه بهصورت شفاهی و کتبی به شرکتکنندگان اطلاع داده شد و رضایتنامه کتبی اخذ شد. به بیماران اطمینان داده شد که تمامی دادهها محرمانه خواهند بود و نام آنها در هیچ گزارشی ذکر نخواهد شد. همچنین خدمات بهداشتی که در حال حاضر دریافت میکنند تحت تأثیر شرکت در مصاحبه قرار نمیگیرند و میتوانند در هر زمانی مصاحبه را متوقف کنند یا از مطالعه خارج شوند.
حامی مالی
این مقاله بخشی از رساله دکتری آقای شفیق مهربان در گروه مشاوره توانبخشی دانشگاه علوم توانبخشی و سلامت اجتماعی تهران است.
مشارکت نویسندگان
مفهومسازی، روششناسی، اعتبارسنجی: ر بهمن بهمنی، شفیق مهربان و محمد سعید خانجانی. تحلیل و بررسی منابع، نگارش پیشنویس، ویراستاری و نهاییسازی نوشته، بصریسازی، نظارت، مدیریت پروژه، تأمین مالی: بهمن بهمنی، شفیق مهربان، محمد سعید خانجانی، منوچهر ازخوش، مجتبی عظیمیان.
تعارض منافع
بنابر اظهار نویسندگان این مقاله تعارض منافع ندارد.
تشکر و قدردانی
از تمامی بیماران شرکت کننده در این پژوهش و همه کارکنان بیمارستان رفیده که نهایت همکاری را در اجرای این پژوهش داشتند، کمال تشکر و قدردانی را داریم.
مولتیپلاسکلروزیس (اماس) بیماری مزمنی است که باعث تغییرات گسترده در ماده خاکستری و سفید، تخریب میلین و آسیب به آکسونها در سیستم عصبی مرکزی میشود. اماس عمدتاً در بزرگسالان ظاهر میشود و بیشتر زنان سنین 20 تا 40 سال را تحت تأثیر قرار میدهد [1]. تحقیقات انجامشده نشان میدهد حدود 60 تا 70 هزار نفر در ایران به بیماری اماس مبتلا هستند [2]. اعتمادیفر و همکاران شیوع اماس 54/15 و بروز آن را 5/87 در هر 100000 نفر گزارش کردهاند. بنابراین ایران دارای شیوع متوسط به بالا در اماس است [3]. مبتلایان به اماس علائمی مانند از دست دادن بینایی، اختلال در حرکت، بیاختیاری، خستگی، ناراحتی، اسپاسم، مشکلات هماهنگی و اختلال عملکرد شناختی دارند [4]. افراد مبتلا به اماس کمبودهای متعددی را در زندگی تجربه میکنند که سازگاری با آنها، بیمار را وادار به ایجاد تغییرات گستردهای در سبک زندگی میکند [5]. اماس که با عدم اطمینان درمورد علائم بیماری، تشخیص، پیشآگهی و درمان مشخص میشود، با کاهش سازگاری روانیاجتماعی همراه است. بعضی از بیماران اماس برای سازگاری بهتر با بیماری از رژیم غذایی و مکملهای خاص، فعالیت بدنی و مدیریت استرس استفاده میکنند [6]. همایونی و همکاران [7] راهبردهای مقابله، حمایت اجتماعی و اوقات فراغت را بهعنوان تسهیلگرهای سازگاری و کیفیت زندگی نام بردند. عواملی مانند منفعل نبودن در مقابل بیماری، پذیرش و مدیریت احساسهای خود و سعی در تمرکز بر نکات مثبت، باعث تسهیل در سازگاری با بیماری مزمن میشود [8]. یافتههای پژوهش دنیسون و همکاران [9] نشان دادند استرس ادراکشده، راهبردهای مقابلهای هیجانمدار و عدم اطمینان با سازگاری بدتر با اماس مرتبط هستند و بهعنوان موانع سازگاری شناسایی شدند.
بیماران هنگام مقابله با بیماری با موانع متعددی روبهرو میشوند. غفاری و همکاران [10] گزارش کردند بیماران به دلیل تنفر از ترحم دیگران، ترس از پذیرفته نشدن و بیکار شدن بیماریشان را افشا نمیکنند. از طرفی دیگر میک و همکاران [11] انکار و پنهانسازی بیماری را بهعنوان راهبردهای مقابله برای سازگار شدن با بیماری اماس نام بردند. این تلاش برای پنهان کردن بیماری به دلیل اجتناب از متفاوت دیده شدن در جامعه است. از دیگر عوامل مرتبط با سازگاری ضعیف در بیماران اماس، استفاده از راهبردهای مقابلهای هیجانمدار، مانند اجتناب و تفکر آرزومندانه (خیالی) و کاهش استفاده از راهبردهای مقابله، مانند حل مسئله و جستوجوی حمایت اجتماعی [12] هستند.
بسیاری از مطالعات درزمینه سازگاری با بیماری اماس با استفاده از روش کمی انجام شدهاند و در اکثر مطالعات تجربیات بیماران در درک منابع کمککننده یا موانع پیشرو جهت سازگاری با بیماری کاوش نشده است. استفاده از ابزار کمی مانند پرسشنامهها بیمار را محدود به پاسخگویی در جهت خاصی میکند و ممکن است نتایج از واقعیت تجربهشده فاصله بگیرند. همچنین محتوای اجتماعیفرهنگی و سیستمهای اعتقادی میتواند بر تجربیات بیماران در مقابله و سازگاری با بیماری تأثیر بگذارد. به دلیل ماهیت تشدیدکننده و بهبودشونده اماس، سازگاری بیماران با آن پیچیده میشود. بنابراین بررسی تجارب بیماران از سازگاری با اماس میتواند بینش مفیدی برای خانوادهها و متخصصان مراقبتهای بهداشتی برای حمایت از آنها ارائه کند. هدف مطالعه حاضر بررسی عوامل تسهیلکننده و موانع سازگاری با اماس در بیماران ایرانی با استفاده از روش تحقیق کیفی است.
روشها
مطالعه حاضر بهعنوان یک مطالعه کیفی با رویکرد پدیدارشناسی توصیفی با استفاده از مصاحبه با شرکتکنندگان مبتلا به اماس طراحی شد. شرکتکنندگان 14 بیمار مبتلا به اماس در شهر تهران بودند که با استفاده از نمونهگیری هدفمند و در دسترس از بیمارستان رفیده توسط محقق شناسایی و انتخاب شدند. در ملاکهای ورود، به دلیل انتخاب شرکتکنندگانی با حداکثر تنوع محدودیتی برای شرکتکنندگان ازلحاظ جنسیت، وضعیت تأهل و اشتغال، نوع اماس و نمره مقیاس وضعیت ناتوانی گسترده در نظر گرفته نشد. دارا بودن حداقل سن 18 سال و بالاتر و مدتزمان بیماری برای ورود به مطالعه 3 سال و بیشتر در نظر گرفته شد. ملاکهای خروج از مطالعه: وجود بیماری سایکوتیک و سابقه بستری در بیمارستان روانی (طبق سوابق پرونده پزشکی بیماران)، ابتلا به سایر اختلالهای نورولوژیک، مانند صرع، میگرن و پارکینسون.
حجم نمونه براساس اشباع نظری دادهها بود. در تحقیقات کیفی، اشباع دادهها اغلب بهعنوان یک اصل نمونهگیری استفاده میشود [13]. به این معنی که نمونهگیری بهطور مداوم تا اشباع دادهها و تا حدی انجام شد که هیچ داده جدیدی تولید نشد. اشباع دادهها در مصاحبه 14 به دست آمد.
استحکام دادهها
برای ارزیابی و صحت، دادهها براساس معیارهای چهارگانه اعتبار، قابلیت اعتماد، قابلیت انتقال و قابلیت تأیید گوبا و لینکن [14] اعتبارسنجی شدند. برای افزایش اعتبار، اطلاعات هر مصاحبه پس از تجزیهوتحلیل در اختیار شرکتکنندگان قرار گرفت تا یافتهها را بررسی کنند و درباره صحت تفاسیر نظر دهند. بهمنظور افزایش قابلیت اعتماد، مضامین توسط بقیه اعضای گروه پژوهش و اساتید آشنا به رویکردهای کیفی بررسی شدند. محققان با تعلیق ایدههای قبلی خود در حین استخراج مضامین از توصیف شرکتکنندگان، قابلیت تأیید مطالعه را تقویت کردند. به منظور تقویت قابلیت انتقال، محققان از توصیف تمام جزئیات تحقیق، از نمونهگیری گرفته تا جمعآوری و تجزیهوتحلیل دادهها و همچنین بررسی و مقایسه دادهها استفاده کردند. همچنین شرکتکنندگان با حداکثر تنوع انتخاب شدند.
جمعآوری دادهها
مصاحبهها از مورخه 1 اسفند 1400 تا 1 خرداد 1401 به مدت 3 ماه انجام شدند. 12 مصاحبه حضوری و رودررو انجام شد. 2 مصاحبه به دلیل مسافت طولانی و مشکل در جابهجایی ازطریق تلفن انجام شد. دادهها با استفاده از مصاحبههای نیمهساختاریافته در مکانهای مناسبی که توسط شرکتکنندگان پیشنهاد شده بود، جمعآوری شدند.
مصاحبه با سؤالات باز آغاز شد، مانند آیا میتوانید درمورد تجربه خود از اماس به من بگویید؟ درمورد برخی از فعالیتهایی که انجام دادهاید و به شما در سازگاری با اماس کمک کرده یا مفید نبودهاند بگویید؟ بعد از پاسخهای شرکتکنندگان به سؤالات مصاحبه، از پرسشهای روشنکننده و تشویقکننده استفاده شد، مانند «لطفاً در مورد…» یا «میتوانید بیشتر توضیح دهید؟». در 2 مصاحبه به هنگام احساس خستگی شرکتکنندگان، ادامه مصاحبه به وقت دیگری در همان روز موکول شد. زمان مصاحبهها از 30 تا 60 دقیقه به طول انجامید.
روش تجزیهوتحلیل مصاحبهها
مصاحبهها براساس روش پدیدارشناسی کلایزی [15] و با استفاده از نرمافزار MAXQDA نسخه 2020 تحلیل شدند. رویکرد 7 مرحلهای کلایزی برای استخراج مفاهیم مرتبط از تجربیات زیسته و سازماندهی دادههای روایتی در مطالعات پدیدارشناسی به کار میرود [16].
مرحله اول خواندن متن کامل هر مصاحبه، آشنا شدن و به دست آوردن یک حس کلی از هر تجربه توصیف شده بود. در مرحله دوم یا درک عمق معانی با عمیقتر کردن متن مصاحبهها انجام شد. در مرحله سوم یا فرموله کردن عبارات، جملات مهم و قابلتوجه گفتههای شرکتکنندگان استخراج شد. مرحله چهارم یا فرایند معنا بخشیدن به عبارات مهم نیز انجام شد. در مرحله پنجم که دستهبندی مفاهیم / معانی و موضوعات انجام میشود، مفاهیم مرتبط طبقهبندی شدند. در مرحله ششم یا شرح کامل موضوعات موردنظر، مفاهیم طبقهبندیشده با جزئیات بیشتری تشریح و بررسی شدند. درنهایت، در مرحله هفتم یا اعتبارسنجی یافتهها، گرفتن بازخورد از شرکتکنندگان درمورد تجزیهوتحلیل تجربههایشان بود.
یافتهها
میانگین و انحراف استاندارد سن شرکتکنندگان 11/34±37/23 سال و مدت بیماری از زمان تشخیص 8/80±15 سال بود. 6 شرکتکننده مرد و 8 نفر زن بودند. سایر مشخصات شرکتکنندگان در جدول شماره 1 ارائه شده است.

تحلیل طبقات برگرفته از مصاحبه با بیماران بود و جهت نامگذاری طبقات از مدل نظری خاصی استفاده نشد که در بخش تسهیلکنندههای سازگاری شامل 5 طبقه اصلی و 18 طبقه فرعی بود (جدول شماره 2).

بخش موانع سازگاری نیز در 3 طبقه اصلی و 8 طبقه فرعی قرار گرفتند. در ادامه یافتهها به تفصیل شرح داده میشوند (جدول شماره 3).

راهبردهای دینی و مذهبی
این طبقه اصلی از زیرطبقات ارتباط با خدا، آزمایش بیماران توسط خدا، انجام فعالیتهای معنوی مرسوم و شکرگزاری تشکیل شده است.
ارتباط با خدا
اکثر شرکتکنندگان بیماری را راهی برای نزدیکتر شدن به خدا و رسیدن به آرامش میدانستند و در زمان محدودیتهای جسمانی برای بهبودی از خدا کمک میخواستند. «من از این بیماری (اماس) به تعالی رسیدم. در حدی که به خدا نزدیک شدم. خدا من رو راضی کرد و دستهای من رو گرفت. جز خدا هیچکس با من نبود» (شرکتکننده 6).
آزمایش بیماران توسط خدا
شرکتکنندگان معتقد بودند که با بیماری اماس از طرف خدا آزمایش میشوند تا رحمت الهی را به جای آورند. «دلیل اینکه خدا به من بیماری داده این است که من رو دوست داره. این بیماری نیست، هدیه خداوند هست. من باید این آزمایش الهی را با موفقیت انجام بدهم» (شرکتکننده 11).
انجام فعالیتهای معنوی مرسوم
شرکتکنندگان برای سازگار شدن و کنار آمدن با اماس به فعالیتهای مختلف مذهبی ازجمله نماز خواندن، زیارت حرم و اماکن متبرکه (امام رضا (ع) و امام حسین (ع))، روزه و تلاوت قرآن و نذر کردن روی آورده بودند. شرکتکننده 8 تجربهاش را اینگونه توصیف کرد: «بعداز اولین حمله اماس، با پدرم به مشهد رفتیم من شب را کنار حرم امام رضا خوابیدم، از اون روز تا الآن حمله شدید اماس نداشتم، امام رضا به من کمک کرد».
شکرگزاری
شرکتکنندگان به این دلیل که خداوند به آنها فرصت بیشتر داد تا بتوانند زندگی خود را مدیریت کنند و نیز برای داشتن تواناییهای حرکتی شکر میکردند. «خدا را شکر وقتی بیماری خودم را با سایر بیماریها مقایسه میکنم خدا را صدها بار شکر میکنم، اگر نابینا میشدم یا قطع نخاع میشدم هیچوقت نمیتوانستم به زندگی ادامه بدهم» (شرکتکننده 4).
دریافت حمایت عاطفی و حرفهای
این طبقه اصلی از 3 زیرطبقه حمایت خانواده، حمایت دوستان و ارتباط مثبت بیماران با مشاوران و پزشکان و اعتماد به نظام سلامت تشکیل شده است.
حمایت خانواده
شرکتکنندگان برای حمایت ازطرف خانواده و دوستان و کادر درمان، بهویژه در ابتدای دریافت تشخیص و اهمیت آن در شکلگیری احساسات مثبت و رفع نگرانی آنها صحبت کردند. «من خوششانس هستم که شوهرم بدون توجه به شرایط من از من حمایت میکند. او (شوهر) نیز مرا تشویق میکند که من ادامه دهم» (شرکتکننده 3).
حمایت دوستان
حمایت شدن از جانب دوستان بهعنوان عاملی مهم در کنار آمدن بیماران مطرح شد. «دوستانم که به ملاقاتم آمدند خیلی خوشحال شدم. آنها نمیتوانند کاری برای من بکنند، ولی بودنشان درکنارم باعث دلگرمی من شده و از بودن در کنارشان احساس آرامش میکنم» (شرکتکننده 1).
ارتباط مثبت بیماران با مشاوران و پزشکان و اعتماد به نظام سلامت
گوش دادن به بیمار، در دسترس بودن و اطمینان دادن به بیمار، اختصاص وقت بیشتر هنگام ویزیت توسط پزشک و ارجاع بیمار به مراکز درمانی مناسب، از عوامل تسهیلکننده در سازگاری با بیماری اماس بود. «نحوه برخورد پزشک خیلی تأثیر داره. برای بیمار وقت بزاره صحبت کنه همین خیلی کمک میکنه» (شرکتکننده 2).
جستوجو و یافتن اطلاعات درمورد بیماری
این طبقه اصلی از 2 زیرطبقه فرعی جستوجوی اطلاعات ازطریق اینترنت و کتابها و دریافت و اشتراکگذاری اطلاعات بیماران با همدیگر تشکیل شده است.
جستوجوی اطلاعات ازطریق اینترنت و کتابها
ازنظر شرکتکنندگان جستوجوی اطلاعات راهی برای شناخت بهتر بیماری اماس است. «ازطریق دوستان اماسی و تجاربشون، کتابهای سفر من با اماس و کتاب پروتکل والس برای بهبودی بیماران اماس رو تهیه کردم و خوندم» (شرکتکننده 3).
دریافت و اشتراکگذاری اطلاعات بیماران با همدیگر
بهرهمندی از تجربیات دیگران و نیز به اشتراک گذاشتن تجربه خود با بیمارانی که تازه تشخیص دریافت کردند، از عوامل مهم سازگاری اولیه با اماس بود. خانم شرکتکننده 12 در این خصوص بیان کرد: «دوست برادرم 5 سال قبل از من اماس داشت، وقتی با او صحبت کردم خیلی به من کمک کرد. دیگر احساس نمیکردم به سوی یک دنیای ناشناخته میروم».
راهبردهای روانشناختی
طبقات فرعی زیرمجموعه این طبقه شامل اجتناب، حواسپرتی، حل مسئله، پذیرش، ارزیابی مجدد مثبت و تسلیم نشدن هستند که بیماران فعالانه در زندگی روزمره به کار بردند.
اجتناب
برخی از شرکتکنندگان پس از اطلاع از تشخیص و وضعیت بیماری خود میخواستند آن را فراموش کنند. «علاقهای ندارم بدونم این بیماری چی هست و زیاد هم نگرانش نیستم و سعی میکنم درموردش فکر نکنم. من حتی تاریخ آزمایشها و امآرآی رو عمداً فراموش میکنم» (شرکتکننده 13).
حواسپرتی
برخی نیز به تکنیکهای حواسپرتی، مانند نوشتن شعر، خواندن، قالیبافی، تماشای فیلم، گوش دادن به موسیقی و معاشرت با دوستان خود روی آوردند «تو خونه تنهام. من خودم رو سرگرم پخت غذاهای وقتگیر میکنم تا بیماری یادم بره» (شرکت کننده 1).
حل مسئله
شرکتکنندگان بیان کردند چگونه از دست دادن تواناییهای قبلی خود را پذیرفتند و با یافتن راهها و علایق جدید با بیماری اماس کنار آمدند. «من ننشستم و افسوس نخوردم. ادامه دادم و دنبال منشأ مشکل گشتم تا حل کنم. به خودم گفتم خب مشکل چیه؟ مشکل بیماری منه. خب حالا باید چه کارکنم؟ دنبال راههای درمان و کنار آمدن باهاش رفتم» (شرکتکننده 10).
پذیرش
برخی از شرکتکنندگان ترجیح دادند بهجای انکار و مبارزه با بیماری، آن را بهعنوان بخشی عادی از زندگی بپذیرند. «ابتدای بیماری فکر میکنید، میتوانید اماس را شکست دهید، اما هرچه بیشتر ادامه مییابد، متوجه میشوید که واقعاً نمیتوانید آن را درمان کنید و میپذیرید که این بیماری همیشه با شماست» (شرکتکننده 12).
ارزیابی مجدد مثبت
تعدادی از شرکتکنندگان سعی کردند افکار منفی خود را در تلاش برای مثبتاندیشی تغییر دهند. «درسته که بیماری موقعیت منفی است، اما در زندگی من موارد مثبت زیادی وجود دارد، من خانوادهای دارم که حامی هستن، همسرم من رو دوست داره، به سفر میرویم، میخندیم» (شرکتکننده 4).
تسلیم نشدن
شرکتکنندگان در هنگام مواجهه با چالشها توانسته بودند تحمل کنند و سازگاری برایشان راحتتر بود. «نباید تسلیم اماس بشی. اگه تسلیم بشی باختی. در کنار داروها و امکانات باید جلوش وایسی. همه دستورات رو انجام بدی. اگر برای خوب شدن تلاش نکنی زمینگیرت میکنه» (شرکتکننده 11).
سبک زندگی
این طبقه اصلی شامل 3 زیرطبقه تمرین و فعالیت فیزیکی، رژیم غذایی و خواب و استراحت کافی است.
تمرین و فعالیت فیزیکی
شرکتکنندگان معتقد بودند انجام تمرینهای توصیهشده انجمن اماس مانند پیلاتس، یوگا و فیزیوتراپیها، روند بیماری را کند کرده و اعتماد به درمانش شدن را افزایش میدهد. «انجام فیزیوتراپی و ورزش در کند کردن پیشرفت بیماری خیلی تأثیر داره و باید مداوم انجامش بدی. نباید بذارید عضله بخوابه. باید از عضلاتتون کار بکشین» (شرکتکننده 13).
رعایت ژیم غذایی
شرکتکنندگان لزوم رعایت رژیم غذایی مخصوص بیماران اماس را توصیه کردند، بهخصوص خوردن غذای گرم و اجتناب از خوردن غذاهای سرد را راهی برای سازگاری بهتر میدانستند. «نباید غذای با طبع سرد بخوریم. اگر ماهی بخوریم حالمون خیلی بد میشه. تن ماهی خیلی بدتره » (شرکتکننده 14).
خواب و استراحت کافی
بیماران وبگردی یا فعالیت در شبکههای اجتماعی در آخر شب را یکی از عوامل مختلکننده حالشان میدانستند. «اگر من در طول روز استراحت نکنم یا بعدازظهر 1 ساعت نخوابم خیلی خسته میشم و یا اینکه اگر شبها خیلی با گوشی کار کنم و تا دیروقت بیدار بمونم، روز بعد اصلاً حال خوبی ندارم» (شرکتکننده 3).
از سوی دیگر بیماران مبتلا به اماس هنگام دریافت تشخیص و مراجعه به مراکز درمانی بیماران با موانعی، مانند مشکل در تهیه داروها، ارتباط با کادر درمان و برخورد با افراد جامعه که اطلاعی از بیماری اماس ندارند مواجه میشوند که در جدول شماره 3 ارائه شدهاند.
موانع در ارتباط با سیستم سلامت
این طبقه اصلی شامل 3 زیرطبقه پشتیبانی ناکافی سیستم درمان، مشکل در ارتباط با کادر درمان و مشکل در دسترسی به درمان به دلیل مشکلات مالی است.
پشتیبانی ناکافی سیستم درمان
بعضی از بیماران که افراد حامی در خانواده و اجتماع نداشتند، از سیستم سلامت درمورد حمایت روانی یا فیزیکی ابراز ناامیدی کردند. «من در منطقهای زندگی میکنم که پزشک هفتهای یک روز به مرکز درمانی میآد، من خیلی وقتها که حمله اماس رخ میده به مرکز درمانی نزدیک دسترسی ندارم» (شرکتکننده 13).
مشکل در ارتباط با کادر درمان
برخورد نامناسب کادر پزشکی در اوایل بیماری که بیماران نیاز به تشریح بیماری و تبعات آن دارند، موجب نارضایتی شرکتکنندگان بود. شرکتکننده 11 در این خصوص گفت: «وقتی میخوام سؤال بپرسم تا بیشتر درمورد بیماریم بدونم، دکتر زودتر از من شروع میکنه و میگه شما مشکلی ندارید میتونید برید».
مشکل در دسترسی به درمان به دلیل مشکلات مالی
نهتنها روند پیگیری و آزمایشهای اماس هزینهبر هستند، حتی درصورتیکه داروها تحت پوشش بیمه نیز باشند هزینهها به حدی زیاد است که بعضی از بیماران از خرید دارو امتناع میکنند. «الآن ما حتی با بیمه هم نمیتونیم دارو تهیه کنیم، هزینه داروی من در ماه 9 میلیون تومن است، حدود 3 ماهی میشه که دارو نگرفتم» (شرکتکننده 7).
موانع در ارتباط با فرد
این طبقه اصلی از 3 زیرطبقه ترس از آینده و ناتوانی، بهکارگیری درمانهای غیرعلمی و انزجار از ترحم تشکیل شده است.
ترس از آینده و ناتوانی
ترس از ناتوانی و ضعیف شدن و آینده نامشخص در میان شرکتکنندگان جوانتر بود که نقش مهمی در برهم زدن انسجام فکری بیماران داشت. «من تازه ازدواج کردم و نمیدونم شوهرم چی تو دلش میگذره. خانواده من چی فکر میکنن. اگر ویلچرنشین شدم چه کار کنم؟» (شرکتکننده 10).
بهکارگیری درمانهای غیرعلمی
برخی از بیماران از سوی افراد و مؤسسات غیردولتی و سودجو ترغیب به انجام بعضی از فعالیتهای غیرعلمی، مانند زنبوردرمانی و یا حجامت شده بودند. «من به اصرار بعضی از دوستانم که بیمار اماس نیستند، زنبوردرمانی انجام دادم. زنبورها نیش میزنند و فقط درد دارد و اثر درمانیای نداشت» (شرکتکننده 6).
انزجار از ترحم
بعضی از شرکتکنندگان معتقد بودند جامعه دید منفی نسبت به هر نوع بیمار کمتوانی دارد و این موضوع سبب عدم حضور بیمار در اجتماع میشود. «من میدانم وقتی مردم به من خیره میشوند، هدف بدی در ذهن ندارند و دلشون برام میسوزه، اما من این دلسوزی رو نمیخوام. برای همینه که ترجیح میدم تو خونه و مغازهام بمونم » (شرکتکننده 9).
موانع در ارتباط با جامعه
این طبقه اصلی به 2 زیرطبقه فرعی استیگمای بیماری و پنهانسازی آن و عدم شناخت بیماری و واکنش مردم تقسیم شد.
استیگمای بیماری و پنهانسازی آن
شرکتکنندگان بعضی مواقع، بهخصوص در موقعیتهای شغلی مجبور به پنهانسازی بیماری خود بودند. ترس از برچسب خوردن و مورد قضاوت قرار گرفتن، بیماران را مجبور به پنهان کردن بیماری از دیگران میکرد. «من معلم هستم و مجبورم بیماریام را از مدیر و بقیه همکارانم در مدرسه پنهان کنم. اگر آنها بدانند که اماس دارم حتماً به من انگ ناتوانی را میزنند» (شرکتکننده 8).
عدم شناخت بیماری و واکنش مردم
چون مردم اطلاعی از بیماری اماس ندارند مشتاق هستند در اولین دیدار از بیماران سؤال بپرسند و در این مورد بیشتر بدانند. «من برای اینکه مردم دلیل استفاده من از واکر را نپرسند، وقتی بیرون و در خیابان میروم از واکر استفاده نمیکنم چون میدانم زنان در پارک حتماً دلیل استفاده از واکر را از من خواهند پرسید» (شرکتکننده 5).
بحث
این مطالعه با هدف کشف تسهیلکنندهها و موانع سازگاری در بیماران مبتلا به اماس انجام شد. براساس نتایج تحلیل مصاحبهها، تسهیلکنندههای سازگاری با بیماری در 5 طبقه اصلی و 18 طبقه فرعی و موانع سازگار شدن با بیماری 3 طبقه اصلی و 8 طبقه فرعی طبقهبندی شد.
این مطالعه نشان میدهد باورهای معنوی مانند اعتقاد به یاری خداوند و انجام فعالیتهای دینی مانند دعا کردن، زیارت و شکرگذاری نقش مهمی در حفظ امید و سازگاری بیماران دارد. در این راستا در مطالعه مقطعی مکنالتی و همکاران [17]، بهزیستی معنوی و ایمان در سازگاری با بیماری اماس سودمند شناخته شدند. در مطالعه جولایی و همکاران [18] که درمورد زندگی با سرطان در جامعه ایرانی انجام شد، رویکرد مذهبی نیز به عنوان مهمترین رویکرد سازگاری با این بیماری گزارش شد. پارگامنت معتقد است «استدعای شفاعت»، هم بهعنوان یک روش فعال و هم بهعنوان روش غیرفعال، میتواند در موقعیتهای غیرقابلکنترل مطلوب باشد. کمک گرفتن از خداوند در حوادث غیرقابلکنترل میتواند ناامیدی را کاهش دهد [19].
تجربیات شرکتکنندگان در این مطالعه نشان داد که خانواده، دوستان و گروه درمان از یک فرد برای غلبه بر مشکلات در مواقع ضروری حمایت میکنند. در مطالعه همایونی [7] نیز حمایت اجتماعی بهعنوان یکی از منابع تسهیلکننده کیفیت زندگی گزارش شد. یافتههای محققین نشان داده است درک حمایت اجتماعی میتواند از بروز عوارض نامطلوب فیزیولووژیکی بیماری در فرد جلوگیری کند و میزان مراقبت از خود و اعتمادبهنفس فرد را افزایش دهد [20]. در پژوهش ما، بیماران خواندن کتاب و جستوجوی اطلاعات در اینترنت را راهی برای سازگاری اولیه با بیماریشان معرفی کردند. این یافته همخوان با مطالعه جووبرت و پرتوریوس [21] و ویلهلم و همکاران [6] بود که شرکتکنندگان برای کاهش ناامیدی و پیدا کردن توضیح برای سؤالاتی که در ذهن خود داشتند، به جستوجو در اینترنت، کتاب خواندن و سؤال پرسیدن از بیمارانی که قبلاً به اماس مبتلا شده بودند میپرداختند. دانش و اطلاعات درمورد اماس نیز میتواند نقش مهمی در تعدیل ترس از این وضعیت داشته باشد. اطلاعات کافی پس از دریافت تشخیص، میتواند افراد مبتلا به اماس را به استفاده از سبکهای مقابلهای مؤثرتر، مانند برنامهریزی و جستوجوی حمایت اجتماعی سوق دهد. از سوی دیگر، شرکتکنندگانی که از اطلاعات پزشک خود احساس نارضایتی میکردند، تمایل داشتند از سبکهای مقابلهای کماثر، مانند اجتناب و انکار استفاده کنند [22].
با وجود نامگذاریهای مختلف در طبقهبندی مقابله، استراتژیهای پدیدارشده با مطالعات گذشته همخوانی داشتند. این یک یافته کلی در ادبیات است که بیماران تمایل به اتخاذ راهبردهای اجتنابی دارند و کمتر به راهبردهای نگرش مثبت که سازگاری روانیاجتماعی بهتری را با مشکلات مربوط به اماس ارائه میدهند، تکیه میکنند [23]. سبک مقابله مسئلهمدار بهصورت مثبت و سبک مقابله هیجانمدار بهصورت منفی سازش روانشناختی در بیماران مبتلا به اماس را پیشبینی میکنند [24]. راهبردهای مسئلهمدار معطوف به تغییر موقعیت فشارزا هستند؛ یعنی بر مهار عامل فشارزا به منظور کاهش یا حذف پریشانکنندگی آن توجه دارند. درحالیکه راهبردهای هیجانمدار بر مهار پاسخهای هیجانی و برانگیختگی فیزیولوژی در جهت کاهش فشارهای روانی تأکید دارند [25]. این ویژگی به بیماری که در مقابله با استرس و فشارهای حاصل از بیماری، براساس راهبردهای مسئله مدار واکنش نشان میدهد این توان را میدهد که ارزیابیاش از این وضعیت بالینی استرسزا مثبت باشد. این نیز به نوبه خود میتواند بر سازش روانشناختی وی تأثیر بگذارد و باعث افزایش سازگاری روانی او شود.
شرکتکنندگان در پژوهش به اهمیت فعالیت بدنی، رژیم غذایی و خواب کافی در سازگار شدن با بیماری پرداختند. این یافته در پژوهشها نیز تأیید شده است. براساس مطالعه مولت و همکاران [26] تشدید علایم بیماری اماس با فعالیت فیزیکی کم، ارتباط نزدیکی دارد. بهتر است که برنامهها و کلاسهایی با محتوای مشاورهای و آموزشی برای بیماران و خانوادههای آنان برگزار شود که ازطریق این کلاسها، اطلاعات مربوط به بیماری اماس، رژیم غذایی متناسب و روشهای درمانی مکمل همچون ورزشهای هوازی، آبدرمانی، یوگا به بیمار و خانوادههای آنان در جهت ارتقای وضعیت جسمی و روانی داده شود.
یکی از مسائل مهم برای مبتلایان به اماس هزینه داروها بود. مطالعات دیگری در ایران نیز گزارش کردند که بیماری اماس یک بیماری هزینهبر با بار اقتصادی بالا برای جامعه است [27, 28]. شرکتهای بیمه میتوانند با پوشش مناسب هزینههای دارویی، تا حدودی از بار اقتصادی این بیماری بکاهند. برخی از شرکتکنندگان از نحوه ارتباط کادر درمان و دادن اطلاعات به بیماران راضی نبودند. دادن اطلاعات به بیماران، سهیم کردن آنها در تصمیمگیری و محترم شمردن حقوقشان، به بهبودی بیماران کمک میکند. بر مبنای یافتههای پژوهش خفتان و همکاران [29] نیز بیشتر مشارکتکنندگان از عادی شدن بیماری برای پزشکان و به دنبال آن، پاسخ سطحی دادن به بیمار و فقدان همدلی و توجه کافی ناراضی بودند و همین مسئله انگیزه آنها را برای پیگیری درمان و انجام توصیههای پزشکی کاهش داده بود. رعایت حقوق بیماران جزء جداییناپذیری از ارائه خدمات بهداشتیدرمانی به شمار میرود و تدوین و ابلاغ آن نمیتواند دلیلی بر اجرا و رعایت آن باشد. بنابراین ارزیابی میزان رعایت آن ضروری به نظر میرسد [30]. منشور حقوق بیمار بیان میکند که بیمار حق دارد از مراقبت محترمانه برخوردار شود؛ از پزشکان و افراد دیگر که بهطور مستقیم از او مراقبت میکنند، درمورد تشخیص، نوع درمان و پیشآگهی بیماری اطلاعات دقیقی بخواهد، درمورد ادامه درمان یا رد کردن درمان توصیهشده تصمیمگیری کند و برنامه درمانی خود را محرمانه نگه دارد [29].
در این پژوهش، عدم پیروی از توصیههای پزشکان به اقدامات خود درمانی نادرست مانند زنبوردرمانی منجر شده بود. به اعتقاد کلی و تورنر [31] همدلی با بیماران ممکن است فرایند مداوای پزشکی را نیز بهبود بخشد. هنگامی که بیماران احساس کنند پزشکان آنان را درک کردهاند، احتمال بیشتری دارد که از توصیههای درمانی آنها پیروی کنند.
باورهای غلط اجتماعی و فرهنگی که میتواند ناشی از اطلاعات اندک راجع به بیماری باشد نیز از موارد آزاردهنده بیماران شرکتکننده در این پژوهش بود که همسو با مطالعه بورینی و همکاران [32] است. در این خصوص بیماران به دلیل انزجار از ترحم افراد سالم از حضور در محیطهای اجتماعی اجتناب میکردند یا ترجیح میدادند بیماری خود را از دیگران پنهان نگه دارند. کلانتری و همکاران [33] نیز در پژوهشی گزارش کردند که 52/6 درصد بیماران مبتلا به اماس معتقدند که در جامعه ما اماس موجب انگ میشود و 44 درصد بیماران ترجیح میدهند بیماری خود را از دیگران مخفی نگه دارند و حدود 43 درصد معتقد بودند عکسالعمل افراد پس از خبردار شدن از بیماری بیماران بهگونهای است که آنها را غمگین میکند. پرزمیرالز و همکاران [34] نیز در پژوهشی گزارش کردند که استیگما بودن اماس، کیفیت زندگی و خلق بیماران را تضعیف میکند.
نتیجهگیری
افزایش درک نیازهای افرادی که با اماس سازگار میشوند بسیار مهم است. بنابراین پرسنل توانبخشی با شناخت نیازهای این بیماران میتوانند حمایت بالینی و مقرونبهصرفه را ارائه دهند. شناسایی نیازهای اصلی در طول سازگاری و عواملی که به نظر میرسد بر این فرایند تأثیر میگذارند، به نوبه خود میتوانند به توسعه و انتخاب مداخله کمک کنند. بینشهای بهدستآمده از تجارب شخصی بیماران همچنین به متخصصان سلامت درکی ارزشمند از نحوه مدیریت و مقابله با اثرات بیماری در زندگی روزمره نشان میدهد. محدودیت این پژوهش، انجام مطالعه فقط در یک مرکز و عدم دسترسی به بیماران در سایر مراکز بود که ممکن است در یافتهها اثر بگذارد. پیشنهاد میشود در مطالعات آینده، تجارب و نحوه سازگاری براساس انواع مختلف اماس نیز کاوش شود. در حوزه کار بالینی نیز پیشنهاد میشود متخصصان و درمانگران بر مبنای تجارب بهدستآمده، جلسات مداخله و حتی ابزار سازگاری در این جمعیت را طراحی کنند. همچنین آموزش عموم افراد جامعه ازطریق رسانههای جمعی، انجمنها و مراکز آموزشی در جهت افزایش آگاهی جامعه نسبت به این بیماری و رفع باورهای غلط رایج در جامعه پیشنهاد میشود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
تأییدیه اخلاقی برای انجام مطالعه حاضر از کمیته اخلاق دانشگاه علوم توانبخشی و سلامت اجتماعی تهران (IR.USWR.REC.1400.330) اخذ شد. هدف از مطالعه بهصورت شفاهی و کتبی به شرکتکنندگان اطلاع داده شد و رضایتنامه کتبی اخذ شد. به بیماران اطمینان داده شد که تمامی دادهها محرمانه خواهند بود و نام آنها در هیچ گزارشی ذکر نخواهد شد. همچنین خدمات بهداشتی که در حال حاضر دریافت میکنند تحت تأثیر شرکت در مصاحبه قرار نمیگیرند و میتوانند در هر زمانی مصاحبه را متوقف کنند یا از مطالعه خارج شوند.
حامی مالی
این مقاله بخشی از رساله دکتری آقای شفیق مهربان در گروه مشاوره توانبخشی دانشگاه علوم توانبخشی و سلامت اجتماعی تهران است.
مشارکت نویسندگان
مفهومسازی، روششناسی، اعتبارسنجی: ر بهمن بهمنی، شفیق مهربان و محمد سعید خانجانی. تحلیل و بررسی منابع، نگارش پیشنویس، ویراستاری و نهاییسازی نوشته، بصریسازی، نظارت، مدیریت پروژه، تأمین مالی: بهمن بهمنی، شفیق مهربان، محمد سعید خانجانی، منوچهر ازخوش، مجتبی عظیمیان.
تعارض منافع
بنابر اظهار نویسندگان این مقاله تعارض منافع ندارد.
تشکر و قدردانی
از تمامی بیماران شرکت کننده در این پژوهش و همه کارکنان بیمارستان رفیده که نهایت همکاری را در اجرای این پژوهش داشتند، کمال تشکر و قدردانی را داریم.
References
1.Friese MA, Schattling B, Fugger L. Mechanisms of neurodegeneration and axonal dysfunction in multiple sclerosis. Nature Reviews. Neurology. 2014; 10(4):225-38. [PMID]
2.Ebrahimi H, Hasankhani H, Namdar H, Khodadadi E, Fooladi M. Dealing with chronic illness: Experiences of Iranian families of persons with multiple sclerosis-A qualitative study. Multiple Sclerosis International. 2017; 2017:9243161. [DOI:10.1155/2017/9243161] [PMID]
3.Etemadifar M, Izadi S, Nikseresht A, Sharifian M, Sahraian MA, Nasr Z. Estimated prevalence and incidence of multiple sclerosis in Iran. European Neurology. 2014; 72(5-6):370-4. [DOI:10.1159/000365846] [PMID]
4.Compston A, Lassmann H, McDonald I. The story of multiple sclerosis. In: Compston A, Confavreux Ch, Wekerle H, editors.McAlpine’s multiple sclerosis. London: Churchill Livingstone; 2006. [DOI:10.1016/B978-0-443-07271-0.50003-3]
5.Olsson M, Lexell J, Söderberg S. The meaning of women’s experiences of living with multiple sclerosis. Health Care for Women International. 2008; 29(4):416-30. [DOI:10.1080/07399330701876646] [PMID]
6.Elkhalii-Wilhelm S, Sippel A, Riemann-Lorenz K, Kofahl C, Scheiderbauer J, Arnade S, et al. Experiences of persons with Multiple Sclerosis with lifestyle adjustment-A qualitative interview study. PLoS One. 2022; 17(5):e0268988. [DOI:10.1371/journal.pone.0268988] [PMID]
7.Homayuni A, Abedini S, Hosseini Z, Etemadifar M, Ghanbarnejad A. Explaining the facilitators of quality of life in patients with multiple sclerosis: A qualitative study. BMC Neurology. 2021; 21(1):193. [DOI:10.1186/s12883-021-02213-9] [PMID]
8.de Ridder D, Geenen R, Kuijer R, van Middendorp H. Psychological adjustment to chronic disease. Lancet. 2008; 372(9634):246-55. [DOI:10.1016/S0140-6736(08)61078-8] [PMID]
9.Dennison L, Moss-Morris R, Silber E, Galea I, Chalder T. Cognitive and behavioural correlates of different domains of psychological adjustment in early-stage multiple sclerosis. Journal of Psychosomatic Research. 2010; 69(4):353-61. [DOI:10.1016/j.jpsychores.2010.04.009] [PMID]
10.Ghafari S, Fallahi-Khoshknab M, Nourozi K, Mohammadi E. Patients’ experiences of adapting to multiple sclerosis: A qualitative study. Contemporary Nurse. 2015; 50(1):36-49. [DOI:10.1080/10376178.2015.1010252] [PMID]
11.Meek C, Topcu G, Moghaddam N, das Nair R. Experiences of adjustment to secondary progressive multiple sclerosis: A meta-ethnographic systematic review. Disability and Rehabilitation. 2021; 43(22):3135-46. [DOI:10.1080/09638288.2020.1734105] [PMID]
12.Okanli A, Tanriverdi D, Ipek Coban G, Asi Karakaş S. The relationship between psychosocial adjustment and coping strategies among patients with multiple sclerosis in Turkey. Journal of the American Psychiatric Nurses Association. 2017; 23(2):113-8. [DOI:10.1177/1078390316680027] [PMID]
13.Morse JM. Data were saturated. Qualitative Health Research. 2015; 25(5):587-8. [DOI:10.1177/1049732315576699] [PMID]
14.Lincoln Y, Guba E. Naturalistic inquiry. Newbury Park, California: SagePublications. Inc; 1985.
15.Morrow R, Rodriguez A, King N. Colaizzi’s descriptive phenomenological method. The psychologist. 2015; 28(8):643-4. [Link]
16.Shosha GA. Employment of Colaizzi’s strategy in descriptive phenomenology: A reflection of a researcher. European Scientific Journal. 2012; 8(27):31-43. [Link]
17.McNulty K, Livneh H, Wilson LM. Perceived uncertainty, spiritual well-being, and psychosocial adaptation in individuals with multiple sclerosis. Rehabilitation Psychology. 2004; 49(2):91-9. [DOI:10.1037/0090-5550.49.2.91]
18.Joulaee A, Joolaee S, Kadivar M, Hajibabaee F. Living with breast cancer: Iranian women’s lived experiences. International Nursing Review. 2012; 59(3):362-8. [DOI:10.1111/j.1466-7657.2012.00979.x] [PMID]
19.Pargament KI, Raiya HA. A decade of research on the psychology of religion and coping: Things we assumed and lessons we learned. Psyke & Logos. 2007; 28(2):25. [DOI:10.7146/pl.v28i2.8398]
20.Ali S, Adamczyk L, Burgess M, Chalder T. Psychological and demographic factors associated with fatigue and social adjustment in young people with severe chronic fatigue syndrome/myalgic encephalomyelitis: A preliminary mixed-methods study. Journal of Behavioral Medicine. 2019; 42(5):898-910. [DOI:10.1007/s10865-019-00010-x] [PMID]
21.Pretorius C, Joubert N. The experiences of individuals with Multiple Sclerosis in the Western Cape, South Africa. Health Sa Gesondheid. 2014; 19(1):1-12. [DOI:10.4102/hsag.v19i1.756]
22.Lode K, Larsen JP, Bru E, Klevan G, Myhr KM, Nyland H. Patient information and coping styles in multiple sclerosis. Multiple Sclerosis Journal. 2007; 13(6):792-9. [DOI:10.1177/1352458506073482] [PMID]
23.Goretti B, Portaccio E, Zipoli V, Razzolini L, Amato MP. Coping strategies, cognitive impairment, psychological variables and their relationship with quality of life in multiple sclerosis. Neurological Sciences. 2010; 31(Suppl 2):S227-30. [DOI:10.1007/s10072-010-0372-8] [PMID]
24.Babaei V, Khoshnevis E, Shabani Z. [Determining levels of psychosocial compatibility based on coping strategies and religious orientation in patients with multiple sclerosis (Persian)]. Scientific Journal of Nursing, Midwifery and Paramedical Faculty. 2017; 2(4):1-12. [DOI:10.29252/sjnmp.2.4.1]
25.Lazarus RS, Folkman S. Stress, appraisal, and coping. New York: Springer Publishing Company; 1984. [Link]
26.Motl RW, Arnett PA, Smith MM, Barwick FH, Ahlstrom B, Stover EJ. Worsening of symptoms is associated with lower physical activity levels in individuals with multiple sclerosis. Multiple Sclerosis Journal. 2008; 14(1):140-2. [DOI:10.1177/1352458507079126] [PMID]
27.Ghanati E, Hadiyan M, Asli AD. Economic expenditures of multiple sclerosis medications and feasibility of providing health insurance policies for medications. Journal of Health Administration (JHA). 2011; 14(45):47-54. [Link]
28.Bachari S, Mandani G, Ghasemzadeh R, Shahali S. [Identifying barriers to self-advocacy in women with multiple sclerosis in Iran: A qualitative study (Persian)]. Archives of Rehabilitation. 2021; 22(3):378-93. [DOI:10.32598/RJ.22.3.3277.1]
29.Khaftan P, Vameghi R, Khankeh HR, Fathi M, Arshi M, Gholami JF. [Exploring therapeutic problems in women with Multiple Sclerosis: A qualitative study (Persian)]. Journal of Qualitative Research in Health Sciences. 2017; 6(1):13-21. [Link]
30.Parsapoor A, Salari P, Larijani B. Implementation of patient’s rights charter: A report from Ministry of Health and Medical Education, Iran. Iranian Journal of Public Health. 2013; 42(Supple1):9-12. [PMID]
31.Turner J, Kelly B. Emotional dimensions of chronic disease. Western Journal of Medicine. 2000; 172(2):124-8. [PMID]
32.Borreani C, Bianchi E, Pietrolongo E, Rossi I, Cilia S, Giuntoli M, et al. Unmet needs of people with severe multiple sclerosis and their carers: Qualitative findings for a home-based intervention. PLoS One. 2014; 9(10):e109679. [DOI:10.1371/journal.pone.0109679] [PMID]
33.Kalantari S, Karbakhsh M, Kamiab Z, Kalantari Z, Sahraian MA. Perceived social stigma in patients with multiple sclerosis: A study from Iran. Acta Neurologica Taiwanica. 2018; 27(1):1-8. [PMID]
34.Pérez-Miralles F, Prefasi D, García-Merino A, Ara JR, Izquierdo G, Meca-Lallana V, et al. Perception of stigma in patients with primary progressive multiple sclerosis. Multiple Sclerosis Journal - Experimental, Translational and Clinical. 2019; 5(2):2055217319852717. [DOI:10.1177/2055217319852717] [PMID]
1.Friese MA, Schattling B, Fugger L. Mechanisms of neurodegeneration and axonal dysfunction in multiple sclerosis. Nature Reviews. Neurology. 2014; 10(4):225-38. [PMID]
2.Ebrahimi H, Hasankhani H, Namdar H, Khodadadi E, Fooladi M. Dealing with chronic illness: Experiences of Iranian families of persons with multiple sclerosis-A qualitative study. Multiple Sclerosis International. 2017; 2017:9243161. [DOI:10.1155/2017/9243161] [PMID]
3.Etemadifar M, Izadi S, Nikseresht A, Sharifian M, Sahraian MA, Nasr Z. Estimated prevalence and incidence of multiple sclerosis in Iran. European Neurology. 2014; 72(5-6):370-4. [DOI:10.1159/000365846] [PMID]
4.Compston A, Lassmann H, McDonald I. The story of multiple sclerosis. In: Compston A, Confavreux Ch, Wekerle H, editors.McAlpine’s multiple sclerosis. London: Churchill Livingstone; 2006. [DOI:10.1016/B978-0-443-07271-0.50003-3]
5.Olsson M, Lexell J, Söderberg S. The meaning of women’s experiences of living with multiple sclerosis. Health Care for Women International. 2008; 29(4):416-30. [DOI:10.1080/07399330701876646] [PMID]
6.Elkhalii-Wilhelm S, Sippel A, Riemann-Lorenz K, Kofahl C, Scheiderbauer J, Arnade S, et al. Experiences of persons with Multiple Sclerosis with lifestyle adjustment-A qualitative interview study. PLoS One. 2022; 17(5):e0268988. [DOI:10.1371/journal.pone.0268988] [PMID]
7.Homayuni A, Abedini S, Hosseini Z, Etemadifar M, Ghanbarnejad A. Explaining the facilitators of quality of life in patients with multiple sclerosis: A qualitative study. BMC Neurology. 2021; 21(1):193. [DOI:10.1186/s12883-021-02213-9] [PMID]
8.de Ridder D, Geenen R, Kuijer R, van Middendorp H. Psychological adjustment to chronic disease. Lancet. 2008; 372(9634):246-55. [DOI:10.1016/S0140-6736(08)61078-8] [PMID]
9.Dennison L, Moss-Morris R, Silber E, Galea I, Chalder T. Cognitive and behavioural correlates of different domains of psychological adjustment in early-stage multiple sclerosis. Journal of Psychosomatic Research. 2010; 69(4):353-61. [DOI:10.1016/j.jpsychores.2010.04.009] [PMID]
10.Ghafari S, Fallahi-Khoshknab M, Nourozi K, Mohammadi E. Patients’ experiences of adapting to multiple sclerosis: A qualitative study. Contemporary Nurse. 2015; 50(1):36-49. [DOI:10.1080/10376178.2015.1010252] [PMID]
11.Meek C, Topcu G, Moghaddam N, das Nair R. Experiences of adjustment to secondary progressive multiple sclerosis: A meta-ethnographic systematic review. Disability and Rehabilitation. 2021; 43(22):3135-46. [DOI:10.1080/09638288.2020.1734105] [PMID]
12.Okanli A, Tanriverdi D, Ipek Coban G, Asi Karakaş S. The relationship between psychosocial adjustment and coping strategies among patients with multiple sclerosis in Turkey. Journal of the American Psychiatric Nurses Association. 2017; 23(2):113-8. [DOI:10.1177/1078390316680027] [PMID]
13.Morse JM. Data were saturated. Qualitative Health Research. 2015; 25(5):587-8. [DOI:10.1177/1049732315576699] [PMID]
14.Lincoln Y, Guba E. Naturalistic inquiry. Newbury Park, California: SagePublications. Inc; 1985.
15.Morrow R, Rodriguez A, King N. Colaizzi’s descriptive phenomenological method. The psychologist. 2015; 28(8):643-4. [Link]
16.Shosha GA. Employment of Colaizzi’s strategy in descriptive phenomenology: A reflection of a researcher. European Scientific Journal. 2012; 8(27):31-43. [Link]
17.McNulty K, Livneh H, Wilson LM. Perceived uncertainty, spiritual well-being, and psychosocial adaptation in individuals with multiple sclerosis. Rehabilitation Psychology. 2004; 49(2):91-9. [DOI:10.1037/0090-5550.49.2.91]
18.Joulaee A, Joolaee S, Kadivar M, Hajibabaee F. Living with breast cancer: Iranian women’s lived experiences. International Nursing Review. 2012; 59(3):362-8. [DOI:10.1111/j.1466-7657.2012.00979.x] [PMID]
19.Pargament KI, Raiya HA. A decade of research on the psychology of religion and coping: Things we assumed and lessons we learned. Psyke & Logos. 2007; 28(2):25. [DOI:10.7146/pl.v28i2.8398]
20.Ali S, Adamczyk L, Burgess M, Chalder T. Psychological and demographic factors associated with fatigue and social adjustment in young people with severe chronic fatigue syndrome/myalgic encephalomyelitis: A preliminary mixed-methods study. Journal of Behavioral Medicine. 2019; 42(5):898-910. [DOI:10.1007/s10865-019-00010-x] [PMID]
21.Pretorius C, Joubert N. The experiences of individuals with Multiple Sclerosis in the Western Cape, South Africa. Health Sa Gesondheid. 2014; 19(1):1-12. [DOI:10.4102/hsag.v19i1.756]
22.Lode K, Larsen JP, Bru E, Klevan G, Myhr KM, Nyland H. Patient information and coping styles in multiple sclerosis. Multiple Sclerosis Journal. 2007; 13(6):792-9. [DOI:10.1177/1352458506073482] [PMID]
23.Goretti B, Portaccio E, Zipoli V, Razzolini L, Amato MP. Coping strategies, cognitive impairment, psychological variables and their relationship with quality of life in multiple sclerosis. Neurological Sciences. 2010; 31(Suppl 2):S227-30. [DOI:10.1007/s10072-010-0372-8] [PMID]
24.Babaei V, Khoshnevis E, Shabani Z. [Determining levels of psychosocial compatibility based on coping strategies and religious orientation in patients with multiple sclerosis (Persian)]. Scientific Journal of Nursing, Midwifery and Paramedical Faculty. 2017; 2(4):1-12. [DOI:10.29252/sjnmp.2.4.1]
25.Lazarus RS, Folkman S. Stress, appraisal, and coping. New York: Springer Publishing Company; 1984. [Link]
26.Motl RW, Arnett PA, Smith MM, Barwick FH, Ahlstrom B, Stover EJ. Worsening of symptoms is associated with lower physical activity levels in individuals with multiple sclerosis. Multiple Sclerosis Journal. 2008; 14(1):140-2. [DOI:10.1177/1352458507079126] [PMID]
27.Ghanati E, Hadiyan M, Asli AD. Economic expenditures of multiple sclerosis medications and feasibility of providing health insurance policies for medications. Journal of Health Administration (JHA). 2011; 14(45):47-54. [Link]
28.Bachari S, Mandani G, Ghasemzadeh R, Shahali S. [Identifying barriers to self-advocacy in women with multiple sclerosis in Iran: A qualitative study (Persian)]. Archives of Rehabilitation. 2021; 22(3):378-93. [DOI:10.32598/RJ.22.3.3277.1]
29.Khaftan P, Vameghi R, Khankeh HR, Fathi M, Arshi M, Gholami JF. [Exploring therapeutic problems in women with Multiple Sclerosis: A qualitative study (Persian)]. Journal of Qualitative Research in Health Sciences. 2017; 6(1):13-21. [Link]
30.Parsapoor A, Salari P, Larijani B. Implementation of patient’s rights charter: A report from Ministry of Health and Medical Education, Iran. Iranian Journal of Public Health. 2013; 42(Supple1):9-12. [PMID]
31.Turner J, Kelly B. Emotional dimensions of chronic disease. Western Journal of Medicine. 2000; 172(2):124-8. [PMID]
32.Borreani C, Bianchi E, Pietrolongo E, Rossi I, Cilia S, Giuntoli M, et al. Unmet needs of people with severe multiple sclerosis and their carers: Qualitative findings for a home-based intervention. PLoS One. 2014; 9(10):e109679. [DOI:10.1371/journal.pone.0109679] [PMID]
33.Kalantari S, Karbakhsh M, Kamiab Z, Kalantari Z, Sahraian MA. Perceived social stigma in patients with multiple sclerosis: A study from Iran. Acta Neurologica Taiwanica. 2018; 27(1):1-8. [PMID]
34.Pérez-Miralles F, Prefasi D, García-Merino A, Ara JR, Izquierdo G, Meca-Lallana V, et al. Perception of stigma in patients with primary progressive multiple sclerosis. Multiple Sclerosis Journal - Experimental, Translational and Clinical. 2019; 5(2):2055217319852717. [DOI:10.1177/2055217319852717] [PMID]
نوع مطالعه: پژوهشی |
موضوع مقاله:
روانشناسی عمومی
دریافت: 1401/11/4 | پذیرش: 1401/12/20 | انتشار: 1402/7/9
دریافت: 1401/11/4 | پذیرش: 1401/12/20 | انتشار: 1402/7/9
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |





